-
¿Es peligrosa la tomografía por rayos X?
SRC:SelfWritten
-
¿Qué debo evitar antes de hacerme una tele de tórax?
SRC:SelfWritten
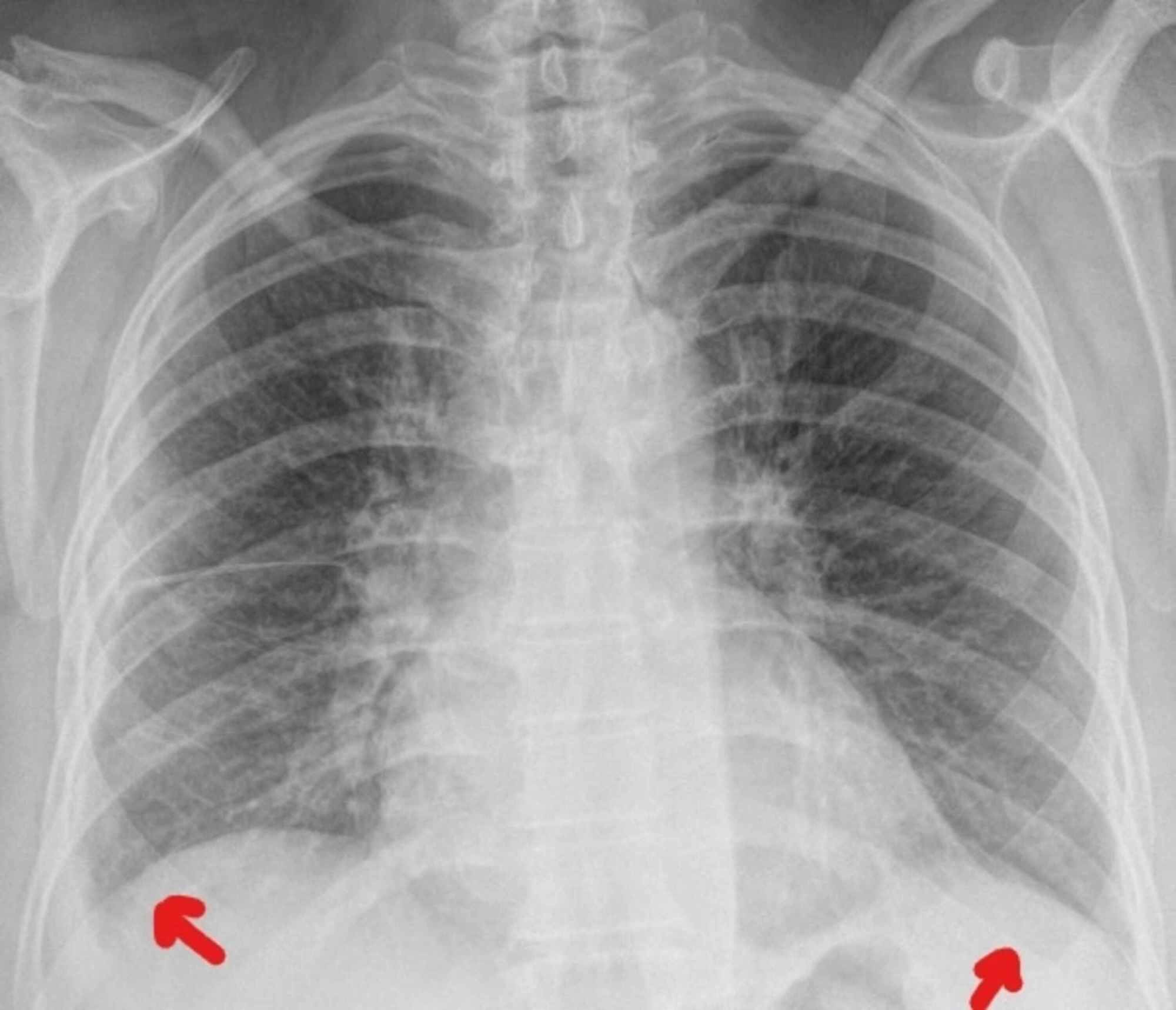
La tele de tórax es una radiografía que permite visualizar las estructuras del pecho, incluyendo los pulmones, el corazón y los huesos del tórax. Este estudio es fundamental para el diagnóstico de diversas enfermedades respiratorias y cardíacas, así como para el seguimiento de afecciones crónicas. Aunque su realización es sencilla y no invasiva, existen ciertas recomendaciones previas que pueden ayudar a obtener imágenes más claras y evitar interferencias en los resultados.Uso de objetos metálicos y accesorios
Uno de los aspectos más importantes a considerar antes de una radiografía de tórax es evitar el uso de objetos metálicos. Cadenas, aretes, anillos, broches, relojes y cualquier otro accesorio con metal pueden generar sombras en la imagen, afectando la claridad del estudio. También se recomienda usar ropa cómoda y sin elementos metálicos, ya que en algunos casos se solicitará al paciente que se retire la vestimenta superior y se coloque una bata especial para la prueba.
Consumo de alimentos y ayuno
A diferencia de otros estudios de imagen que requieren el uso de contraste o la evaluación del sistema digestivo, la tele de tórax no exige que el paciente esté en ayunas. Sin embargo, en algunos casos específicos, el médico puede solicitar restricciones en la ingesta de alimentos si el estudio se acompaña de otras pruebas diagnósticas.
Evitar el uso de cremas y lociones en la piel
Se recomienda no aplicar cremas, lociones, aceites corporales o talco en la región del tórax el día del estudio. Estos productos pueden dejar residuos en la piel que interfieran con la captación de la imagen, afectando la calidad del diagnóstico. Mantener la piel limpia y libre de productos cosméticos es una medida sencilla que contribuye a obtener resultados más precisos.
Factores a considerar en mujeres embarazadas
Si bien la dosis de radiación utilizada en una radiografía de tórax es mínima, las mujeres embarazadas deben informar a su médico antes de realizarse el estudio. En caso de que la prueba sea estrictamente necesaria, se pueden emplear protecciones especiales para minimizar la exposición del feto a la radiación.
Mantener una postura adecuada durante el estudio
Para obtener una imagen clara y nítida, es importante seguir las instrucciones del técnico radiólogo y mantener la postura indicada durante la prueba. En la mayoría de los casos, se solicitará al paciente que permanezca de pie, con el pecho apoyado en la placa radiográfica, y que contenga la respiración por unos segundos mientras se toma la imagen. Evitar movimientos bruscos o cambios de posición sin indicaciones del especialista es clave para obtener resultados precisos.
Importancia de realizarse la tele de tórax cuando es necesaria
El diagnóstico oportuno de enfermedades respiratorias y cardíacas puede hacer una gran diferencia en el tratamiento y la calidad de vida del paciente. Si su médico le ha indicado una tele de tórax, seguir las recomendaciones previas ayudará a garantizar la calidad del estudio. Cuidar la salud y realizarse los exámenes médicos indicados son medidas esenciales para prevenir complicaciones y mantener un bienestar integral.
-
¿Cómo interpretar los resultados del tamiz neonatal?
SRC:SelfWritten
 El tamiz neonatal es una prueba esencial que permite la detección temprana de enfermedades congénitas en recién nacidos. Su interpretación es un paso crucial para el diagnóstico oportuno de trastornos metabólicos, endocrinos y genéticos que podrían afectar el desarrollo del bebé si no se tratan a tiempo. Comprender los resultados de esta evaluación facilita la toma de decisiones médicas y permite a los padres conocer el estado de salud de su hijo.
El tamiz neonatal es una prueba esencial que permite la detección temprana de enfermedades congénitas en recién nacidos. Su interpretación es un paso crucial para el diagnóstico oportuno de trastornos metabólicos, endocrinos y genéticos que podrían afectar el desarrollo del bebé si no se tratan a tiempo. Comprender los resultados de esta evaluación facilita la toma de decisiones médicas y permite a los padres conocer el estado de salud de su hijo.¿Qué significan los resultados del tamiz neonatal?
El informe del tamiz neonatal suele presentar dos tipos de resultados principales:
- Negativo o normal: Indica que no se detectaron alteraciones en los parámetros analizados y que el bebé no presenta signos de las enfermedades incluidas en la prueba. Esto significa que el metabolismo, el sistema endocrino y las funciones evaluadas se encuentran dentro de los rangos esperados.
- Positivo o anormal: Sugiere que alguno de los valores evaluados está fuera del rango normal, lo que puede indicar la presencia de un trastorno congénito. Sin embargo, un resultado positivo no implica un diagnóstico definitivo, sino que es una señal para realizar estudios adicionales y confirmar o descartar la presencia de la enfermedad.
Factores que pueden influir en los resultados
Algunos factores pueden afectar la precisión del tamiz neonatal y dar lugar a valores que requieren confirmación:
- Momento de la toma de la muestra: Se recomienda realizar la prueba entre las primeras 24 y 72 horas de vida. Si se hace antes o después de este periodo, los resultados pueden no ser completamente precisos.
- Alimentación del bebé: Algunos trastornos metabólicos solo se detectan después de la ingesta de alimentos, por lo que el momento en el que se toma la muestra puede influir en los valores obtenidos.
- Condiciones médicas previas: Si el bebé ha recibido transfusiones sanguíneas o tratamientos médicos antes del tamiz, los resultados pueden verse alterados.
¿Qué hacer si el resultado del tamiz neonatal es positivo?
Un resultado positivo en el tamiz neonatal no debe generar alarma inmediata, ya que no siempre significa que el bebé tenga la enfermedad. Ante esta situación, los médicos recomiendan:
- Realizar una segunda prueba: En muchos casos, se solicita una nueva toma de muestra para descartar errores o verificar los resultados.
- Complementar con estudios específicos: Si el resultado sigue siendo positivo, se indicarán pruebas especializadas para confirmar o descartar el diagnóstico.
- Acudir a un especialista: Dependiendo de la enfermedad sospechada, un pediatra o un médico especialista en genética o endocrinología evaluará al bebé y determinará el tratamiento adecuado.
La importancia del seguimiento médico
Interpretar correctamente los resultados del tamiz neonatal permite actuar con rapidez ante cualquier alteración detectada. La detección temprana de enfermedades congénitas puede hacer la diferencia en el desarrollo del bebé, ya que muchas afecciones pueden tratarse de manera eficaz si se diagnostican a tiempo.
Realizar el tamiz neonatal en un laboratorio especializado es un paso fundamental para asegurar la salud del recién nacido. La prevención desde los primeros días de vida es clave para garantizar un crecimiento y desarrollo óptimos.
-
¿Qué enfermedades puede detectar una resonancia magnética?
SRC:SelfWritten
 La resonancia magnética es una técnica de imagen avanzada que permite obtener imágenes detalladas del interior del cuerpo sin el uso de radiación ionizante. Su capacidad para diferenciar tejidos blandos con gran precisión la convierte en una herramienta fundamental en el diagnóstico de diversas patologías en distintas especialidades médicas.
La resonancia magnética es una técnica de imagen avanzada que permite obtener imágenes detalladas del interior del cuerpo sin el uso de radiación ionizante. Su capacidad para diferenciar tejidos blandos con gran precisión la convierte en una herramienta fundamental en el diagnóstico de diversas patologías en distintas especialidades médicas.Trastornos neurológicos y cerebrales
Una de las aplicaciones más comunes de la resonancia magnética es la evaluación del sistema nervioso central. Este estudio permite detectar enfermedades como esclerosis múltiple, tumores cerebrales, aneurismas, malformaciones congénitas y accidentes cerebrovasculares. Además, es útil en la evaluación de epilepsia y enfermedades neurodegenerativas como el Alzheimer y el Parkinson, facilitando un diagnóstico más preciso y oportuno.
Patologías de la columna vertebral
Los trastornos de la columna vertebral pueden comprometer la movilidad y calidad de vida del paciente. La resonancia magnética es fundamental para el diagnóstico de hernias discales, estenosis espinal, espondilitis anquilosante y lesiones medulares. Su capacidad para visualizar nervios y tejidos blandos permite identificar compresiones o inflamaciones que pueden estar causando dolor crónico o limitación funcional.
Enfermedades musculoesqueléticas
Este estudio es ampliamente utilizado para la evaluación de lesiones en músculos, tendones, ligamentos y articulaciones. Se emplea para diagnosticar desgarros musculares, lesiones en meniscos, artritis, necrosis avascular y tumores óseos. En pacientes con dolor persistente o limitación en el movimiento, la resonancia magnética facilita la identificación de anomalías estructurales que pueden requerir intervención médica.
Diagnóstico de enfermedades cardiovasculares
En cardiología, la resonancia magnética es una herramienta clave para el diagnóstico de enfermedades del corazón y los vasos sanguíneos. Se utiliza para evaluar cardiomiopatías, enfermedades valvulares, infartos previos, miocarditis y anomalías congénitas. Además, permite estudiar la función y estructura del corazón sin procedimientos invasivos, facilitando la planificación de tratamientos personalizados.
Evaluación de órganos abdominales y pélvicos
El uso de resonancia magnética en la evaluación de órganos abdominales y pélvicos es crucial en la detección de tumores, enfermedades hepáticas, trastornos del tracto urinario y afecciones ginecológicas. En el caso de la salud femenina, es un estudio de gran utilidad en la identificación de endometriosis, fibromas uterinos y cáncer de ovario.
Aplicaciones en oncología
Este estudio juega un papel esencial en la detección y seguimiento de diferentes tipos de cáncer. Su alta resolución permite evaluar la extensión tumoral, planificar tratamientos y monitorear la respuesta a la terapia. Se emplea en el diagnóstico de cáncer de mama, próstata, hígado, páncreas y sistema nervioso central, entre otros.
El diagnóstico oportuno es clave para el tratamiento efectivo de muchas enfermedades. La resonancia magnética es una herramienta avanzada que permite a los médicos detectar diversas patologías con alta precisión. Realizarse estudios de laboratorio y pruebas de imagen de manera preventiva puede contribuir significativamente al cuidado de la salud. Consultar con un especialista y programar un estudio cuando sea necesario es una decisión que puede marcar la diferencia en el bienestar general.
-
Análisis clínico mediante química sanguínea para evaluar la salud
La química sanguínea es una herramienta indispensable en el ámbito clínico que permite evaluar el estado metabólico y funcional del organismo a través de un análisis exhaustivo de la sangre. Este procedimiento se ha convertido en una práctica común para el diagnóstico, monitoreo y prevención de diversas enfermedades.
¿Qué es la química sanguínea y cuál es su importancia?
 La química sanguínea es un estudio que mide diversos componentes presentes en la sangre, como glucosa, electrolitos, enzimas, lípidos y proteínas, entre otros. Estos parámetros ofrecen información valiosa sobre el estado de órganos vitales como el hígado, los riñones y el páncreas, así como el equilibrio ácido-base del organismo.
La química sanguínea es un estudio que mide diversos componentes presentes en la sangre, como glucosa, electrolitos, enzimas, lípidos y proteínas, entre otros. Estos parámetros ofrecen información valiosa sobre el estado de órganos vitales como el hígado, los riñones y el páncreas, así como el equilibrio ácido-base del organismo.Este análisis es especialmente relevante en el diagnóstico temprano de enfermedades crónicas como diabetes, insuficiencia renal o trastornos hepáticos. Además, es fundamental para evaluar el estado nutricional del paciente y detectar deficiencias que podrían afectar la salud.
Parámetros principales en la química sanguínea
El estudio de química sanguínea se compone de una serie de pruebas que permiten evaluar distintas funciones del organismo. Entre los parámetros más importantes se encuentran:
Glucosa
La medición de glucosa es clave para identificar alteraciones en el metabolismo de los carbohidratos. Niveles elevados pueden indicar hiperglucemia, mientras que valores bajos se asocian con hipoglucemia.
Colesterol y triglicéridos
El perfil lipídico es crucial para evaluar el riesgo cardiovascular. El colesterol total, junto con sus fracciones LDL y HDL, así como los triglicéridos, permiten estimar el estado del sistema cardiovascular y la presencia de dislipidemias.
Urea y creatinina
Ambos compuestos son indicadores del funcionamiento renal. Niveles elevados pueden sugerir insuficiencia renal o deshidratación.
Enzimas hepáticas
Parámetros como ALT (alanina aminotransferasa), AST (aspartato aminotransferasa) y GGT (gammaglutamiltransferasa) son esenciales para evaluar el estado del hígado. Su aumento puede asociarse con enfermedades hepáticas o consumo excesivo de alcohol.
Electrolitos
Los electrolitos como sodio, potasio y cloro desempeñan un papel vital en el equilibrio hídrico, la función muscular y el ritmo cardíaco. Su alteración puede derivar en problemas graves de salud.
Aplicaciones clínicas del análisis de química sanguínea
El estudio de química sanguínea se emplea en múltiples situaciones clínicas debido a su capacidad para detectar alteraciones metabólicas y orgánicas. Sus principales aplicaciones incluyen:
- Diagnóstico de enfermedades metabólicas: La detección temprana de patologías como diabetes, hiperlipidemias o trastornos hepáticos se facilita mediante esta prueba.
- Control de enfermedades crónicas: Pacientes con patologías como hipertensión o insuficiencia renal requieren monitoreo frecuente para evaluar el estado de sus órganos vitales.
- Evaluación preoperatoria: Antes de una intervención quirúrgica, este análisis permite identificar posibles riesgos asociados con desequilibrios electrolíticos o disfunciones orgánicas.
- Valoración nutricional: El estudio de proteínas séricas y otros indicadores contribuye a detectar deficiencias nutricionales o estados de desnutrición.
Procedimiento para la realización de la química sanguínea
Para obtener resultados precisos, es fundamental que el paciente cumpla ciertas indicaciones antes del análisis. Se recomienda mantener un ayuno de 8 a 12 horas, evitando la ingesta de alimentos y bebidas (excepto agua) para no alterar los niveles de glucosa y lípidos.
El procedimiento consiste en la extracción de una muestra de sangre venosa, generalmente desde el pliegue del codo. Posteriormente, el laboratorio analiza la muestra utilizando equipos especializados que determinan los valores de cada parámetro solicitado.
Interpretación de los resultados del análisis sanguíneo
Los resultados de la química sanguínea deben ser evaluados por un profesional de la salud, quien interpretará los valores obtenidos en función del historial clínico del paciente. Ciertas alteraciones pueden requerir estudios adicionales para confirmar el diagnóstico.
El análisis de química sanguínea es una herramienta diagnóstica fundamental que permite detectar y prevenir enfermedades mediante la evaluación de múltiples parámetros bioquímicos. Su correcta interpretación es clave para garantizar una atención médica oportuna y personalizada.
-
¿Las pruebas COVID pueden detectar nuevas variantes del virus?
SRC:SelfWritten
Las pruebas COVID son una herramienta fundamental para el diagnóstico de la infección por SARS-CoV-2. Con la aparición de nuevas variantes del virus, surge la preocupación sobre si los métodos de detección actuales siguen siendo eficaces. La evolución del virus es un proceso natural, y las mutaciones pueden influir en la precisión de las pruebas.Tipos de pruebas COVID y su capacidad para detectar variantes
Existen distintos métodos de detección del virus, cada uno con un mecanismo específico para identificar la infección.
Prueba PCR y su sensibilidad ante variantes
 La prueba de reacción en cadena de la polimerasa (PCR) es el método más confiable para detectar la infección. Su funcionamiento se basa en la amplificación del material genético del virus, lo que le permite reconocer incluso cargas virales bajas.
La prueba de reacción en cadena de la polimerasa (PCR) es el método más confiable para detectar la infección. Su funcionamiento se basa en la amplificación del material genético del virus, lo que le permite reconocer incluso cargas virales bajas.- ¿Detecta nuevas variantes? Sí. Dado que la PCR amplifica fragmentos específicos del ARN viral, puede identificar la presencia del SARS-CoV-2, incluso en variantes con mutaciones. Sin embargo, algunas modificaciones en la estructura del virus pueden afectar la sensibilidad de ciertos reactivos.
Prueba de antígeno y su efectividad ante mutaciones
Las pruebas rápidas de antígeno detectan proteínas virales en muestras nasofaríngeas. Son útiles para un diagnóstico inmediato, aunque su precisión es menor en comparación con la PCR.
- ¿Detecta nuevas variantes? Depende. Algunas mutaciones pueden alterar las proteínas detectadas por este método, reduciendo su sensibilidad. Sin embargo, en la mayoría de los casos, las pruebas de antígeno siguen funcionando con variantes conocidas.
Prueba de anticuerpos y su relación con las mutaciones
Las pruebas serológicas identifican la presencia de anticuerpos generados por el sistema inmunológico tras la exposición al virus.
- ¿Detecta nuevas variantes? No directamente. Este análisis no identifica la infección activa ni el tipo de variante presente, sino la respuesta inmune del organismo.
¿Cómo afectan las mutaciones la eficacia de las pruebas COVID?
Las variantes del virus pueden contener cambios en su material genético, lo que podría modificar la eficacia de algunos métodos de detección. Sin embargo, la mayoría de las pruebas PCR han sido diseñadas para reconocer múltiples regiones del ARN viral, minimizando el riesgo de resultados falsos negativos.
Las pruebas de antígeno, al depender de la detección de proteínas virales específicas, pueden verse más afectadas por variantes con mutaciones en la proteína de la espiga (S). En estos casos, la disminución en la sensibilidad puede generar falsos negativos en personas infectadas.
Importancia de la vigilancia genómica
Para garantizar la precisión de las pruebas COVID frente a nuevas variantes, los laboratorios realizan vigilancia genómica, un proceso que analiza la evolución del virus a nivel molecular. Esto permite actualizar los reactivos de diagnóstico y asegurar su efectividad en la detección de nuevas cepas.
Ante la presencia de síntomas o contacto con un caso positivo, es fundamental acudir a un laboratorio especializado para realizarse una prueba COVID. La detección temprana contribuye al control de la enfermedad y protege la salud de la comunidad.
-
¿Cuál es la diferencia entre la prueba de VIH de cuarta generación y las demás?
SRC:SelfWritten
La detección del virus de inmunodeficiencia humana (VIH) ha evolucionado significativamente en las últimas décadas, permitiendo diagnósticos más tempranos y precisos. Existen diversos tipos de pruebas para identificar la presencia del virus en el organismo, y una de las más avanzadas es la prueba de VIH de cuarta generación. Esta prueba ofrece ventajas sobre las anteriores, ya que permite detectar la infección en etapas más tempranas y con mayor precisión.¿Qué es la prueba de VIH de cuarta generación?
 La prueba de VIH de cuarta generación es un análisis que detecta tanto los anticuerpos generados en respuesta al virus como el antígeno p24, una proteína del VIH que aparece en el organismo pocos días después de la infección. Esta combinación permite reducir el período ventana, facilitando un diagnóstico precoz.
La prueba de VIH de cuarta generación es un análisis que detecta tanto los anticuerpos generados en respuesta al virus como el antígeno p24, una proteína del VIH que aparece en el organismo pocos días después de la infección. Esta combinación permite reducir el período ventana, facilitando un diagnóstico precoz.El examen se realiza generalmente con una muestra de sangre y se procesa en laboratorios especializados. Debido a su alta sensibilidad, es uno de los métodos más recomendados para la detección del virus, especialmente en casos de posible exposición reciente.
Diferencias entre la prueba de VIH de cuarta generación y las demás
Las pruebas de detección del VIH se dividen en distintas generaciones, cada una con características particulares que influyen en su precisión y tiempo de diagnóstico.
Pruebas de primera y segunda generación
Las pruebas más antiguas, de primera y segunda generación, detectaban únicamente los anticuerpos contra el VIH. Estas pruebas tenían una sensibilidad menor y requerían un período ventana prolongado, ya que los anticuerpos pueden tardar semanas en desarrollarse después de la infección.
Pruebas de tercera generación
Las pruebas de tercera generación también detectan anticuerpos, pero con una mayor sensibilidad y rapidez. Aun así, no son capaces de identificar el virus en etapas muy tempranas, ya que dependen de la respuesta inmunitaria del paciente.
Pruebas de cuarta generación y su ventaja diagnóstica
A diferencia de las pruebas anteriores, la prueba de VIH de cuarta generación detecta tanto los anticuerpos como el antígeno p24, lo que reduce el período ventana a aproximadamente 15 días. Esto significa que el diagnóstico puede realizarse antes de que el organismo produzca suficientes anticuerpos detectables, permitiendo iniciar un tratamiento más oportuno.
Otras pruebas utilizadas en la detección del VIH
Además de las pruebas basadas en anticuerpos y antígenos, existen métodos que detectan directamente el material genético del virus:
- Prueba de ARN o carga viral: Identifica la presencia del VIH a través de su material genético en la sangre. Es altamente sensible y permite la detección en etapas muy tempranas, incluso antes de que aparezca el antígeno p24.
- Pruebas rápidas: Son métodos de detección accesibles y rápidos, pero suelen basarse únicamente en la presencia de anticuerpos, lo que las hace menos eficaces en la identificación de infecciones recientes.
El acceso a pruebas de diagnóstico de alta precisión es clave para el control del VIH. Realizarse una prueba de laboratorio de manera periódica es fundamental para detectar la infección a tiempo y acceder a un tratamiento adecuado que proteja la salud y evite la transmisión del virus.
-
¿Cómo influye la ventana de detección en la precisión de la prueba de VIH?
SRC:SelfWritten
El diagnóstico oportuno del virus de inmunodeficiencia humana (VIH) es fundamental para iniciar un tratamiento adecuado y reducir el riesgo de transmisión. Sin embargo, la precisión de una prueba de VIH puede verse afectada por el período ventana, un concepto clave en la detección de esta infección. Comprender cómo influye este intervalo en los resultados es esencial para evitar falsos negativos y garantizar un diagnóstico confiable.¿Qué es la ventana de detección en la prueba de VIH?
El período ventana es el tiempo que transcurre desde el momento de la exposición al VIH hasta que una prueba puede detectar la infección con precisión. Durante esta fase, el virus puede estar presente en el organismo, pero aún no ha generado los biomarcadores que cada tipo de prueba necesita para su identificación.
Este intervalo varía según la técnica utilizada para la detección y la respuesta inmunológica del individuo. Algunas pruebas pueden identificar la infección en etapas muy tempranas, mientras que otras requieren más tiempo para ofrecer un resultado confiable.
Tipos de pruebas y su relación con la ventana de detección
 Existen diferentes métodos para la detección del VIH, y cada uno tiene un período ventana específico que influye en su precisión.
Existen diferentes métodos para la detección del VIH, y cada uno tiene un período ventana específico que influye en su precisión.- Pruebas de anticuerpos: Son los métodos más utilizados y detectan la respuesta del sistema inmunológico al virus. Su período ventana oscila entre tres y doce semanas después de la exposición, ya que el cuerpo necesita tiempo para desarrollar anticuerpos en niveles detectables.
- Pruebas combinadas de antígeno y anticuerpos: Identifican tanto los anticuerpos como el antígeno p24, una proteína del VIH presente en las primeras fases de la infección. Estas pruebas tienen un período ventana de aproximadamente 15 a 20 días, reduciendo el tiempo de espera para un diagnóstico confiable.
- Pruebas de ARN o carga viral: Detectan directamente el material genético del virus en la sangre. Son altamente sensibles y permiten la identificación en un período ventana de 10 a 14 días, lo que las convierte en una opción para detectar infecciones recientes.
Importancia del período ventana en la precisión del diagnóstico
Si una prueba de VIH se realiza dentro del período ventana, existe el riesgo de obtener un resultado negativo aunque la infección ya esté presente. Esto se conoce como un falso negativo y puede retrasar el diagnóstico, aumentando el riesgo de transmisión involuntaria del virus.
Para minimizar esta posibilidad, los especialistas recomiendan repetir la prueba después de un tiempo adecuado si se sospecha una exposición reciente. En caso de un resultado negativo, pero con antecedentes de alto riesgo, es aconsejable realizar una segunda prueba después de tres meses para confirmar el estado serológico.
Realizarse una prueba de laboratorio en el momento adecuado es esencial para obtener resultados precisos y tomar decisiones informadas sobre la salud. La detección temprana permite acceder a tratamientos efectivos y adoptar medidas preventivas que protejan tanto al paciente como a su entorno.
-
Tipos de ultrasonido obstétrico: ¿Cuál necesitas?
SRC:SelfWritten
 El ultrasonido obstétrico es una herramienta indispensable en el monitoreo y cuidado prenatal, permitiendo a los médicos obtener imágenes detalladas del feto, la placenta y otras estructuras relacionadas. Existen diferentes tipos de ultrasonidos obstétricos, cada uno con características particulares y aplicaciones específicas. En este artículo, se detallarán los tipos de ultrasonido obstétrico, explicando cuándo y por qué se recomienda cada uno de ellos, y cómo contribuyen al bienestar materno-fetal.
El ultrasonido obstétrico es una herramienta indispensable en el monitoreo y cuidado prenatal, permitiendo a los médicos obtener imágenes detalladas del feto, la placenta y otras estructuras relacionadas. Existen diferentes tipos de ultrasonidos obstétricos, cada uno con características particulares y aplicaciones específicas. En este artículo, se detallarán los tipos de ultrasonido obstétrico, explicando cuándo y por qué se recomienda cada uno de ellos, y cómo contribuyen al bienestar materno-fetal.¿Qué son los ultrasonidos obstétricos?
El ultrasonido obstétrico es un procedimiento diagnóstico no invasivo que utiliza ondas sonoras de alta frecuencia para crear imágenes de los órganos internos. En el contexto del embarazo, se emplea para observar el desarrollo del bebé, detectar posibles complicaciones y monitorear la salud de la madre. Los ultrasonidos obstétricos proporcionan información crucial a lo largo de todas las etapas del embarazo, desde el primer trimestre hasta el último.
Existen diferentes tipos de ultrasonidos, cada uno adecuado para diferentes momentos del embarazo o para situaciones específicas. Entre los más comunes se encuentran el ultrasonido 2D, 3D, 4D y Doppler.
Tipos de ultrasonido obstétrico
1. Ultrasonido 2D
El ultrasonido 2D es el tipo más común y ampliamente utilizado durante el embarazo. Se realiza en las primeras etapas del embarazo y es fundamental para obtener información básica sobre el estado del feto y la placenta. El ultrasonido 2D proporciona imágenes en blanco y negro y en cortes transversales del cuerpo, permitiendo ver diferentes secciones del bebé y sus órganos.
Este tipo de ultrasonido es ideal para:
- Confirmar la viabilidad del embarazo.
- Determinar el número de fetos presentes (gestación múltiple).
- Evaluar el latido cardíaco fetal.
- Medir el tamaño del feto y calcular su edad gestacional.
El ultrasonido 2D también se usa para evaluar la posición de la placenta y detectar algunas complicaciones tempranas, como embarazos ectópicos o malformaciones físicas.
2. Ultrasonido 3D
El ultrasonido 3D genera imágenes tridimensionales, lo que permite obtener una visión más detallada y precisa del feto. A diferencia del ultrasonido 2D, que proporciona imágenes en corte, el ultrasonido 3D muestra al bebé en su totalidad, lo que facilita la evaluación de estructuras anatómicas complejas.
Este tipo de ultrasonido es especialmente útil en el segundo y tercer trimestre del embarazo. Se recomienda cuando:
- Es necesario realizar una evaluación detallada de las características faciales del bebé, como el perfil, los ojos, la nariz y la boca.
- Se sospechan malformaciones faciales o del cerebro.
- Se quiere obtener una imagen más clara del feto para crear un recuerdo o para estudios de diagnóstico.
El ultrasonido 3D es una herramienta eficaz para detectar ciertas anomalías, como fisuras en el paladar o malformaciones en el rostro, que pueden no ser tan fáciles de detectar con el ultrasonido 2D.
3. Ultrasonido 4D
El ultrasonido 4D es una evolución del ultrasonido 3D, y la principal diferencia es que agrega el componente de movimiento. Mientras que las imágenes 3D son estáticas, las 4D permiten ver al bebé en tiempo real, lo que incluye sus movimientos y expresiones faciales.
Este tipo de ultrasonido es ideal para:
- Observar los movimientos del bebé, como su respiración, movimientos de las manos y expresiones faciales.
- Evaluar el comportamiento fetal, lo cual es útil para detectar posibles problemas en el desarrollo motor o en la interacción fetal.
- Crear recuerdos visuales en 3D y 4D para los padres, lo que hace que esta experiencia sea más personal y emotiva.
El ultrasonido 4D se realiza generalmente entre las semanas 26 y 30 del embarazo, ya que en este período el bebé tiene suficiente desarrollo para mostrarse claramente y realizar movimientos visiblemente.
4. Ultrasonido Doppler
El ultrasonido Doppler es una modalidad especializada que se utiliza para evaluar el flujo sanguíneo en las arterias y venas, principalmente las que afectan al feto, la placenta y el cordón umbilical. Esta tecnología emplea el efecto Doppler para medir la velocidad y dirección de la sangre, lo que proporciona información crucial sobre la circulación.
Se recomienda el ultrasonido Doppler cuando:
- Hay preocupaciones sobre el flujo sanguíneo en el cordón umbilical, que puede afectar al bienestar fetal.
- Se sospecha de preeclampsia o crecimiento intrauterino retardado, condiciones que pueden estar asociadas con problemas en la circulación sanguínea.
- Se necesita monitorizar la salud de la placenta y las arterias uterinas, especialmente en embarazos de alto riesgo.
El ultrasonido Doppler es una herramienta esencial para evaluar la salud del bebé en situaciones donde la circulación es una preocupación principal. Puede ayudar a detectar signos tempranos de insuficiencia placentaria o problemas de flujo sanguíneo que podrían afectar al crecimiento fetal.
¿Cuándo se recomienda cada tipo de ultrasonido obstétrico?
Ultrasonido 2D
El ultrasonido 2D se realiza en las primeras etapas del embarazo, generalmente entre las semanas 6 y 12, para confirmar la gestación y evaluar la viabilidad fetal. También es comúnmente utilizado entre las semanas 18 y 22 para el análisis de la anatomía fetal.
Ultrasonido 3D
El ultrasonido 3D se recomienda en el segundo y tercer trimestre, especialmente cuando se requiere una evaluación detallada de la anatomía fetal, como en el caso de malformaciones faciales o cerebrales. También se puede realizar para crear recuerdos visuales o cuando los padres desean una visualización más clara del bebé.
Ultrasonido 4D
El ultrasonido 4D se realiza generalmente entre las semanas 26 y 30 del embarazo, cuando el bebé tiene suficiente espacio y desarrollo para que se puedan ver claramente sus movimientos y características faciales.
Ultrasonido Doppler
El ultrasonido Doppler se recomienda cuando existen preocupaciones sobre el flujo sanguíneo fetal, como en casos de preeclampsia, embarazos de alto riesgo o problemas de crecimiento fetal. Este tipo de ultrasonido se realiza en cualquier momento del embarazo, dependiendo de la necesidad clínica.
Reflexión final
Los tipos de ultrasonido obstétrico son herramientas vitales en el cuidado prenatal, y cada uno cumple una función específica para garantizar la salud de la madre y el bebé. Mientras que el ultrasonido 2D es esencial para el diagnóstico temprano, el 3D y 4D ofrecen una visualización detallada del desarrollo fetal y permiten observar características que no son fácilmente detectables de otra forma. Por su parte, el ultrasonido Doppler juega un papel clave en el monitoreo de la circulación sanguínea, lo cual es fundamental en embarazos de alto riesgo. Con cada tipo de ultrasonido, los médicos tienen a su disposición una herramienta poderosa para monitorear el progreso del embarazo y detectar posibles complicaciones.
-
Subscribe
Subscribed
Already have a WordPress.com account? Log in now.
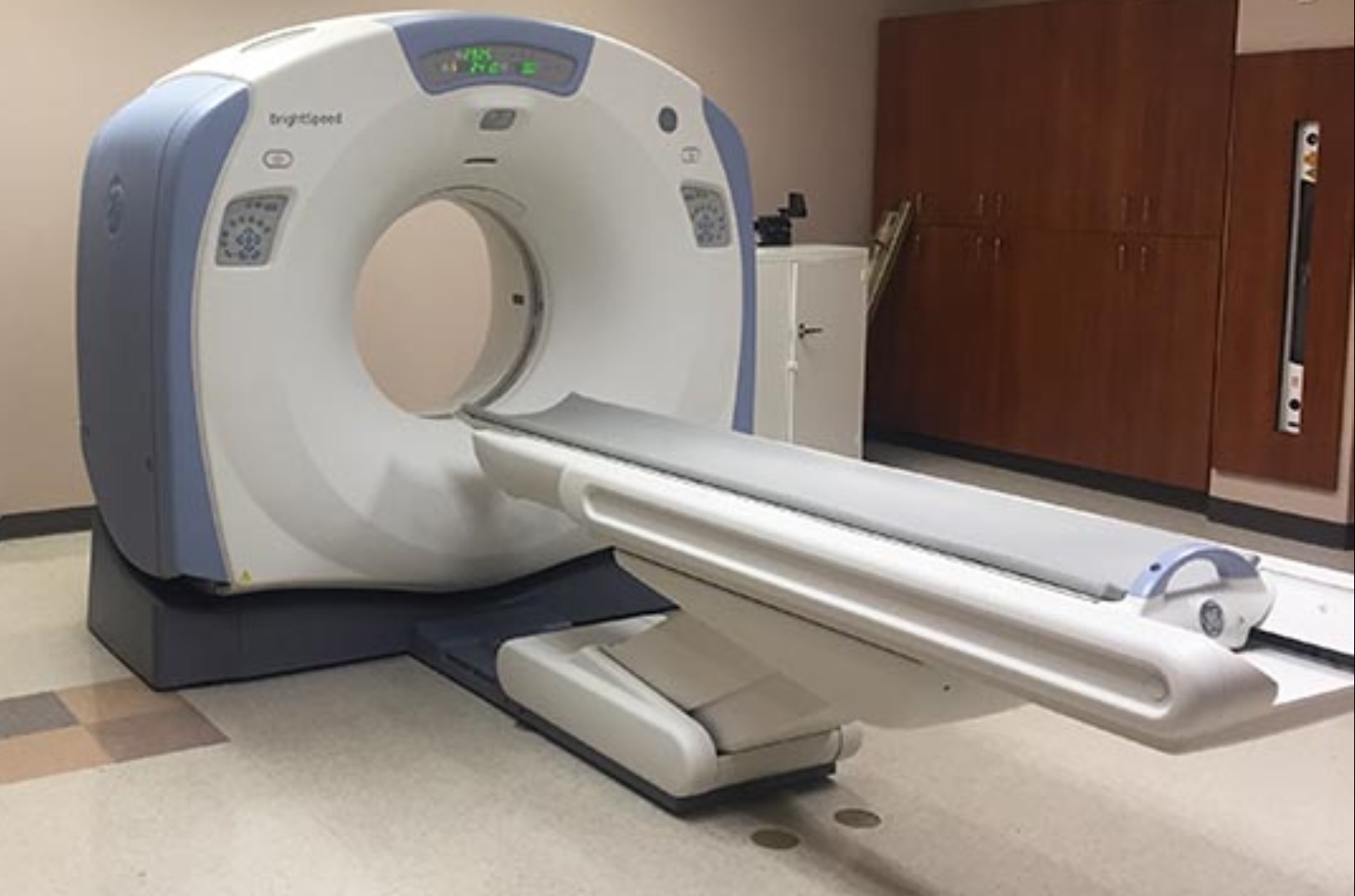 La radiación ionizante puede interactuar con las células del cuerpo, generando cambios en el ADN que, en casos extremos y con exposiciones repetidas, podrían aumentar el riesgo de mutaciones celulares. No obstante, los protocolos de seguridad y la evolución tecnológica han reducido significativamente este riesgo, permitiendo obtener diagnósticos precisos con la menor cantidad de radiación posible.
La radiación ionizante puede interactuar con las células del cuerpo, generando cambios en el ADN que, en casos extremos y con exposiciones repetidas, podrían aumentar el riesgo de mutaciones celulares. No obstante, los protocolos de seguridad y la evolución tecnológica han reducido significativamente este riesgo, permitiendo obtener diagnósticos precisos con la menor cantidad de radiación posible.