-
Prótesis de rodilla: cuidados esenciales postoperatorio
 Recuperar la movilidad plena tras un reemplazo de rodilla depende en gran medida de los cuidados que adoptes desde el primer momento. Una atención adecuada no solo acelera la cicatrización, sino que también prolonga la vida útil de tu articulación artificial de rodilla. A continuación, encontrarás las pautas clave para gestionar cada etapa de tu recuperación tras la cirugía de rodilla con prótesis.
Recuperar la movilidad plena tras un reemplazo de rodilla depende en gran medida de los cuidados que adoptes desde el primer momento. Una atención adecuada no solo acelera la cicatrización, sino que también prolonga la vida útil de tu articulación artificial de rodilla. A continuación, encontrarás las pautas clave para gestionar cada etapa de tu recuperación tras la cirugía de rodilla con prótesis.Protocolo de cuidados tras prótesis de rodilla
El día de la intervención marca el inicio de un proceso de sanación activo. Durante las primeras 48 horas:
- Movimiento controlado: Levántate y da pasos cortos con muletas o andador. Esto estimula la circulación y reduce el riesgo de trombosis.
- Control del dolor e inflamación: Aplica compresas frías sobre la zona operada cada 2–3 horas, durante 15 minutos. Toma los analgésicos prescritos para mantener el nivel de dolor dentro de un rango manejable.
- Elevación de la pierna: Al descansar, coloca la pierna operada ligeramente más elevada que el tronco. Esta posición disminuye la hinchazón alrededor del implante de rodilla.
Higiene y cuidado de la herida
Mantener limpia la zona de incisión es vital para prevenir infecciones. Sigue estos pasos:
- Limpieza suave: Utiliza solución salina o un antiséptico recomendado para lavar la herida sin frotar.
- Cambio de apósitos: Sustituye el vendaje según las indicaciones de tu cirujano, o cuando esté húmedo o sucio.
- Inspección diaria: Observa si hay enrojecimiento excesivo, secreción o calor local; ante cualquier signo inusual, comunícate con tu equipo médico.
Ejercicios de rehabilitación temprana
Un programa de fisioterapia bien estructurado optimiza la integración de tu nuevo implante de rodilla:
- Flexión y extensión asistida: Realiza series de 10 repeticiones, dos veces al día, evitando forzar en exceso la articulación.
- Contracciones isométricas: Aprieta el cuádriceps con la pierna estirada, mantén 5 segundos y relaja; repite 10 veces para fortalecer sin movimiento articular.
- Caminar progresivo: Aumenta gradualmente la distancia recorrida, manteniendo un ritmo cómodo y evitando superficies irregulares.
Nutrición y descanso para tu articulación artificial de rodilla
Una dieta equilibrada aporta los nutrientes necesarios para la reparación ósea y tisular tras tu cirugía de rodilla con prótesis. Prioriza:
- Proteínas magras (pescado, pollo, legumbres) para regenerar tejidos.
- Frutas y verduras ricas en vitamina C y antioxidantes, que favorecen la cicatrización.
- Calcio y vitamina D, esenciales para la consolidación ósea alrededor del implante de rodilla.
Además, asegúrate de dormir entre 7 y 8 horas diarias. El sueño profundo potencia los procesos de recuperación celular y regula la respuesta al dolor.
Consejos para prolongar la vida de tu implante
- Mantén un peso saludable: Cada kilo extra aumenta la presión sobre la prótesis de rodilla.
- Evita deportes de alto impacto: Correr o saltar puede acelerar el desgaste del recubrimiento de polietileno.
- Realiza revisiones periódicas: Un control clínico y radiográfico anual detecta a tiempo cualquier signo de aflojamiento o desgaste.
- Cuida tu postura y marcha: Un patrón de movimiento equilibrado reduce el estrés lateral en la articulación.
Implementar estos cuidados esenciales postoperatorio te permitirá sacar el máximo provecho de tu cirugía de rodilla con prótesis. Con disciplina en el protocolo de rehabilitación y hábitos de vida saludables, tu nueva articulación artificial de rodilla acompañará tus pasos hacia una calidad de vida plena y libre de dolor.
-
¿Qué significa un electrocardiograma con ritmo sinusal?
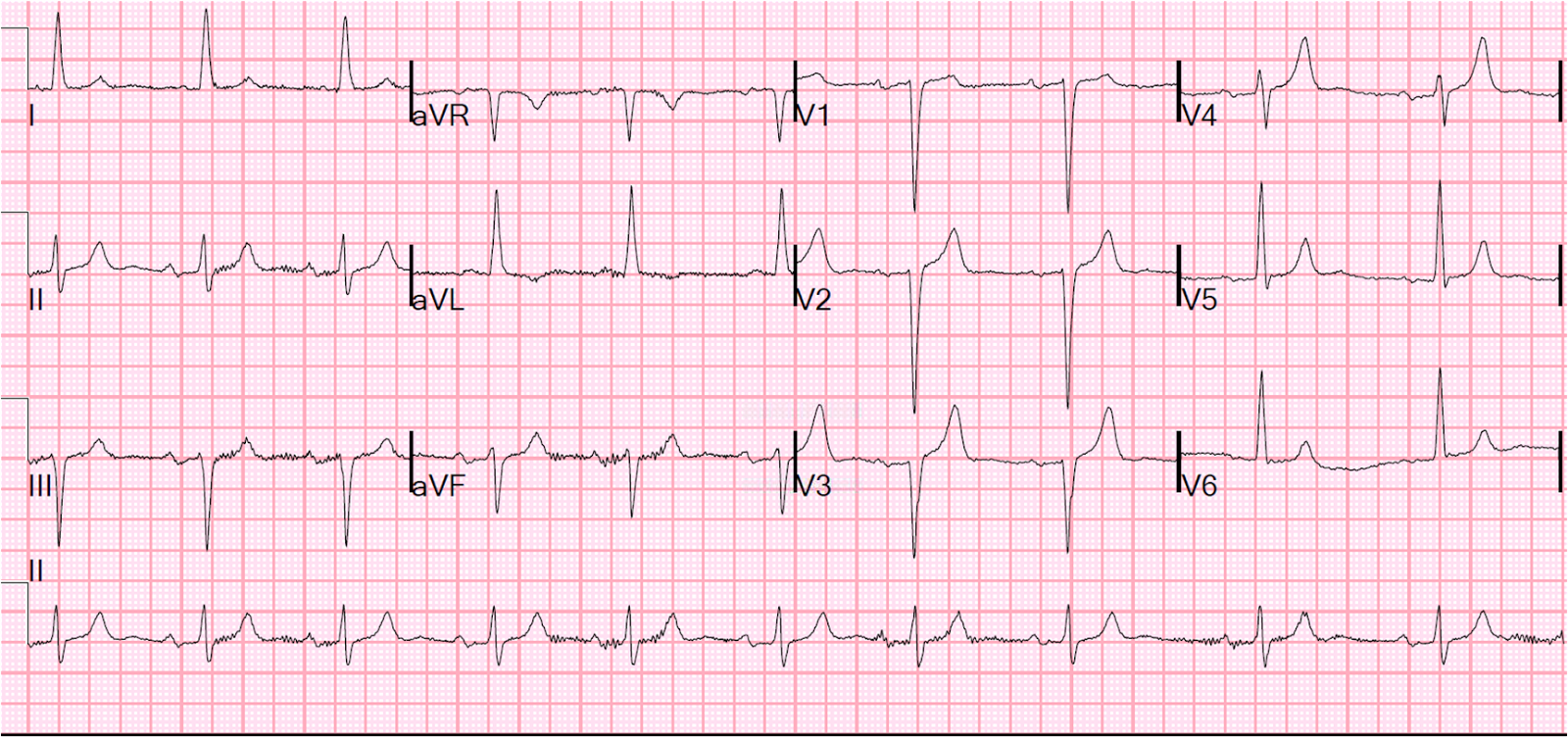 El electrocardiograma es una herramienta diagnóstica esencial para evaluar el funcionamiento eléctrico del corazón. Uno de los hallazgos más comunes al interpretar este estudio es la presencia de un “ritmo sinusal”. Este término clínico indica que la actividad eléctrica cardíaca se origina de forma natural en el nodo sinoauricular, lo cual es característico de un corazón sano en reposo. Comprender este concepto permite interpretar adecuadamente el informe de un electrocardiograma y conocer el estado basal del sistema de conducción cardíaco.
El electrocardiograma es una herramienta diagnóstica esencial para evaluar el funcionamiento eléctrico del corazón. Uno de los hallazgos más comunes al interpretar este estudio es la presencia de un “ritmo sinusal”. Este término clínico indica que la actividad eléctrica cardíaca se origina de forma natural en el nodo sinoauricular, lo cual es característico de un corazón sano en reposo. Comprender este concepto permite interpretar adecuadamente el informe de un electrocardiograma y conocer el estado basal del sistema de conducción cardíaco.Origen del ritmo cardíaco: el nodo sinusal
El ritmo sinusal se origina en una estructura especializada del corazón llamada nodo sinoauricular, ubicada en la aurícula derecha. Este nodo actúa como el marcapasos natural del corazón, generando impulsos eléctricos regulares que se propagan a través del sistema de conducción y desencadenan la contracción coordinada de las cavidades cardíacas.
En un electrocardiograma, el ritmo sinusal se identifica por la presencia de ondas P positivas en las derivaciones estándar, seguidas de complejos QRS normales y una frecuencia cardíaca dentro del rango fisiológico, usualmente entre 60 y 100 latidos por minuto en adultos en reposo.
Características del electrocardiograma con ritmo sinusal
Un electrocardiograma con ritmo sinusal refleja que el corazón está funcionando de manera organizada y controlada. Las principales características que permiten identificar este ritmo incluyen:
- Ondas P regulares y positivas en las derivaciones I, II y aVF.
- Intervalo PR constante, generalmente entre 120 y 200 milisegundos.
- Relación 1:1 entre las ondas P y los complejos QRS, lo que indica que cada impulso generado por el nodo sinusal da lugar a una contracción ventricular.
- Frecuencia cardíaca estable, sin variaciones bruscas ni pausas anormales.
Este patrón es esperable en personas sanas y también puede observarse en pacientes con enfermedades cardíacas estables que no presentan alteraciones del ritmo en el momento del estudio.
Importancia clínica del ritmo sinusal
La presencia de ritmo sinusal en un electrocardiograma es un indicador favorable, ya que demuestra que el marcapasos natural del corazón está activo y coordinado. Sin embargo, su presencia no descarta otras afecciones cardiovasculares. Un paciente puede tener un ritmo sinusal normal y, al mismo tiempo, presentar signos de hipertrofia, isquemia o trastornos metabólicos detectables en otras partes del trazo.
Por ello, la interpretación del electrocardiograma siempre debe realizarse en conjunto con los antecedentes clínicos del paciente, sus síntomas y otras pruebas complementarias.
Variaciones del ritmo sinusal
Existen algunas variantes del ritmo sinusal que también pueden considerarse normales en ciertos contextos. Por ejemplo, la bradicardia sinusal (frecuencia menor a 60 lpm) puede observarse en atletas o durante el sueño, mientras que la taquicardia sinusal (frecuencia mayor a 100 lpm) puede ser una respuesta fisiológica al ejercicio, fiebre o ansiedad.
Un electrocardiograma con ritmo sinusal proporciona información valiosa sobre la estabilidad del corazón. Si te han indicado este estudio o presentas síntomas cardíacos, acude a un laboratorio confiable. Detectar a tiempo cualquier alteración es clave para cuidar tu salud cardiovascular.
-
Prevención de lesiones: ortopedista en CDMX confiable
Imagínate corriendo por el Bosque de Chapultepec y, de pronto, un tirón en la rodilla te detiene en seco. Ese instante puede marcar la diferencia entre unas semanas de descanso y una lesión crónica. Contar con un ortopedista en la Ciudad de México que combine experiencia y cercanía es vital para retomar tu rutina con seguridad y confianza.
¿Cuándo acudir con un ortopedista CDMX?
Visitar a un ortopedista CDMX resulta imprescindible al presentar dolor persistente en articulaciones, deformidades óseas o tras un golpe fuerte. Estas situaciones requieren atención especializada para evitar complicaciones posteriores como inestabilidad articular o desgaste prematuro del cartílago.
Diagnóstico temprano y personalizado
Un ortopedista en CDMX realiza una evaluación integral que incluye:
- Historia clínica detallada.
- Examen físico de articulaciones, huesos y músculos.
- Solicitud de estudios de imagen (radiografías, ultrasonidos o resonancias).
Con estos datos, el especialista define la causa del malestar y diseña un plan de acción que favorece la prevención de lesiones a largo plazo.
Terapias y ejercicios para fortalecer el cuerpo
La colaboración entre ortopedista y fisioterapeuta ofrece técnicas de rehabilitación adaptadas a tu estilo de vida. Algunos ejemplos:
- Ejercicios isométricos para estabilizar rodilla y hombro.
- Movilizaciones pasivas y activas para mantener el rango de movimiento.
- Fortalecimiento del core y de la musculatura postural para mejorar la alineación corporal.
Incorporar estas rutinas desde el primer diagnóstico reduce el riesgo de recaídas y potencia la recuperación.
Consejos de un ortopedista en la Ciudad de México
- Calentamiento adecuado: Destina al menos 10 minutos antes de cualquier actividad física.
- Uso de calzado: Elige zapatillas que ofrezcan soporte y amortiguación adecuados para tu tipo de pisada.
- Descanso activo: Alterna días de alta intensidad con jornadas de estiramientos suaves o caminatas.
- Nutrición e hidratación: Mantén una dieta rica en calcio, vitamina D y proteínas para favorecer la salud ósea y muscular.
Tecnología y tratamientos avanzados
Las clínicas de ortopedia en CDMX disponen de recursos de vanguardia como:
- Infiltraciones de ácido hialurónico o plasma rico en plaquetas.
- Cirugías mínimamente invasivas artroscópicas.
- Rehabilitación asistida por dispositivos de realidad virtual.
Estos enfoques permiten acortar tiempos de recuperación y mejorar el pronóstico funcional.
Beneficios de elegir un ortopedista CDMX con experiencia
- Atención integral: Desde prevención hasta rehabilitación.
- Red de especialistas: Acceso a fisioterapeutas, nutricionistas y traumatólogos.
- Seguimiento continuo: Ajustes periódicos al plan de tratamiento según tu progreso.
Al confiar en un equipo multidisciplinario, previenes lesiones futuras y optimizas tu salud músculo-esquelética.
Recuperar el bienestar tras una molestia o fortalecer tu cuerpo para evitar contratiempos depende de la intervención oportuna. Un ortopedista en CDMX confiable te guiará en cada paso, garantizando un enfoque profesional y humano, enfocado en tu calidad de vida y tu pasión por mantenerte activo.
-
¿Cuándo se recomienda hacer una colposcopía?
 La colposcopía es un procedimiento ginecológico utilizado para examinar detalladamente el cuello uterino, la vagina y la vulva con el fin de identificar alteraciones celulares o lesiones que no pueden observarse a simple vista. Se realiza mediante un instrumento óptico denominado colposcopio, el cual amplifica la imagen de los tejidos y permite al especialista detectar áreas sospechosas que podrían requerir una biopsia. Su aplicación es clave en la prevención y diagnóstico temprano de enfermedades como el cáncer cervicouterino.
La colposcopía es un procedimiento ginecológico utilizado para examinar detalladamente el cuello uterino, la vagina y la vulva con el fin de identificar alteraciones celulares o lesiones que no pueden observarse a simple vista. Se realiza mediante un instrumento óptico denominado colposcopio, el cual amplifica la imagen de los tejidos y permite al especialista detectar áreas sospechosas que podrían requerir una biopsia. Su aplicación es clave en la prevención y diagnóstico temprano de enfermedades como el cáncer cervicouterino.Principales indicaciones para una colposcopía
Este estudio es indicado principalmente cuando se obtiene un resultado anormal en la citología cervical o Papanicolaou. La presencia de células atípicas, lesiones intraepiteliales escamosas de bajo o alto grado, o la identificación del virus del papiloma humano de alto riesgo son señales que ameritan una evaluación más precisa mediante la colposcopía.
También se recomienda en pacientes que presentan sangrado vaginal anormal, flujo persistente de causa desconocida, dolor durante las relaciones sexuales o hallazgos clínicos sospechosos durante el examen físico ginecológico. En estos casos, el estudio permite una observación detallada de las características del epitelio y contribuye a la orientación diagnóstica.
Colposcopía en mujeres con infección por VPH
Las mujeres con diagnóstico positivo para virus del papiloma humano, especialmente aquellas con genotipos de alto riesgo oncogénico, deben ser valoradas con colposcopía, incluso si la citología inicial no muestra cambios importantes. Esta práctica permite detectar lesiones precursoras del cáncer cervicouterino en etapas iniciales, lo cual es fundamental para establecer un tratamiento oportuno y evitar la progresión de la enfermedad.
Seguimiento en pacientes con antecedentes de displasia cervical
En mujeres que han sido tratadas previamente por displasia cervical, se utiliza la colposcopía como parte del protocolo de seguimiento. Esta permite verificar si persisten lesiones o si ha habido una recurrencia. Asimismo, es útil para monitorizar la eficacia del tratamiento aplicado, ya sea mediante crioterapia, conización u otros métodos.
Edad recomendada y frecuencia del estudio colposcópico
No existe una edad única para iniciar las colposcopías, ya que su indicación depende de los hallazgos clínicos y citológicos. Sin embargo, se recomienda en mujeres mayores de 25 años con factores de riesgo, como múltiples parejas sexuales, antecedentes de VPH o citologías alteradas. La frecuencia del estudio dependerá del diagnóstico y del plan de vigilancia definido por el ginecólogo tratante.
Importancia de la evaluación ginecológica oportuna
La colposcopía no es un estudio de rutina para todas las mujeres, pero su valor diagnóstico es indiscutible en contextos específicos. Detectar lesiones en fases tempranas permite aplicar tratamientos menos invasivos y con mayores tasas de éxito. Por ello, es fundamental acudir al ginecólogo de forma regular y seguir sus indicaciones ante cualquier hallazgo anormal.
La prevención es la mejor herramienta contra el cáncer cervicouterino. No postergues tus revisiones ginecológicas. Protege tu salud y agenda una prueba de laboratorio si tu médico lo indica.
-
¿El ultrasonido mamario es confiable como método de detección?
El ultrasonido mamario es un estudio diagnóstico ampliamente utilizado para evaluar el tejido mamario y detectar lesiones que pueden ser benignas o malignas. Su confiabilidad como método de detección depende de diversos factores relacionados con la técnica, el operador y las características del tejido mamario. Entender su utilidad y limitaciones es fundamental para aprovechar al máximo sus beneficios.
Precisión del ultrasonido mamario en la detección de lesiones
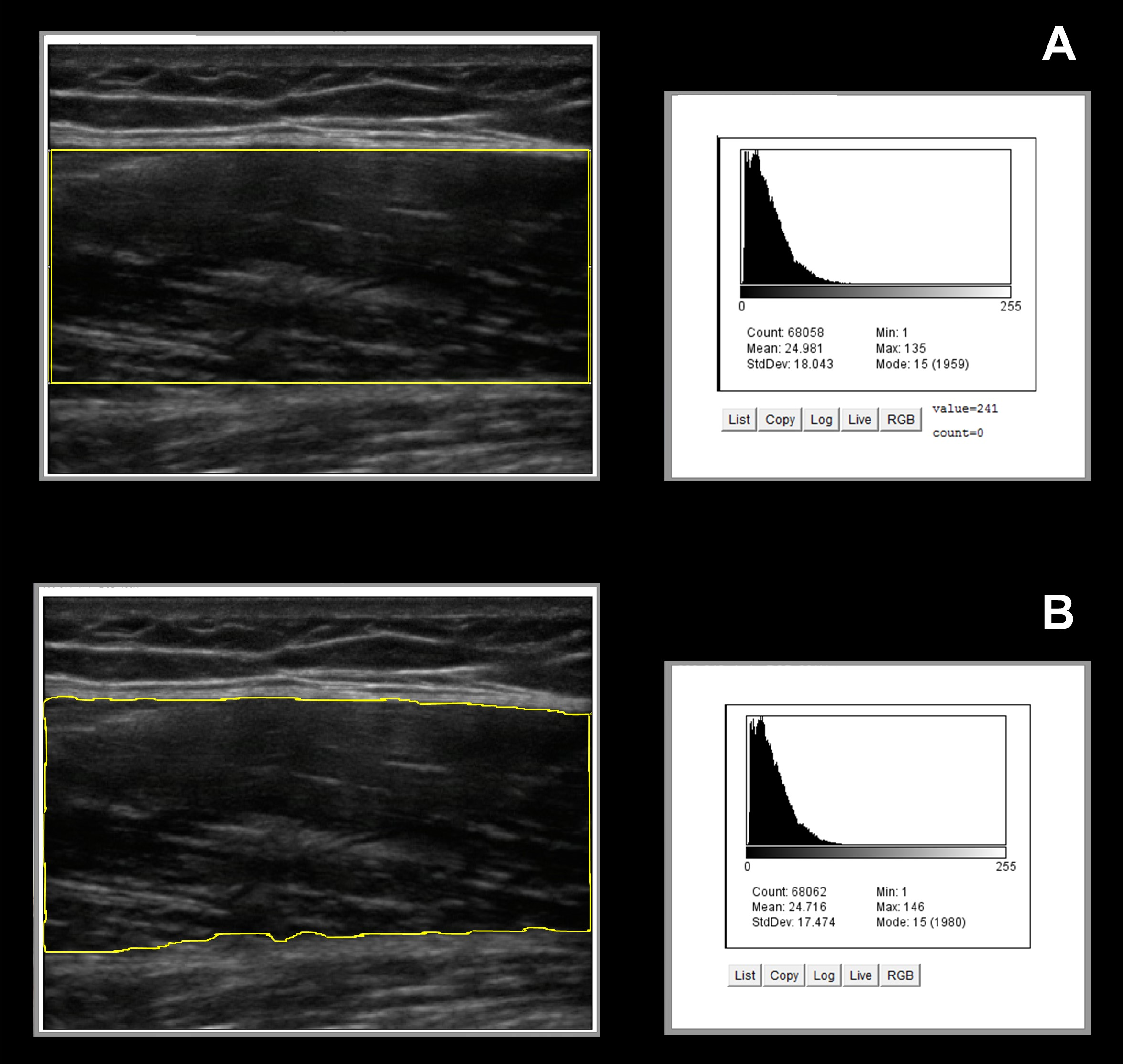 El ultrasonido mamario es especialmente eficaz para identificar lesiones sólidas y quísticas, diferenciándolas con precisión. Su capacidad para evaluar la forma, los bordes y la ecogenicidad de una lesión ayuda a determinar la probabilidad de benignidad o malignidad.
El ultrasonido mamario es especialmente eficaz para identificar lesiones sólidas y quísticas, diferenciándolas con precisión. Su capacidad para evaluar la forma, los bordes y la ecogenicidad de una lesión ayuda a determinar la probabilidad de benignidad o malignidad.Este método es confiable para detectar masas palpables y alteraciones en tejidos densos donde la mastografía puede presentar limitaciones. Además, permite observar características vasculares mediante Doppler, lo que aporta información relevante para el diagnóstico.
Factores que influyen en la confiabilidad del ultrasonido mamario
La calidad del estudio depende en gran medida de la experiencia y capacitación del técnico o radiólogo que realiza el examen. La correcta técnica, el uso de equipos modernos y la interpretación adecuada son esenciales para obtener resultados confiables.
Asimismo, las características del tejido mamario, como la densidad o la presencia de implantes, pueden afectar la visualización y detección de ciertas lesiones, por lo que en algunos casos se requieren estudios complementarios.
Complementariedad con otros métodos diagnósticos
Aunque el ultrasonido mamario es una herramienta confiable, no debe considerarse como único método de detección. Se utiliza en conjunto con la mastografía y, en algunos casos, con resonancia magnética mamaria para obtener un diagnóstico integral.
Esta combinación permite superar las limitaciones individuales de cada técnica y mejora la precisión en la detección temprana de cáncer y otras enfermedades mamarias.
Indicaciones específicas para el ultrasonido mamario
El ultrasonido es particularmente confiable en mujeres jóvenes, embarazadas o con tejido mamario denso, donde otros métodos pueden ser menos efectivos o estar contraindicados. También es útil para guiar procedimientos intervencionistas y para el seguimiento de lesiones benignas.
Su seguridad, rapidez y no invasividad contribuyen a su confiabilidad como método diagnóstico en diversos escenarios clínicos.
Recomendaciones para un diagnóstico efectivo
Para asegurar la confiabilidad del ultrasonido mamario, es fundamental realizar el estudio en centros especializados, con personal capacitado y equipos de alta calidad. Además, la interpretación debe integrarse con la historia clínica y otros estudios complementarios.
La comunicación entre médico y paciente es clave para comprender los resultados y seguir las indicaciones adecuadas.
El cuidado constante de la salud mamaria es esencial para la prevención y detección oportuna de enfermedades. Se recomienda realizar chequeos médicos periódicos y pruebas de laboratorio que complementen el diagnóstico clínico. Cuida tu salud y programa tus estudios con profesionales confiables para un seguimiento seguro y efectivo.
-
Inmovilización de fracturas: inserción de yeso paso a paso
Un giro inesperado o un tropiezo pueden marcar el inicio de un proceso delicado: la estabilización del hueso lesionado. Más que un vendaje, el yeso cumple la función vital de inmovilizar una fractura, permitiendo que la estructura ósea comience su reparación sin interferencias. A continuación, se detallan los pasos esenciales para llevar a cabo una inmovilización de fracturas mediante la aplicación de yeso, integrando consejos técnicos y cuidados posteriores.
Técnica de Inmovilización de fracturas con yeso
-
 Preparación del material
Preparación del material
Antes de iniciar, reúne: vendas de yeso impregnadas, vendas de algodón o muselina, tijeras ortopédicas y guantes. Asegúrate de que el área esté limpia y libre de productos tópicos. -
Protección de la piel
Coloca una capa de vendas de algodón alrededor de la zona a inmovilizar. Esta barrera suaviza la presión del yeso y evita irritaciones. En puntos de prominencia ósea, añade pequeñas almohadillas para prevenir úlceras por presión. -
Aplicación de la primera capa
Humedece la venda de yeso en agua tibia y exprime el exceso. Envuelve la extremidad con movimientos firmes pero suaves, cubriendo de manera uniforme desde la base hasta el extremo de la zona afectada. Con ello, se consigue una base sólida que se adaptará al contorno anatómico. -
Refuerzo y modelado
Aplica una segunda capa de yeso para garantizar rigidez. Mientras el material empieza a fraguar, moldea con las manos enguantadas para ajustar ángulos y evitar arrugas que puedan presionar la piel. Permite que la superficie quede lisa y firme. -
Inspección de la inmovilización
Verifica que la férula de yeso no quede demasiado apretada: introduce un dedo entre la piel y el yeso para confirmar buen espacio. Este sencillo gesto evita la constricción vascular y el riesgo de complicaciones en la irrigación. -
Secado y endurecimiento
El yeso alcanza su máxima rigidez en 24 a 48 horas. Durante este periodo, el paciente debe mantener la extremidad en posición neutral y evitar apoyos directos.
Cuidados tras la inserción del yeso
Tras la colocación del dispositivo, es fundamental seguir ciertos tratamientos de inmovilización para acelerar la recuperación:
- Elevación y reposo relativo: Mantener la extremidad afectada elevada reduce la hinchazón y el dolor.
- Control del dolor: Analgésicos prescritos acompañan al yeso, garantizando comodidad durante las primeras 72 horas.
- Revisión clínica: Programar una cita de seguimiento a la semana para evaluar circulación, sensibilidad y estado del yeso.
Variantes y consideraciones de las técnicas para fracturas óseas
Aunque el yeso es la opción más frecuente, existen otras técnicas para fracturas óseas, como férulas termoplásticas y fijadores externos. Estas alternativas se seleccionan según la complejidad de la lesión, la ubicación y el perfil del paciente. No obstante, la correcta realización de la inmovilización de fracturas con yeso sigue siendo un estándar en ortopedia por su accesibilidad y eficiencia.
Ejercicios suaves y rehabilitación
Una vez concluido el periodo de inmovilización, el médico indicará ejercicios de movilidad pasiva y fortalecimiento gradual. La fisioterapia supervisada restablece la función muscular y articular tras semanas de inmovilización. Complementar con una dieta rica en calcio y proteína favorece la formación del callo óseo.
Aplicar con rigor estos pasos para la inmovilización de fracturas mediante yeso asegura un entorno estable para la unión ósea y sienta las bases de una rehabilitación exitosa.
-
-
¿Qué diferencias hay entre una biometría hemática completa y una sencilla?
La biometría hemática es una de las pruebas más solicitadas en la práctica médica, ya que permite evaluar el estado general del paciente a través del análisis de los componentes celulares de la sangre. Sin embargo, existen diferentes niveles de profundidad en este estudio, lo que da lugar a términos como biometría hemática sencilla o biometría hemática completa. Comprender sus diferencias ayuda a interpretar con mayor claridad los alcances de cada versión del análisis.
Biometría hemática sencilla: parámetros básicos
 La biometría hemática sencilla suele enfocarse en los valores esenciales para una evaluación inicial. Este tipo de estudio incluye:
La biometría hemática sencilla suele enfocarse en los valores esenciales para una evaluación inicial. Este tipo de estudio incluye:- Recuento total de glóbulos rojos (eritrocitos)
- Hemoglobina
- Hematocrito
- Conteo de glóbulos blancos (leucocitos)
- Número total de plaquetas
Estos datos permiten detectar alteraciones generales como anemia, leucocitosis, leucopenia o trombocitopenia. Su objetivo es ofrecer una visión general del estado hematológico del paciente y es útil en revisiones médicas de rutina o en casos donde no se sospechan alteraciones complejas.
Biometría hemática completa: análisis detallado
La biometría hemática completa, también conocida como conteo hemático completo con fórmula leucocitaria, proporciona una evaluación más minuciosa. Además de los parámetros básicos, incluye:
- Índices eritrocitarios: VCM (volumen corpuscular medio), HCM (hemoglobina corpuscular media), CHCM (concentración de hemoglobina corpuscular media) y RDW (distribución de ancho eritrocitario).
- Fórmula leucocitaria: análisis porcentual de los distintos tipos de leucocitos (neutrófilos, linfocitos, monocitos, eosinófilos y basófilos).
Estos valores adicionales permiten clasificar con mayor precisión los tipos de anemia, identificar infecciones específicas (bacterianas, virales o parasitarias) y sospechar enfermedades hematológicas como leucemias o trastornos autoinmunes. También son útiles para evaluar el estado inflamatorio del organismo y monitorear tratamientos que afectan la médula ósea.
¿Cuál estudio necesita el paciente?
La elección entre una biometría hemática sencilla o completa depende del criterio médico y de los objetivos del diagnóstico. En chequeos preventivos puede bastar con una versión básica, mientras que en pacientes con síntomas específicos o enfermedades crónicas se prefiere una biometría completa para contar con datos más detallados.
Además, en el contexto hospitalario o prequirúrgico, la biometría hemática completa es de gran valor para detectar alteraciones que podrían influir en la evolución clínica del paciente.
Importancia del análisis completo en el seguimiento clínico
Una biometría hemática completa permite establecer comparaciones precisas en estudios secuenciales. Esto es fundamental para evaluar la progresión de enfermedades, la respuesta al tratamiento o la aparición de nuevas alteraciones hematológicas. Por ello, es frecuente que en pacientes con enfermedades crónicas, cáncer o en tratamiento inmunosupresor, se solicite la versión más detallada del estudio.
Cuidar la salud comienza con información oportuna y acciones preventivas. Acude a tu laboratorio de confianza y realiza una biometría hemática con la frecuencia recomendada por tu médico.
-
¿Cómo interpretar los resultados de un perfil tiroideo?
El perfil tiroideo es una prueba de laboratorio que permite conocer el estado funcional de la glándula tiroides mediante la medición de tres parámetros hormonales: TSH (hormona estimulante de la tiroides), T4 libre (tiroxina libre) y, en algunos casos, T3 libre (triyodotironina libre). La interpretación de estos resultados debe realizarse en conjunto, considerando el cuadro clínico del paciente y su historia médica, ya que pequeñas variaciones pueden tener distintas implicaciones según el contexto.
Valores de TSH y su significado clínico
 La TSH es producida por la hipófisis y regula la actividad de la glándula tiroides. Es uno de los primeros marcadores que se alteran cuando existe una disfunción hormonal.
La TSH es producida por la hipófisis y regula la actividad de la glándula tiroides. Es uno de los primeros marcadores que se alteran cuando existe una disfunción hormonal.- TSH elevada con T4 libre baja: indica hipotiroidismo primario, donde la tiroides no produce suficiente hormona a pesar del estímulo hipófisis.
- TSH baja con T4 libre alta: sugiere hipertiroidismo, una hiperfunción tiroidea que puede deberse a enfermedad de Graves u otros trastornos.
- TSH elevada con T4 libre normal: corresponde a un hipotiroidismo subclínico, etapa inicial de disfunción.
- TSH baja con T4 libre normal: puede tratarse de un hipertiroidismo subclínico o de una alteración no tiroidea transitoria.
Interpretación de T4 libre y T3 libre
La T4 libre representa la principal hormona secretada por la tiroides y es un reflejo directo de su actividad. La T3 libre, en cambio, es la forma activa que se genera principalmente por conversión periférica de la T4.
- T4 libre baja con TSH alta: hipotiroidismo manifiesto.
- T4 libre normal con TSH elevada: hipotiroidismo en fase subclínica.
- T4 libre alta con TSH baja: hipertiroidismo.
- T3 libre alta con T4 libre y TSH normales o levemente alteradas: posible hipertiroidismo de T3, más difícil de detectar sin medir esta hormona.
En algunas situaciones, como durante el embarazo, en enfermedades crónicas o con el uso de ciertos medicamentos, los niveles de T3 y T4 pueden fluctuar sin representar una alteración permanente de la tiroides. Por ello, es necesario interpretar los resultados con prudencia.
Importancia del contexto clínico
Los resultados del perfil tiroideo no deben analizarse de forma aislada. Factores como edad, embarazo, presencia de enfermedades autoinmunes, tratamientos previos y síntomas actuales son determinantes para establecer un diagnóstico certero. Además, en pacientes con tratamiento de reemplazo hormonal, la interpretación se enfoca en evaluar la respuesta al medicamento y ajustar la dosis según los valores obtenidos.
Cuando se detectan alteraciones en el perfil tiroideo, es posible que el médico solicite estudios complementarios como anticuerpos antitiroideos o ecografía tiroidea para confirmar el diagnóstico y planificar el tratamiento adecuado.
Si presentas fatiga, cambios de peso, alteraciones menstruales o antecedentes familiares de enfermedad tiroidea, es recomendable realizar un perfil tiroideo. Monitorear la función hormonal de forma oportuna puede ayudarte a prevenir complicaciones y mantener tu salud en equilibrio.
-
¿Cuál es la diferencia entre un ultrasonido obstétrico y uno ginecológico?
El uso de la ecografía en la medicina ha transformado la manera en que se diagnostican y supervisan múltiples condiciones relacionadas con la salud femenina. Sin embargo, existen diferencias fundamentales entre un ultrasonido obstétrico y un ultrasonido ginecológico, ya que cada uno tiene objetivos clínicos distintos y se aplica en momentos específicos de la vida reproductiva de la mujer.
Propósito del ultrasonido obstétrico
El ultrasonido obstétrico se emplea exclusivamente durante el embarazo con la finalidad de monitorear el desarrollo del embrión o feto, así como el estado del útero y otras estructuras maternas. Esta prueba permite evaluar la edad gestacional, confirmar la viabilidad del embarazo, identificar gestaciones múltiples y detectar posibles anomalías estructurales. Además, ayuda a controlar el crecimiento fetal, la localización de la placenta y la cantidad de líquido amniótico.
A lo largo del embarazo, el ultrasonido obstétrico puede realizarse en distintas etapas para cumplir con objetivos específicos: el primer ultrasonido confirma el embarazo y calcula la edad gestacional; el segundo evalúa la anatomía fetal y posibles malformaciones; el tercero estima el peso fetal y la posición del bebé antes del parto.
Finalidad del ultrasonido ginecológico
Por otro lado, el ultrasonido ginecológico es una herramienta diagnóstica utilizada en mujeres que no están embarazadas, con el propósito de evaluar la anatomía del aparato reproductor. A través de esta prueba se pueden observar el útero, el endometrio, los ovarios, las trompas de Falopio y la cavidad pélvica.
Este tipo de estudio se solicita con frecuencia ante síntomas como sangrado uterino anormal, dolor pélvico, menstruaciones irregulares o sospecha de masas. También es clave en el seguimiento de condiciones como miomas uterinos, quistes ováricos, síndrome de ovario poliquístico y endometriosis.
Diferencias en la técnica y aplicación
Tanto el ultrasonido obstétrico como el ginecológico pueden realizarse por vía abdominal o transvaginal, dependiendo del objetivo clínico y del momento en que se lleva a cabo. En las primeras semanas del embarazo, el ultrasonido obstétrico se realiza generalmente por vía transvaginal para obtener una mejor visualización del saco gestacional. En etapas avanzadas, la vía abdominal suele ser suficiente para observar al feto.
 En el ultrasonido ginecológico, la vía transvaginal permite evaluar de forma detallada la estructura uterina y los ovarios, especialmente en mujeres con sangrado irregular o sospecha de masas pélvicas. La elección del método dependerá del criterio médico y la condición específica que se desea explorar.
En el ultrasonido ginecológico, la vía transvaginal permite evaluar de forma detallada la estructura uterina y los ovarios, especialmente en mujeres con sangrado irregular o sospecha de masas pélvicas. La elección del método dependerá del criterio médico y la condición específica que se desea explorar.Indicaciones clínicas de cada tipo de ecografía
La indicación de un ultrasonido obstétrico está asociada exclusivamente al control prenatal. Su finalidad es proteger la salud materna y fetal, proporcionando información esencial para el seguimiento del embarazo. En cambio, el ultrasonido ginecológico es solicitado en contextos no gestacionales, como parte del control ginecológico de rutina o en el diagnóstico de patologías del aparato reproductor.
Ambos estudios son seguros, no invasivos y altamente eficaces para brindar información diagnóstica precisa. La elección del tipo de ultrasonido dependerá del estado de la paciente y del objetivo médico.
Cuidar tu salud ginecológica y obstétrica es esencial para una vida reproductiva saludable. Si tienes dudas o necesitas un diagnóstico oportuno, acude a tu médico y realízate un ultrasonido obstétrico o ginecológico según sea el caso. ¡Paga en línea y obtén beneficios exclusivos en tu próxima prueba de laboratorio!
-
¿Qué es un ultrasonido mamario y para qué se utiliza?
El ultrasonido mamario es una técnica de imagen no invasiva que utiliza ondas sonoras de alta frecuencia para visualizar el interior del tejido mamario. A diferencia de otros estudios, como la mastografía, este procedimiento no emplea radiación ionizante, lo que lo convierte en una herramienta segura, especialmente en mujeres jóvenes, embarazadas o con mamas densas. El examen se realiza colocando un gel conductor sobre la piel del pecho y deslizando un transductor que capta las ondas reflejadas por las estructuras internas de la mama.
Aplicaciones clínicas del estudio
El ultrasonido de mama se emplea principalmente para complementar los hallazgos de otros estudios, como la mastografía, y para distinguir entre masas sólidas y quistes llenos de líquido. También es útil en el seguimiento de lesiones previamente identificadas, en la evaluación de síntomas clínicos como dolor o secreción, y en la vigilancia de pacientes con alto riesgo de cáncer de mama. En algunos casos, se utiliza como guía en procedimientos mínimamente invasivos, como biopsias mamarias dirigidas.
Diferencias entre ultrasonido mamario y otros estudios
Este estudio destaca por su capacidad para ofrecer una visión detallada de la arquitectura interna del tejido mamario, especialmente útil cuando la densidad de las mamas impide una lectura clara en la mastografía. Aunque no reemplaza a esta última como herramienta de tamizaje en mujeres mayores de 40 años, sí aporta un valor diagnóstico considerable en pacientes más jóvenes o cuando existen hallazgos indeterminados que requieren mayor precisión.
¿En qué casos está indicado?
 Entre las principales indicaciones del ultrasonido mamario se encuentran la detección de nódulos palpables, el estudio de dolor mamario localizado, la valoración de secreción por el pezón y la revisión de alteraciones detectadas por otros métodos. Asimismo, se recomienda en mujeres embarazadas o lactantes, ya que no implica riesgo fetal. En pacientes con antecedentes personales o familiares de cáncer de mama, también puede formar parte de un esquema de vigilancia más frecuente.
Entre las principales indicaciones del ultrasonido mamario se encuentran la detección de nódulos palpables, el estudio de dolor mamario localizado, la valoración de secreción por el pezón y la revisión de alteraciones detectadas por otros métodos. Asimismo, se recomienda en mujeres embarazadas o lactantes, ya que no implica riesgo fetal. En pacientes con antecedentes personales o familiares de cáncer de mama, también puede formar parte de un esquema de vigilancia más frecuente.Ventajas del ultrasonido mamario
Este estudio es rápido, indoloro, accesible y altamente sensible para detectar anormalidades. Permite una visualización en tiempo real que facilita la toma de decisiones clínicas inmediatas. Además, tiene la ventaja de no requerir preparación previa ni exposición a radiación, por lo que puede repetirse con seguridad cuantas veces sea necesario durante el seguimiento de una patología.
Cuidar la salud mamaria es fundamental para la detección temprana de enfermedades. Si presentas algún síntoma o deseas una evaluación preventiva, acude a realizarte un ultrasonido mamario en un laboratorio confiable. ¡Tu bienestar comienza con un diagnóstico oportuno!
-
Subscribe
Subscribed
Already have a WordPress.com account? Log in now.