-
¿Cuáles son los beneficios de elegir el ultrasonido mamario frente a otras técnicas?
SRC:SelfWritten
El ultrasonido mamario es una técnica diagnóstica que ofrece múltiples ventajas sobre otras metodologías para la evaluación del tejido mamario. Esta herramienta no invasiva proporciona imágenes detalladas que son cruciales en la detección y diagnóstico de diversas condiciones mamarias. En este artículo, exploraremos los beneficios distintivos del ultrasonido mamario en comparación con otras técnicas de diagnóstico como la mamografía y la resonancia magnética.Precisión en la detección de lesiones en tejido denso
 Uno de los principales beneficios del ultrasonido mamario es su capacidad para proporcionar imágenes claras de mamas densas, donde la mamografía puede no ser tan efectiva. En las mamas densas, el tejido fibroglandular puede ocultar masas y otras anomalías en las imágenes mamográficas debido a su similitud en la densidad con las lesiones. El ultrasonido, al utilizar ondas sonoras, permite visualizar claramente la diferencia entre los tejidos normales y las posibles anomalías, mejorando así la precisión diagnóstica.
Uno de los principales beneficios del ultrasonido mamario es su capacidad para proporcionar imágenes claras de mamas densas, donde la mamografía puede no ser tan efectiva. En las mamas densas, el tejido fibroglandular puede ocultar masas y otras anomalías en las imágenes mamográficas debido a su similitud en la densidad con las lesiones. El ultrasonido, al utilizar ondas sonoras, permite visualizar claramente la diferencia entre los tejidos normales y las posibles anomalías, mejorando así la precisión diagnóstica.Seguridad y no invasividad
A diferencia de la mamografía, el ultrasonido mamario no utiliza radiación ionizante, lo que lo convierte en una opción segura para el seguimiento frecuente y para su uso en poblaciones específicas como mujeres jóvenes y aquellas en alto riesgo de cáncer de mama. Esta característica hace que el ultrasonido sea una técnica preferida para la evaluación repetitiva, especialmente en casos donde se requiere un seguimiento cuidadoso de condiciones mamarias conocidas o de hallazgos previos indeterminados.
Aplicabilidad en procedimientos intervencionistas
El ultrasonido mamario no solo es valioso para la detección y el diagnóstico, sino también para guiar procedimientos intervencionistas. Esto incluye biopsias y procedimientos de drenaje donde la precisión en la localización de la lesión es fundamental. El ultrasonido proporciona una visualización en tiempo real, permitiendo a los médicos realizar intervenciones con mayor precisión y seguridad, reduciendo el riesgo de complicaciones asociadas con la biopsia.
Costo-efectividad y accesibilidad
Comparado con otras técnicas como la resonancia magnética, el ultrasonido mamario es más accesible y menos costoso. Esta accesibilidad lo convierte en una opción viable para una amplia gama de pacientes, facilitando el acceso a un diagnóstico temprano y eficaz sin la carga de los altos costos asociados con métodos más complejos.
Evaluación de síntomas específicos
El ultrasonido es extremadamente útil para investigar síntomas específicos como dolor mamario o secreción del pezón. Puede ayudar a determinar la causa de estos síntomas con gran eficacia, algo que otras técnicas pueden no lograr con la misma precisión. Esto es especialmente importante para las pacientes que experimentan síntomas preocupantes pero cuyas mamografías son normales.
Fomento de la salud mamaria
Invitamos a todas las mujeres a considerar el ultrasonido mamario como parte de su estrategia de salud preventiva. Esta técnica, conocida por su seguridad y eficacia, es una herramienta invaluable en la lucha contra el cáncer de mama. Al realizarse exámenes regulares, las mujeres pueden aprovechar los beneficios del diagnóstico temprano, lo cual es crucial para un tratamiento exitoso. No dude en consultar a su médico sobre cómo el ultrasonido mamario puede formar parte de su plan de cuidado preventivo y diagnóstico.
-
¿Cómo interpretar los resultados de un ultrasonido mamario
?
SRC:SelfWritten
El ultrasonido mamario es una herramienta diagnóstica que ha ganado relevancia en el ámbito clínico debido a su capacidad para ofrecer imágenes detalladas del tejido mamario sin utilizar USG radiación ionizante. Esta técnica, conocida también como ecografía mamaria o sonografía de mama, permite identificar anomalías y evaluar la integridad del tejido, resultando indispensable en el seguimiento de condiciones benignas y en la detección temprana de alteraciones.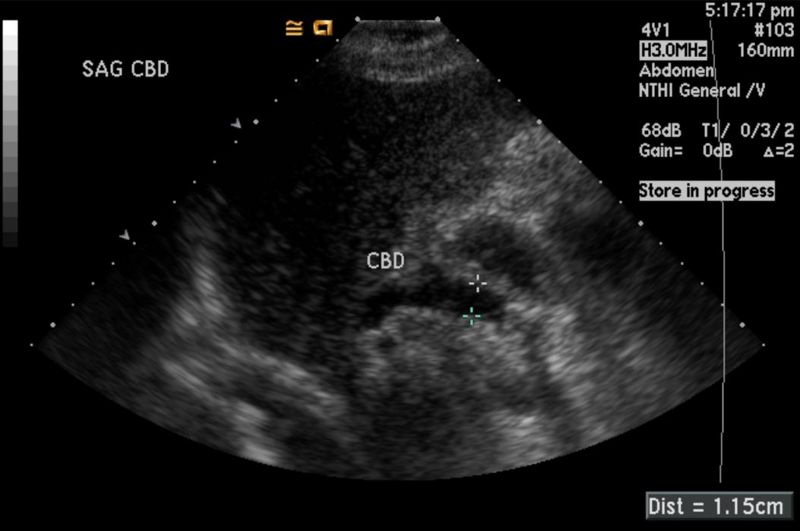 Interpretación de la imagen ecográfica
Interpretación de la imagen ecográficaLa interpretación de la imagen ecográfica requiere conocimientos especializados, puesto que cada hallazgo debe evaluarse en función de su morfología, tamaño y características internas. Las variaciones en la densidad del tejido, la presencia de quistes y la identificación de masas sólidas son aspectos esenciales para determinar la naturaleza de la lesión. Un análisis minucioso permite diferenciar entre estructuras benignas y aquellas que ameritan estudios adicionales. Asimismo, el contraste entre zonas normales y alteradas en la ecografía mamaria facilita el reconocimiento de patrones clínicos relevantes.
Evaluación de hallazgos en sonografía de mama
El examen mediante sonografía de mama posibilita distinguir entre diversas anomalías, integrando la información visual con el contexto clínico del paciente. Las lesiones de contorno bien definido, generalmente asociadas a quistes o fibroadenomas, contrastan con formaciones de bordes irregulares que pueden indicar procesos patológicos más complejos. Es fundamental que el especialista compare estos hallazgos con estudios previos y otros métodos de imagen, como la mamografía, para ofrecer una interpretación precisa y completa. La correlación de datos clínicos y radiológicos optimiza la toma de decisiones terapéuticas.
Relevancia clínica y seguimiento en la imagenología mamaria
El seguimiento periódico de los resultados obtenidos en un ultrasonido mamario es crucial para evaluar la evolución de las alteraciones detectadas. La monitorización constante permite identificar cambios sutiles en la estructura del tejido, facilitando la detección temprana de posibles complicaciones. La integración de nuevas tecnologías en la ecografía mamaria, como el uso de modos Doppler, aporta información adicional sobre el flujo sanguíneo en las áreas de interés, enriqueciendo la evaluación diagnóstica. De esta manera, el control de la salud mamaria se beneficia de un enfoque multidisciplinario y actualizado.
Avances en técnicas de interpretación del ultrasonido
El desarrollo de tecnologías avanzadas ha revolucionado la interpretación del ultrasonido mamario. La obtención de imágenes tridimensionales y la incorporación de análisis cuantitativos han incrementado la precisión en el diagnóstico de las alteraciones mamarias. Estos avances permiten al radiólogo identificar con mayor exactitud la localización y extensión de lesiones, lo que se traduce en un manejo clínico más eficaz. La capacitación continua y la actualización en protocolos de imagenología son esenciales para aprovechar al máximo los beneficios de esta técnica.
El ultrasonido mamario se presenta como una herramienta fundamental en la evaluación y seguimiento de la salud de la mama, ofreciendo diagnósticos precisos y seguros. Cada estudio debe ser interpretado en el contexto individual del paciente, asegurando una atención personalizada y oportuna. La integración de técnicas avanzadas optimiza la precisión diagnóstica en cada caso. Cuide su salud y realícese una prueba de laboratorio.
-
¿Los niños pueden hacerse una tomografía sin riesgos?
SRC:SelfWritten
 La tomografía computarizada (TC) es una herramienta diagnóstica avanzada que utiliza rayos X para generar imágenes detalladas del interior del cuerpo. Aunque es extremadamente útil para detectar y evaluar diversas condiciones médicas, el uso de la tomografía en niños plantea preocupaciones debido a la exposición a la radiación. Como en cualquier procedimiento médico, es esencial evaluar cuidadosamente los riesgos y beneficios antes de recomendar una tomografía a un paciente pediátrico.
La tomografía computarizada (TC) es una herramienta diagnóstica avanzada que utiliza rayos X para generar imágenes detalladas del interior del cuerpo. Aunque es extremadamente útil para detectar y evaluar diversas condiciones médicas, el uso de la tomografía en niños plantea preocupaciones debido a la exposición a la radiación. Como en cualquier procedimiento médico, es esencial evaluar cuidadosamente los riesgos y beneficios antes de recomendar una tomografía a un paciente pediátrico.La preocupación por la radiación en niños
La radiación utilizada en la tomografía computarizada, aunque eficaz para obtener imágenes de alta calidad, puede ser perjudicial si se expone en exceso al cuerpo. Los niños, debido a su mayor tasa de crecimiento y desarrollo, son más susceptibles a los efectos negativos de la radiación en comparación con los adultos. Su mayor tejido celular en división aumenta el riesgo de daño en el ADN, lo que a su vez puede incrementar el riesgo de desarrollar cáncer en el futuro. Además, debido a que los niños tienen una mayor esperanza de vida, los efectos a largo plazo de la exposición a la radiación son una preocupación adicional.
Evaluación de la necesidad de la tomografía en niños
La decisión de realizar una tomografía en un niño debe ser tomada con precaución y siempre evaluando la situación clínica específica. Si bien la tomografía es una herramienta invaluable para diagnosticar enfermedades como fracturas óseas, tumores, infecciones o problemas abdominales, su uso debe limitarse a los casos donde el diagnóstico no pueda obtenerse mediante otros métodos menos invasivos o sin radiación, como la ecografía o la resonancia magnética.
En algunos casos, cuando un niño presenta síntomas graves o no específicos que requieren una evaluación detallada, la tomografía puede ser esencial para una diagnóstico preciso. Sin embargo, la medicina actual promueve el uso racional de la tomografía, prefiriendo otras modalidades de diagnóstico en la medida de lo posible.
Tecnologías para minimizar el riesgo de radiación
Una de las preocupaciones clave al realizar una tomografía en niños es la cantidad de radiación a la que están expuestos. Para reducir estos riesgos, los equipos de tomografía moderna han mejorado significativamente. Muchos de los dispositivos más recientes permiten ajustar la dosis de radiación dependiendo del tamaño del paciente y la región del cuerpo a examinar. Esto ayuda a minimizar la exposición mientras se mantiene la calidad de la imagen necesaria para un diagnóstico preciso.
Además, en algunos hospitales y clínicas se utilizan protocolos específicos para pacientes pediátricos, que aseguran una dosificación de radiación más baja sin comprometer la calidad de la imagen. Esto es fundamental para hacer la tomografía más segura para los niños y reducir el riesgo de efectos secundarios.
Alternativas a la tomografía en niños
Cuando se trata de diagnóstico en pediatría, existen diversas alternativas que pueden ser utilizadas en lugar de la tomografía computarizada para evitar la exposición a la radiación. La ecografía es una opción ampliamente utilizada en niños debido a que no involucra radiación y proporciona imágenes detalladas de órganos internos como el hígado, los riñones y los intestinos. Además, la resonancia magnética (RM) es otra opción segura que no utiliza radiación ionizante y es especialmente útil para examinar tejidos blandos como el cerebro y la médula espinal.
Es importante señalar que aunque estas alternativas son valiosas, la tomografía sigue siendo insustituible en ciertos casos donde la calidad de las imágenes obtenidas es crítica para realizar un diagnóstico preciso y rápido.
Evaluación médica antes de realizar una tomografía
Para cualquier niño que necesite una tomografía, es crucial que un médico especializado evalúe cuidadosamente la situación clínica, la necesidad del examen y las posibles alternativas. Además, los padres o tutores deben ser informados sobre los riesgos y beneficios del procedimiento para tomar decisiones informadas sobre la salud de sus hijos. El control adecuado de la dosis de radiación y la selección de técnicas diagnósticas apropiadas son esenciales para garantizar la seguridad del niño durante el proceso.
-
¿Por qué es importante detectar enfermedades a través del tamiz neonatal?
SRC:SelfWritten
 El tamiz neonatal es una de las pruebas más importantes que se realizan a los recién nacidos para identificar posibles trastornos congénitos, metabólicos y endocrinos. Esta prueba, que se realiza en las primeras horas de vida, tiene como objetivo detectar enfermedades graves que podrían no manifestarse de inmediato pero que, si no se tratan a tiempo, pueden afectar gravemente el desarrollo y la calidad de vida del bebé. Detectar estas afecciones de manera temprana es fundamental para mejorar el pronóstico y permitir un tratamiento adecuado.
El tamiz neonatal es una de las pruebas más importantes que se realizan a los recién nacidos para identificar posibles trastornos congénitos, metabólicos y endocrinos. Esta prueba, que se realiza en las primeras horas de vida, tiene como objetivo detectar enfermedades graves que podrían no manifestarse de inmediato pero que, si no se tratan a tiempo, pueden afectar gravemente el desarrollo y la calidad de vida del bebé. Detectar estas afecciones de manera temprana es fundamental para mejorar el pronóstico y permitir un tratamiento adecuado.Identificación temprana de enfermedades graves
El tamiz neonatal permite identificar enfermedades que, si no se detectan a tiempo, pueden causar discapacidades permanentes o incluso la muerte. Algunas de estas condiciones, como el hipotiroidismo congénito, la fenilcetonuria o la fibrosis quística, pueden ser tratadas eficazmente si se diagnostican en las primeras etapas de vida. Sin el tamizaje, estas enfermedades podrían pasar desapercibidas hasta que los síntomas sean graves, lo que limita las opciones de tratamiento y empeora el pronóstico para el bebé.
Prevenir complicaciones a largo plazo
Una de las razones más importantes para realizar el tamiz neonatal es prevenir complicaciones a largo plazo. Enfermedades metabólicas o genéticas no detectadas pueden provocar retrasos en el desarrollo, problemas cognitivos, dificultades físicas y otros trastornos a medida que el niño crece. Sin embargo, con una intervención temprana, muchas de estas afecciones pueden ser tratadas o manejadas de manera que el niño pueda llevar una vida plena y saludable. Por ejemplo, la fenilcetonuria, si se detecta a tiempo, puede ser controlada con una dieta estricta que prevenga daño cerebral irreversible.
Beneficios para la salud pública
El tamiz neonatal no solo beneficia a los niños individualmente, sino que también tiene un impacto positivo en la salud pública. Al detectar y tratar de manera temprana estas enfermedades, se reducen los costos asociados con tratamientos médicos a largo plazo y hospitalizaciones. Además, previene la propagación de enfermedades hereditarias que podrían afectar a futuras generaciones. Detectar estos trastornos de forma temprana contribuye a una sociedad más saludable, en la que las personas pueden recibir atención adecuada desde el nacimiento, lo que mejora la calidad de vida en general.
Impacto psicológico y emocional para los padres
El diagnóstico temprano de una enfermedad a través del tamiz neonatal también tiene un impacto psicológico positivo para los padres. Saber que su hijo está siendo monitoreado desde el principio y que, en caso de ser necesario, puede recibir tratamiento de manera temprana, proporciona tranquilidad. Por otro lado, aunque el resultado de la prueba pueda generar preocupación en caso de un hallazgo positivo, también brinda la oportunidad de tomar medidas preventivas inmediatas, lo que puede aliviar la ansiedad y ofrecer esperanza a los padres.
La importancia de la prueba para un tratamiento oportuno
El tamiz neonatal facilita el acceso temprano a un tratamiento adecuado, lo cual es crucial para la salud del bebé. En muchos casos, las intervenciones tempranas pueden evitar complicaciones graves, mejorar el desarrollo físico y cognitivo, e incluso salvar vidas. A través de este procedimiento, los profesionales de la salud pueden ofrecer un seguimiento adecuado y garantizar que el bebé reciba los cuidados necesarios para un desarrollo saludable.
Es fundamental que los padres aseguren que su hijo reciba el tamiz neonatal como parte de su atención médica de rutina. Realizarse esta prueba no solo es un acto preventivo importante, sino que también puede marcar la diferencia en la vida del bebé. No dudes en cuidar de la salud de tu bebé y realizar las pruebas de laboratorio recomendadas por los profesionales de la salud.
-
¿Cómo afecta la obesidad los resultados de una tele de tórax?
SRC:SelfWritten
La tele de tórax es un estudio radiológico esencial para la evaluación de los pulmones, el corazón y la caja torácica. Sin embargo, en pacientes con obesidad, la interpretación de los resultados puede presentar ciertos desafíos debido a las características anatómicas y fisiológicas propias de esta condición. La acumulación de tejido adiposo en la región torácica puede influir en la calidad de la imagen y en la detección de posibles anomalías.Impacto del exceso de tejido adiposo en la calidad de la imagen
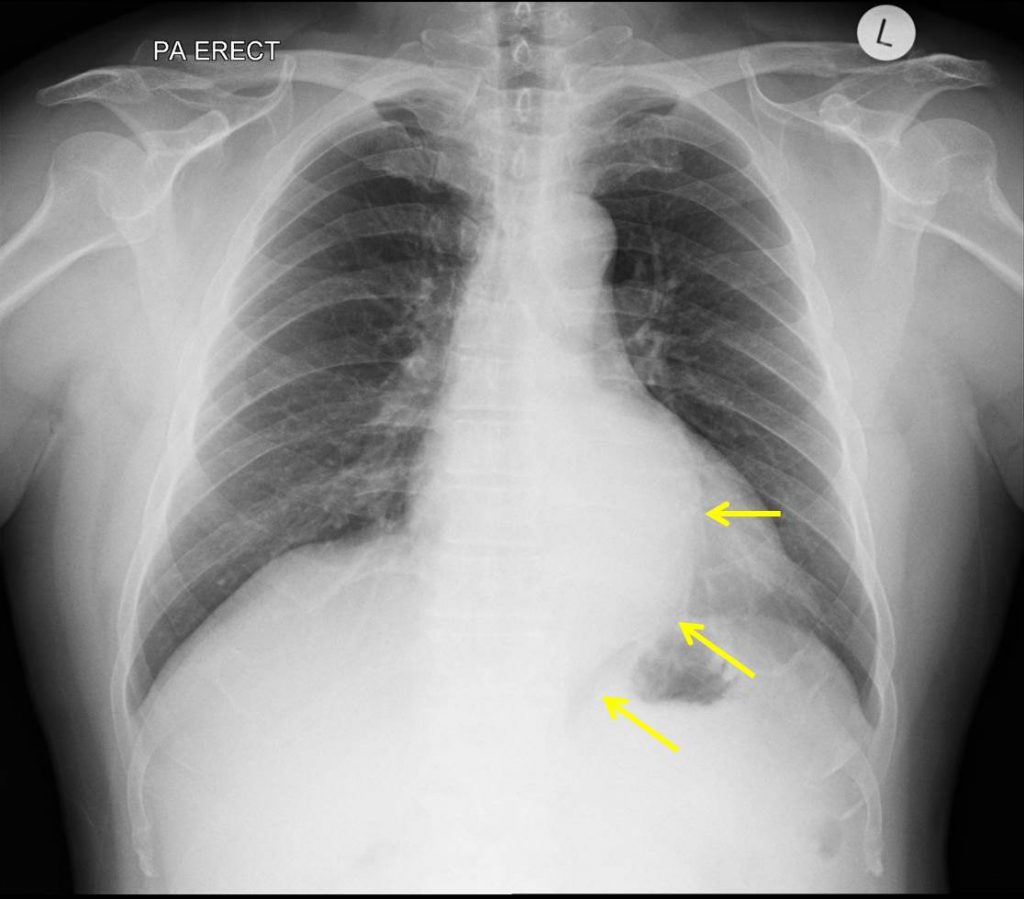 Uno de los principales efectos de la obesidad en una tele de tórax es la disminución de la claridad de la imagen radiográfica. Esto ocurre debido a la mayor cantidad de tejido adiposo que la radiación debe atravesar, lo que puede generar imágenes con menor contraste y dificultar la visualización de estructuras internas.
Uno de los principales efectos de la obesidad en una tele de tórax es la disminución de la claridad de la imagen radiográfica. Esto ocurre debido a la mayor cantidad de tejido adiposo que la radiación debe atravesar, lo que puede generar imágenes con menor contraste y dificultar la visualización de estructuras internas.Entre los problemas más comunes en la interpretación de los resultados se encuentran:
- Disminución de la penetración de los rayos X: El tejido adiposo actúa como una barrera que absorbe parte de la radiación, lo que puede resultar en imágenes de menor calidad.
- Superposición de estructuras: En algunos casos, la acumulación de grasa en la pared torácica puede ocultar detalles importantes del corazón y los pulmones.
- Dificultad en la detección de anomalías pulmonares: Afecciones como neumonía, derrames pleurales o masas pulmonares pueden ser más difíciles de identificar en personas con obesidad severa.
Alteraciones pulmonares y cardíacas asociadas a la obesidad
Además de los efectos sobre la calidad de la imagen, la obesidad puede influir en la función pulmonar y cardiovascular, lo que se refleja en los hallazgos de la tele de tórax. Algunas de las alteraciones que pueden observarse incluyen:
- Reducción de la capacidad pulmonar: El exceso de peso sobre el diafragma puede limitar la expansión pulmonar, lo que genera una disminución en la oxigenación del organismo.
- Mayor riesgo de insuficiencia respiratoria: Pacientes con obesidad pueden presentar hipoventilación, lo que puede predisponer a problemas respiratorios crónicos.
- Agrandamiento del corazón (cardiomegalia): En algunos casos, la obesidad está asociada con hipertensión y enfermedades cardíacas que pueden reflejarse en un aumento del tamaño del corazón en la radiografía de tórax.
- Acumulación de líquido en los pulmones o en la pleura: Condiciones como la insuficiencia cardíaca congestiva pueden ser más frecuentes en personas con obesidad y se evidencian en la imagen radiográfica.
Consideraciones para mejorar la precisión del estudio
Para obtener resultados óptimos en una tele de tórax en pacientes con obesidad, los profesionales de la salud pueden tomar ciertas medidas, como el ajuste de los parámetros del equipo de rayos X para mejorar la penetración de la radiación o la realización de imágenes adicionales en diferentes posiciones.
Si presentas síntomas respiratorios o cardiovasculares y necesitas realizarte una tele de tórax, acude a un laboratorio especializado. Priorizar tu salud y someterte a estudios médicos adecuados es clave para un diagnóstico preciso y un tratamiento oportuno.
-
¿Qué diferencia hay entre una resonancia magnética con y sin contraste?
SRC:SelfWritten
 La resonancia magnética (RM) es una técnica de diagnóstico por imágenes que se utiliza para visualizar estructuras internas del cuerpo humano, proporcionando imágenes detalladas sin la necesidad de radiación. Dependiendo de las condiciones y la zona del cuerpo que se examina, se pueden emplear dos tipos de resonancia magnética: con contraste y sin contraste. Aunque ambas tienen el mismo propósito de obtener imágenes precisas, existen diferencias clave en la manera en que se realizan y en los tipos de información que proporcionan.
La resonancia magnética (RM) es una técnica de diagnóstico por imágenes que se utiliza para visualizar estructuras internas del cuerpo humano, proporcionando imágenes detalladas sin la necesidad de radiación. Dependiendo de las condiciones y la zona del cuerpo que se examina, se pueden emplear dos tipos de resonancia magnética: con contraste y sin contraste. Aunque ambas tienen el mismo propósito de obtener imágenes precisas, existen diferencias clave en la manera en que se realizan y en los tipos de información que proporcionan.Resonancia magnética sin contraste
La resonancia magnética sin contraste es la forma más básica de este examen. En este tipo de resonancia, no se inyecta ningún agente de contraste en el cuerpo del paciente antes del examen. Esta técnica utiliza el campo magnético y las ondas de radio para generar imágenes de las estructuras internas. Es ideal para la evaluación de una variedad de condiciones médicas, como lesiones musculoesqueléticas, trastornos cerebrales, enfermedades de los tejidos blandos y más.
Las imágenes obtenidas sin contraste son muy detalladas y permiten a los médicos identificar cambios en los tejidos, como masas, inflamación o daños estructurales. Sin embargo, en ciertos casos, puede ser difícil distinguir entre tipos de tejidos similares, como tumores y tejidos circundantes, ya que no se resalta el contraste entre ellos.
Resonancia magnética con contraste
La resonancia magnética con contraste, por otro lado, incluye la administración de un agente de contraste, generalmente basado en gadolinio, que se inyecta en una vena del paciente antes de realizar el examen. Este contraste mejora la visibilidad de los vasos sanguíneos, tumores, infecciones y otros tipos de tejido anormal. El gadolinio es un elemento que altera las propiedades magnéticas de los tejidos donde se acumula, lo que resulta en imágenes más claras y detalladas.
Este tipo de resonancia es útil cuando se necesita obtener información más precisa sobre la circulación sanguínea o cuando los médicos sospechan de la presencia de tumores, infecciones, o problemas en los vasos sanguíneos. El contraste permite resaltar áreas que de otro modo podrían no ser detectadas, ayudando a los médicos a diagnosticar de manera más efectiva.
¿En qué casos se utiliza cada tipo de resonancia magnética?
La elección entre una resonancia magnética con o sin contraste depende de la situación clínica y los objetivos del diagnóstico. La resonancia magnética sin contraste se utiliza para evaluaciones generales, como la revisión de fracturas óseas, problemas en los discos intervertebrales, y algunas afecciones del cerebro y la médula espinal.
Por otro lado, la resonancia magnética con contraste se emplea en casos en los que se requiere una mejor visualización de áreas específicas del cuerpo, como cuando se investiga la presencia de tumores, infecciones, o problemas de circulación en los vasos sanguíneos. También es útil para evaluar trastornos del cerebro, como esclerosis múltiple, donde se necesitan detalles sobre la inflamación o la presencia de lesiones activas.
Seguridad y efectos secundarios
Aunque la resonancia magnética con contraste es generalmente segura, algunos pacientes pueden experimentar efectos secundarios debido al agente de contraste. Estos efectos son poco comunes, pero pueden incluir reacciones alérgicas leves, como picazón o urticaria. En raros casos, las personas con problemas renales pueden tener una reacción más grave al contraste. Es importante que los pacientes informen a su médico sobre cualquier condición médica existente, especialmente si tienen antecedentes de enfermedades renales o alergias.
En comparación, la resonancia magnética sin contraste no implica el uso de sustancias adicionales, lo que la hace una opción más sencilla en términos de seguridad. Sin embargo, la información obtenida podría no ser tan detallada en ciertas situaciones.
Consideraciones finales
Ambos tipos de resonancia magnética son herramientas diagnósticas poderosas y eficaces. La resonancia magnética sin contraste es adecuada para evaluar una amplia gama de condiciones médicas, mientras que la resonancia magnética con contraste es esencial cuando se necesita información más precisa y detallada, especialmente en casos de tumores o problemas vasculares. Siempre es importante seguir las recomendaciones de un profesional de la salud para determinar el tipo de examen más adecuado según la situación clínica.
Recuerda cuidar tu salud y realizarte las pruebas necesarias para detectar cualquier condición a tiempo. Si tu médico te ha indicado una resonancia magnética, asegúrate de informar sobre cualquier antecedente médico relevante y seguir las instrucciones adecuadas para el examen.
-
¿Cómo afecta el estrés en los resultados de la química sanguínea?
SRC:SelfWritten
La química sanguínea es un examen esencial para determinar el estado general de salud de una persona mediante la evaluación de parámetros bioquímicos específicos en la sangre. Este estudio permite identificar alteraciones metabólicas, nutricionales o funcionales de órganos como el hígado, los riñones, el corazón y el páncreas. Sin embargo, diversos factores, como el estrés o la ansiedad, pueden influir significativamente en los resultados obtenidos, afectando la interpretación clínica.El estrés y los niveles de glucosa en sangre
 El estrés emocional o físico tiene un efecto directo sobre el metabolismo de la glucosa. Cuando una persona experimenta estrés, el cuerpo libera hormonas como el cortisol y la adrenalina. Estas sustancias promueven la liberación de glucosa almacenada en el hígado, provocando incrementos transitorios en los niveles de glucemia en sangre. Como resultado, una persona bajo estrés podría presentar resultados elevados en un estudio de química sanguínea, sugiriendo erróneamente una posible prediabetes o diabetes.
El estrés emocional o físico tiene un efecto directo sobre el metabolismo de la glucosa. Cuando una persona experimenta estrés, el cuerpo libera hormonas como el cortisol y la adrenalina. Estas sustancias promueven la liberación de glucosa almacenada en el hígado, provocando incrementos transitorios en los niveles de glucemia en sangre. Como resultado, una persona bajo estrés podría presentar resultados elevados en un estudio de química sanguínea, sugiriendo erróneamente una posible prediabetes o diabetes.¿Puede el estrés alterar los niveles de colesterol y triglicéridos?
El estrés crónico está asociado a hábitos alimenticios poco saludables y a una mayor secreción de cortisol, hormona directamente vinculada con el aumento de colesterol LDL y triglicéridos. Esta elevación temporal de lípidos podría reflejarse en el estudio de química sanguínea, revelando niveles anormales que no necesariamente representan el estado habitual del paciente, sino la respuesta del organismo al estrés persistente.
Efectos del estrés en las enzimas hepáticas y renales
Además de afectar los niveles de glucosa y lípidos, el estrés sostenido puede aumentar la producción de cortisol, hormona relacionada con la inflamación y el metabolismo hepático. Este fenómeno puede ocasionar ligeros incrementos en las enzimas hepáticas (AST, ALT, fosfatasa alcalina), generando dudas diagnósticas sobre la salud del hígado. Asimismo, el estrés puede afectar temporalmente la función renal, mostrando ligeras variaciones en la creatinina o nitrógeno ureico en sangre. Por tanto, interpretar estos resultados requiere una evaluación cuidadosa del contexto clínico del paciente.
Impacto del estrés en electrolitos sanguíneos
La respuesta del organismo al estrés también incluye la activación del sistema nervioso simpático, liberando hormonas como la adrenalina y cortisol. Estas sustancias pueden modificar el equilibrio de electrolitos, especialmente sodio y potasio, reflejándose en resultados alterados en la química sanguínea. Estas variaciones pueden ser sutiles, pero podrían ser significativas en pacientes con antecedentes de hipertensión arterial o enfermedades cardíacas.
¿Qué hacer para obtener resultados confiables en una química sanguínea?
Para asegurar resultados más precisos y representativos del verdadero estado de salud, es recomendable seguir ciertas medidas antes de realizarse un examen de química sanguínea:
- Realizar la prueba tras un descanso adecuado y evitar situaciones estresantes el día previo.
- Informar al médico acerca de situaciones recientes de estrés intenso o ansiedad.
- Mantener un ayuno adecuado (8-12 horas) antes de la prueba, reduciendo posibles interferencias metabólicas relacionadas con la dieta.
Cuidar tu salud implica más que simplemente acudir al médico cuando aparecen síntomas. Prevenir es fundamental. Por eso, realizarte regularmente pruebas de laboratorio como la química sanguínea ayuda a detectar a tiempo posibles problemas de salud. No esperes más y agenda hoy mismo tu estudio. Tu bienestar está en tus manos.
-
¿Las pruebas COVID son obligatorias para ingresar a ciertos países?
SRC:SelfWritten
 Las medidas sanitarias implementadas a nivel global han variado conforme avanza el conocimiento sobre el virus SARS-CoV-2 y la disponibilidad de vacunas. A pesar de la flexibilización en algunas regiones, muchos países continúan exigiendo pruebas COVID como requisito para ingresar a su territorio. Estas disposiciones buscan reducir la propagación de la enfermedad y proteger la salud pública.
Las medidas sanitarias implementadas a nivel global han variado conforme avanza el conocimiento sobre el virus SARS-CoV-2 y la disponibilidad de vacunas. A pesar de la flexibilización en algunas regiones, muchos países continúan exigiendo pruebas COVID como requisito para ingresar a su territorio. Estas disposiciones buscan reducir la propagación de la enfermedad y proteger la salud pública.Requisitos de pruebas COVID según el país de destino
Cada nación establece sus propias normativas en función de la situación epidemiológica y las recomendaciones de sus organismos de salud. Algunos países han eliminado la obligatoriedad de presentar una prueba, mientras que otros aún exigen un resultado negativo previo al ingreso.
Las regulaciones más comunes incluyen:
- Prueba negativa obligatoria: Algunos países requieren que todos los viajeros presenten una prueba realizada dentro de un periodo determinado antes de la llegada, generalmente entre 24 y 72 horas.
- Prueba solo para personas no vacunadas: En algunos destinos, las personas con esquema de vacunación completo están exentas de este requisito, mientras que quienes no han recibido la vacuna deben presentar un resultado negativo.
- Prueba COVID al llegar al país: Algunas naciones realizan pruebas a los viajeros en los aeropuertos o puntos de ingreso, sin importar su estado de vacunación.
- Excepción en casos específicos: En ciertos territorios, quienes hayan superado recientemente la enfermedad y puedan demostrarlo con una prueba de anticuerpos o un certificado médico pueden estar exentos de presentar un test negativo.
Tipos de pruebas COVID aceptadas para ingresar a otros países
Dependiendo del país de destino, los viajeros pueden necesitar una prueba específica para cumplir con los requisitos sanitarios. Los tipos de pruebas más comúnmente aceptados son:
- Prueba PCR (Reacción en Cadena de la Polimerasa): Es la más solicitada debido a su alta precisión en la detección del virus. Se recomienda programarla con suficiente anticipación, ya que los resultados pueden tardar hasta 48 horas.
- Prueba de antígenos: Algunos países permiten este tipo de prueba por su rapidez, pero su sensibilidad es menor que la de la PCR, por lo que no siempre es aceptada.
- Prueba de anticuerpos: En general, este análisis no es válido para el ingreso a otros países, ya que solo detecta la respuesta inmune y no confirma una infección activa.
Consideraciones antes de viajar
Antes de planear un viaje, es fundamental conocer las normativas del país de destino y asegurarse de cumplir con los requisitos establecidos:
- Verificar las regulaciones actualizadas, ya que pueden cambiar con frecuencia.
- Elegir un laboratorio certificado que emita resultados válidos para viajar.
- Revisar el formato y el idioma del certificado, ya que algunos países requieren que esté en inglés u otro idioma oficial.
Si necesitas viajar al extranjero, consulta las normativas vigentes y programa una prueba COVID en un laboratorio de confianza. Proteger tu salud y la de los demás es esencial para garantizar un viaje seguro y sin contratiempos.
-
Subscribe
Subscribed
Already have a WordPress.com account? Log in now.