-
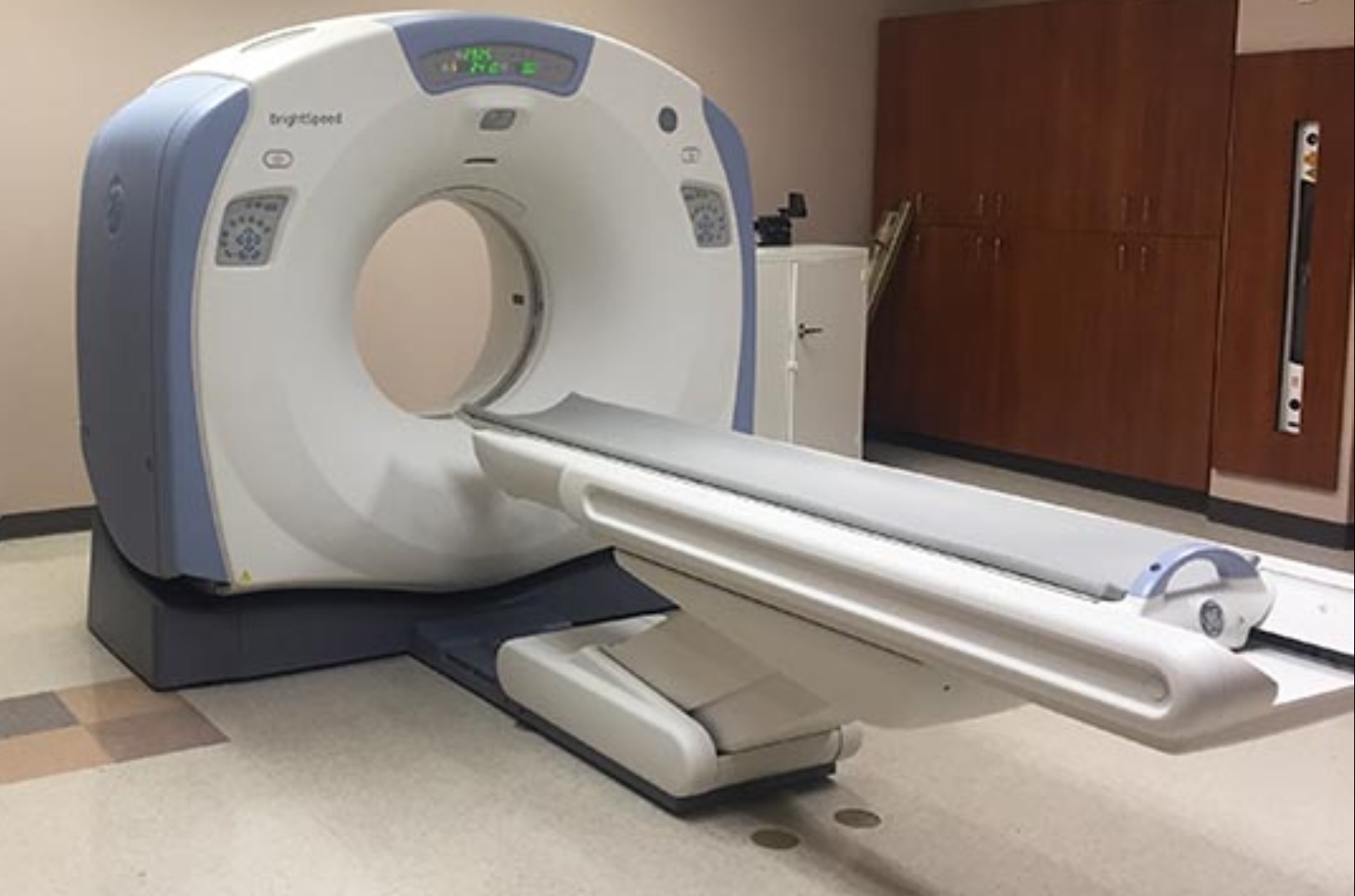
El Rol de la Tomografía en la Cardiología Moderna
SRC:SelfWritten
-
Electrocardiograma: Evaluación del Ritmo Cardíaco
SRC:SelfWritten
 El electrocardiograma se erige como una herramienta indispensable en la cardiología moderna, permitiendo la evaluación precisa del ritmo cardíaco mediante el registro de la actividad eléctrica del corazón. Este examen electrocardiográfico, conocido también como ECG, resulta esencial para identificar alteraciones en la conducción y en la frecuencia del latido cardiaco, facilitando el diagnóstico temprano de arritmias y otros trastornos del sistema eléctrico cardíaco. Su aplicación abarca desde la atención primaria hasta unidades especializadas de cuidados intensivos, siendo fundamental en la monitorización y seguimiento de pacientes con patologías cardiovasculares.
El electrocardiograma se erige como una herramienta indispensable en la cardiología moderna, permitiendo la evaluación precisa del ritmo cardíaco mediante el registro de la actividad eléctrica del corazón. Este examen electrocardiográfico, conocido también como ECG, resulta esencial para identificar alteraciones en la conducción y en la frecuencia del latido cardiaco, facilitando el diagnóstico temprano de arritmias y otros trastornos del sistema eléctrico cardíaco. Su aplicación abarca desde la atención primaria hasta unidades especializadas de cuidados intensivos, siendo fundamental en la monitorización y seguimiento de pacientes con patologías cardiovasculares.Fundamentos del Registro Electrocardiográfico
El electrocardiograma se basa en la detección de impulsos eléctricos que se generan en el miocardio durante cada ciclo cardiaco. Los electrodos, posicionados en puntos específicos del cuerpo, capturan estos impulsos y los traducen en un trazado gráfico que revela detalles esenciales sobre la función cardíaca. La interpretación de este registro permite conocer la frecuencia, el ritmo y la sincronía de la actividad cardiaca. Los complejos QRS, las ondas P y T, junto con los intervalos PR y QT, son elementos clave que orientan sobre la integridad del sistema de conducción eléctrica.
El examen se realiza de manera no invasiva, siendo rápido y de bajo costo, lo que facilita su inclusión en evaluaciones rutinarias y en situaciones de urgencia. La calidad del registro electrocardiográfico depende tanto de la correcta colocación de los electrodos como de la calibración del equipo, lo cual garantiza la fiabilidad de la información obtenida.
Técnicas Modernas en la Captación del Ritmo Cardíaco
La evolución tecnológica ha permitido el desarrollo de dispositivos avanzados para la obtención del electrocardiograma. Los sistemas modernos incorporan tecnologías digitales que mejoran la resolución del trazado y permiten una detección más precisa de anomalías en el ritmo cardíaco. Además, el uso de dispositivos portátiles y wearables ha ampliado el acceso a este examen, posibilitando la monitorización continua fuera del entorno hospitalario.
Estos avances han dado lugar a la integración de algoritmos de análisis automatizado, que ayudan en la identificación de patrones anormales y en la detección temprana de arritmias. Aunque la interpretación final sigue siendo responsabilidad del médico especialista, estas herramientas digitales facilitan la labor diagnóstica y permiten una respuesta más rápida en situaciones críticas.
Interpretación Clínica del Ritmo Cardíaco
La evaluación del ritmo cardíaco a través del electrocardiograma requiere un análisis meticuloso del trazado. Los especialistas valoran parámetros como la regularidad de los latidos, la presencia de complejos QRS amplios o estrechos, y la morfología de las ondas P y T. Alteraciones en estos elementos pueden sugerir condiciones como fibrilación auricular, taquicardia ventricular o bloqueo cardíaco, entre otros trastornos.
La correlación entre los hallazgos electrocardiográficos y la sintomatología del paciente es fundamental para establecer un diagnóstico certero. En algunos casos, la variabilidad en el ritmo puede ser transitoria y asociarse a factores externos o fisiológicos, por lo que el contexto clínico y la historia médica juegan un papel crucial en la interpretación del registro.
Aplicaciones Clínicas en el Seguimiento del Ritmo Cardiaco
El examen electrocardiográfico es utilizado en diversas áreas de la medicina para el seguimiento y la evaluación del estado cardiaco. En pacientes con antecedentes de enfermedades cardiovasculares, la monitorización periódica del ritmo cardíaco permite detectar de manera temprana episodios de arritmia o alteraciones en la conducción, lo que posibilita ajustar el tratamiento de forma oportuna.
En el ámbito de la medicina de urgencias, el ECG es una herramienta vital para evaluar rápidamente a individuos que presentan síntomas como dolor torácico, palpitaciones o síncope. La capacidad para identificar anomalías en el ritmo permite la implementación inmediata de medidas terapéuticas, reduciendo el riesgo de complicaciones mayores. Asimismo, en programas de prevención cardiovascular, el registro electrocardiográfico se integra en evaluaciones de rutina para pacientes con factores de riesgo, facilitando la detección precoz de alteraciones que podrían evolucionar hacia condiciones graves.
Innovaciones y Perspectivas Futuras en la Evaluación del Ritmo Cardíaco
El futuro del electrocardiograma se orienta hacia una mayor integración de tecnologías inteligentes en la evaluación del ritmo cardíaco. La incorporación de inteligencia artificial en la interpretación de los registros electrocardiográficos promete mejorar la precisión diagnóstica y disminuir el margen de error en la identificación de arritmias. Estas innovaciones permitirán un análisis más rápido y eficiente, beneficiando tanto a pacientes como a profesionales de la salud.
La expansión de la telemedicina también está transformando la manera en que se realiza el monitoreo cardiaco. La posibilidad de transmitir datos en tiempo real a centros especializados facilita el seguimiento continuo de pacientes y permite intervenciones inmediatas en situaciones de emergencia. Esta conectividad entre dispositivos portátiles y sistemas centralizados optimiza la atención médica, especialmente en áreas de difícil acceso o en poblaciones de alto riesgo.
El constante desarrollo de nuevas técnicas de procesamiento y análisis de datos asegura que el electrocardiograma continúe evolucionando, adaptándose a las demandas de una medicina cada vez más personalizada y preventiva. La colaboración entre ingenieros, clínicos y científicos impulsa la innovación en este campo, lo que se traduce en un manejo más eficaz de las enfermedades cardiovasculares y en una mejora sustancial en la calidad de vida de los pacientes.
El electrocardiograma, en su función de evaluar el ritmo cardíaco, se mantiene como un pilar en la práctica cardiológica. La combinación de métodos tradicionales con tecnologías emergentes refuerza su relevancia en el diagnóstico y en el seguimiento de trastornos del ritmo, consolidándolo como un examen de gran valor en la atención integral de la salud cardiovascular.
-
Diferencias entre Tomografía Computarizada y Resonancia Magnética
SRC:SelfWritten
 La tomografía computarizada (TC) y la resonancia magnética (RM) son dos técnicas avanzadas de diagnóstico por imágenes que permiten visualizar estructuras internas del cuerpo humano. Aunque ambas herramientas son fundamentales para el diagnóstico médico, cada una tiene características particulares que la hacen más adecuada para ciertas situaciones clínicas. Este artículo explora las principales diferencias entre la tomografía computarizada y la resonancia magnética, detallando el procedimiento, la tecnología utilizada, los costos, la disponibilidad y los casos médicos específicos en los que se recomienda cada uno.
La tomografía computarizada (TC) y la resonancia magnética (RM) son dos técnicas avanzadas de diagnóstico por imágenes que permiten visualizar estructuras internas del cuerpo humano. Aunque ambas herramientas son fundamentales para el diagnóstico médico, cada una tiene características particulares que la hacen más adecuada para ciertas situaciones clínicas. Este artículo explora las principales diferencias entre la tomografía computarizada y la resonancia magnética, detallando el procedimiento, la tecnología utilizada, los costos, la disponibilidad y los casos médicos específicos en los que se recomienda cada uno.Procedimiento y Tecnología Utilizada
Tomografía Computarizada (TC)
La tomografía computarizada es un examen de diagnóstico por imágenes que utiliza radiación ionizante en forma de rayos X para obtener imágenes transversales detalladas del cuerpo. Durante el procedimiento, el paciente se encuentra acostado sobre una mesa, que se mueve a través de un tubo de escaneo mientras se toman varias imágenes desde diferentes ángulos. Estas imágenes son procesadas por una computadora, que las combina para crear cortes transversales del área examinada. Este proceso permite a los médicos observar estructuras internas con una alta resolución y gran velocidad.
Una de las principales ventajas de la TC es su rapidez, ya que la exploración puede completarse en cuestión de minutos, lo cual es crucial en situaciones de emergencia, como traumatismos graves o accidentes cerebrovasculares.
Resonancia Magnética (RM)
La resonancia magnética, por su parte, utiliza un campo magnético potente y ondas de radiofrecuencia para generar imágenes detalladas de los órganos y tejidos internos del cuerpo. A diferencia de la TC, la RM no utiliza radiación ionizante, lo que la hace más segura para los pacientes, especialmente aquellos que requieren múltiples exámenes. Durante una resonancia magnética, el paciente también se acuesta en una mesa que se desliza dentro de un tubo que genera el campo magnético. Las imágenes obtenidas son de alta calidad, especialmente útiles para visualizar tejidos blandos, como el cerebro, los músculos, los ligamentos y los órganos internos.
Aunque la RM no utiliza radiación, el procedimiento suele tardar más tiempo que una tomografía computarizada, con una duración que puede variar entre 30 y 60 minutos, dependiendo de la complejidad de la exploración.
Costos y Disponibilidad
Tomografía Computarizada
El costo de la tomografía computarizada suele ser más bajo que el de una resonancia magnética. Debido a que la tecnología de la TC es más común y está disponible en más centros médicos, su accesibilidad también es mayor. Este factor, junto con la rapidez del procedimiento, hace que la TC sea una opción preferida en muchas situaciones de emergencia o para diagnósticos iniciales.
Resonancia Magnética
La resonancia magnética, al ser una tecnología más compleja y costosa, generalmente tiene un precio más alto que la tomografía computarizada. Además, debido a la mayor demanda de tiempo y la necesidad de equipos especializados, no siempre está disponible en todos los centros médicos. Esto puede generar tiempos de espera más largos para los pacientes que requieren una RM, especialmente en áreas rurales o en hospitales con recursos limitados.
Casos Médicos Específicos
Cuándo se Recomienda la Tomografía Computarizada
La tomografía computarizada es muy eficaz en la evaluación de situaciones de emergencia, como traumatismos, accidentes cerebrovasculares, hemorragias internas y fracturas óseas. Además, es ampliamente utilizada para la detección de cáncer, enfermedades pulmonares y afecciones cardíacas. Su capacidad para producir imágenes detalladas en poco tiempo la convierte en una herramienta esencial en la atención médica de urgencias.
En particular, la TC es preferida cuando se requieren imágenes rápidas de estructuras óseas o cuando se sospecha de una hemorragia interna, ya que los detalles de los huesos y los tejidos duros pueden ser más visibles con esta técnica.
Cuándo se Recomienda la Resonancia Magnética
La resonancia magnética es más adecuada para examinar los tejidos blandos del cuerpo, como el cerebro, la médula espinal, los músculos y los órganos internos. Es muy útil en la evaluación de trastornos neurológicos, musculoesqueléticos y cardíacos. Las lesiones cerebrales, como tumores o anomalías estructurales, son mejor visualizadas a través de la RM, debido a su alta resolución en este tipo de tejido.
Asimismo, la resonancia magnética es la opción preferida para el diagnóstico de afecciones en los discos intervertebrales, problemas articulares y enfermedades del sistema nervioso central, como esclerosis múltiple o esclerosis lateral amiotrófica.
Comparativa Médica: Tomografía Computarizada vs. Resonancia Magnética
En términos de diagnóstico por imágenes avanzadas, tanto la tomografía computarizada como la resonancia magnética ofrecen ventajas distintas según el tipo de patología a evaluar. La TC es más eficaz en situaciones que requieren rapidez y en la evaluación de huesos y tejidos duros. Por otro lado, la RM se destaca en el estudio de tejidos blandos y en diagnósticos más detallados en áreas como el cerebro y la columna vertebral.
Aunque ambas técnicas son fundamentales en el diagnóstico médico, la elección de una sobre la otra depende de factores como el tipo de patología que se busca identificar, la rapidez con que se necesiten los resultados, la disponibilidad de equipos y el costo del procedimiento. La tomografía computarizada es generalmente la opción preferida para emergencias y diagnósticos iniciales, mientras que la resonancia magnética es ideal para estudios detallados de los tejidos blandos.
Consideraciones Finales
En resumen, tanto la tomografía computarizada como la resonancia magnética son herramientas esenciales en el campo del diagnóstico médico. Cada una tiene su lugar en la medicina moderna, y la elección entre ellas depende de las necesidades específicas del paciente y de la patología que se busque diagnosticar. La comprensión de las diferencias entre estos dos tipos de diagnóstico por imágenes avanzadas permite a los profesionales médicos tomar decisiones más informadas y proporcionar un tratamiento más efectivo.
-
Tele de Tórax y Diagnóstico de Enfermedades Respiratorias: Lo Que Debes Saber
SRC:SelfWritten
La radiografía de tórax, conocida coloquialmente como tele de tórax, es uno de los estudios médicos más utilizados para evaluar la salud pulmonar y del sistema respiratorio. Este procedimiento es fundamental en la identificación de enfermedades respiratorias, como neumonía, tuberculosis y enfermedad pulmonar obstructiva crónica (EPOC). Además de ser una herramienta diagnóstica accesible, es clave para el seguimiento de diversas condiciones respiratorias, permitiendo a los médicos tomar decisiones informadas sobre el tratamiento y manejo del paciente.¿Qué es la tele de tórax?
La tele de tórax es un estudio radiológico que utiliza rayos X para capturar imágenes detalladas del tórax, incluyendo pulmones, corazón, costillas y parte del diafragma. Este examen no invasivo permite a los médicos detectar anomalías en las estructuras torácicas, evaluar el estado de los pulmones y diagnosticar diversas afecciones respiratorias.
Gracias a su capacidad para identificar alteraciones estructurales, la tele de tórax es una herramienta indispensable en la medicina moderna. Su rapidez y precisión la convierten en el método preferido para el diagnóstico inicial de muchas enfermedades respiratorias.
Enfermedades respiratorias que pueden detectarse con la tele de tórax
La tele de tórax es esencial para identificar una amplia gama de enfermedades respiratorias. Algunas de las más comunes incluyen:
1. Neumonía
La neumonía es una infección que inflama los sacos de aire en los pulmones, causando síntomas como fiebre, tos productiva y dificultad para respirar. A través de la tele de tórax, los médicos pueden observar infiltrados pulmonares, que son áreas de densidad anormal en los pulmones, indicativas de infección.
2. Tuberculosis
La tuberculosis es una enfermedad infecciosa causada por Mycobacterium tuberculosis, que afecta principalmente a los pulmones. Las radiografías de tórax permiten identificar cavitaciones, fibrosis o nódulos en los pulmones, característicos de esta enfermedad. Este examen es especialmente útil para el diagnóstico y seguimiento en poblaciones de alto riesgo.
3. Enfermedad Pulmonar Obstructiva Crónica (EPOC)
La EPOC incluye afecciones como enfisema y bronquitis crónica, que provocan dificultad para respirar debido a la obstrucción del flujo de aire. Mediante la tele de tórax, los médicos pueden detectar signos como hiperinsuflación pulmonar y aplanamiento del diafragma, característicos de esta condición.
Además de estas enfermedades, la tele de tórax es útil en la detección de otras patologías como derrames pleurales, tumores pulmonares, atelectasias y traumatismos torácicos.
Parámetros clave que los médicos evalúan
Al interpretar una tele de tórax, los médicos analizan diversos parámetros para identificar anomalías y establecer un diagnóstico preciso. Entre los aspectos más relevantes se encuentran:
- Forma y tamaño del corazón: Un aumento en el tamaño del corazón puede indicar enfermedades como insuficiencia cardíaca o cardiomegalia.
- Simetría y claridad pulmonar: Los pulmones deben aparecer claros y simétricos. Cualquier opacidad o irregularidad puede ser signo de infección, inflamación o tumoración.
- Presencia de líquido o aire anormal: Los derrames pleurales y el neumotórax son condiciones que se identifican fácilmente mediante la tele de tórax.
- Estado de los vasos sanguíneos pulmonares: Una congestión vascular puede sugerir hipertensión pulmonar o insuficiencia cardíaca.
- Anomalías óseas: Fracturas de costillas o deformidades pueden ser evidentes en la radiografía.
La correcta interpretación de estos parámetros requiere experiencia y conocimientos especializados, por lo que la tele de tórax debe ser evaluada por un médico radiólogo o neumólogo.
Importancia del seguimiento médico
 El diagnóstico de una enfermedad respiratoria es solo el primer paso en el manejo integral del paciente. El seguimiento médico regular es crucial para evaluar la evolución de la enfermedad, la respuesta al tratamiento y la aparición de posibles complicaciones.
El diagnóstico de una enfermedad respiratoria es solo el primer paso en el manejo integral del paciente. El seguimiento médico regular es crucial para evaluar la evolución de la enfermedad, la respuesta al tratamiento y la aparición de posibles complicaciones.1. Monitoreo de la respuesta al tratamiento
En casos de infecciones como la neumonía o la tuberculosis, los médicos suelen solicitar tele de tórax de control para verificar la resolución de los infiltrados pulmonares y la recuperación de los tejidos afectados.
2. Prevención de complicaciones
En enfermedades crónicas como el EPOC, el seguimiento periódico permite detectar complicaciones como infecciones secundarias, exacerbaciones o progresión de la enfermedad, garantizando un manejo oportuno.
3. Detección temprana de recurrencias
La recurrencia de enfermedades como el cáncer de pulmón o las infecciones pulmonares puede ser identificada mediante estudios radiológicos de rutina. Esto es especialmente relevante en pacientes con factores de riesgo, como fumadores o personas con inmunosupresión.
Ventajas de la tele de tórax como herramienta diagnóstica
La tele de tórax presenta múltiples beneficios que la convierten en una herramienta diagnóstica ampliamente utilizada:
- Rapidez y accesibilidad: Es un procedimiento que se realiza en pocos minutos y está disponible en la mayoría de las instituciones de salud.
- Costo-efectividad: En comparación con otros estudios como la tomografía computarizada, la tele de tórax es significativamente más económica.
- Baja exposición a radiación: Aunque utiliza rayos X, la cantidad de radiación es mínima y segura para la mayoría de los pacientes.
- Amplio alcance diagnóstico: Permite evaluar múltiples estructuras torácicas en un solo estudio, facilitando el diagnóstico de diversas patologías.
Conclusión
La tele de tórax es una herramienta fundamental en el diagnóstico y manejo de enfermedades respiratorias, proporcionando a los médicos imágenes detalladas de las estructuras torácicas. Su capacidad para identificar patologías como neumonía, tuberculosis y EPOC, combinada con su accesibilidad y bajo costo, la convierten en un recurso indispensable en la medicina clínica. El seguimiento médico regular, apoyado en estudios radiológicos, asegura una atención integral y mejora los resultados en la salud del paciente.
-
¿Cuánto cuesta una colposcopía y dónde puedo hacerla?
SRC:SelfWritten
La colposcopía es un procedimiento médico utilizado para examinar de manera detallada el cuello uterino, la vagina y la vulva, con el objetivo de detectar anormalidades que puedan estar relacionadas con infecciones o el riesgo de cáncer cervical. Este procedimiento se realiza principalmente cuando los resultados de un Papanicolaou o una prueba de VPH muestran alteraciones que requieren una evaluación más profunda. Una de las preguntas más comunes entre las pacientes es: ¿cuánto cuesta una colposcopía y dónde se puede realizar? A continuación, abordamos ambos aspectos para que las mujeres puedan tomar decisiones informadas sobre su salud ginecológica. Factores que influyen en el costo de una colposcopía
Factores que influyen en el costo de una colposcopíaEl costo de una colposcopía puede variar dependiendo de diversos factores. Algunos de los principales aspectos que influencian el precio de este procedimiento son la ubicación geográfica, el tipo de institución en la que se realice (pública o privada), y si se requieren procedimientos adicionales como una biopsia.
En general, el costo de una colposcopía oscila entre 1,000 y 4,000 pesos mexicanos en centros privados. En instituciones públicas, este costo puede ser significativamente más bajo o incluso gratuito, dependiendo del sistema de salud disponible y si la paciente cuenta con seguridad social. Además, si se realiza una biopsia durante el procedimiento para analizar muestras de tejido, el costo puede aumentar, ya que este análisis adicional tiene un precio separado.
¿Qué servicios adicionales pueden aumentar el costo de la colposcopía?
En algunos casos, además de la colposcopía, el médico puede recomendar la realización de otras pruebas o procedimientos para obtener más información sobre la salud cervical de la paciente. Algunas de estas opciones incluyen:
- Biopsia cervical: Si el médico encuentra áreas sospechosas durante la colposcopía, puede ser necesario tomar una muestra de tejido para analizarla. Esta muestra se envía a un laboratorio para su estudio, lo que incrementa el costo total del procedimiento.
- Prueba de VPH: En algunas situaciones, el médico puede solicitar una prueba de VPH (Virus del Papiloma Humano) después de una colposcopía, especialmente si se encuentran lesiones en el cuello uterino.
- Consulta médica adicional: Si la colposcopía requiere un seguimiento o consulta adicional, estos costos también deben ser considerados.
¿Dónde se puede realizar una colposcopía?
Una colposcopía se puede realizar en varios tipos de instituciones médicas, tanto públicas como privadas. Dependiendo de la situación y las necesidades de cada paciente, existen varias opciones para acceder a este procedimiento:
- Centros de salud pública: En muchos países, las instituciones de salud pública, como hospitales y clínicas con servicios de ginecología, ofrecen la colposcopía de manera gratuita o a bajo costo. Estas opciones son ideales para mujeres que tienen acceso a servicios de salud pública o que cuentan con un seguro social.
- Clínicas privadas: Si prefieres un entorno privado o no tienes acceso a los servicios públicos de salud, puedes realizarte una colposcopía en clínicas especializadas en ginecología. Aunque el costo será más alto en estas instituciones, la ventaja es que suelen ofrecer un servicio más personalizado y menor tiempo de espera.
- Hospitales y consultas ginecológicas: Muchas mujeres también optan por realizarse la colposcopía en hospitales privados o en consultas ginecológicas que tienen equipo especializado en este tipo de exámenes.
Consideraciones antes de realizar una colposcopía
Es importante que antes de realizarte una colposcopía, hables con tu médico sobre el costo, la disponibilidad de los servicios y los posibles procedimientos adicionales que se puedan realizar. Algunas aseguradoras cubren el costo de la colposcopía, por lo que puede ser útil verificar con tu proveedor de seguros antes de tomar una decisión.
Además, es recomendable que realices un chequeo ginecológico regular para monitorear tu salud cervical, especialmente si tienes antecedentes de anomalías en el Papanicolaou o en pruebas de VPH.
Cuidar tu salud es fundamental para mantener tu bienestar general. Si te han recomendado realizarte una colposcopía o cualquier otro examen ginecológico, es importante que sigas las indicaciones de tu médico y tomes acción para prevenir posibles complicaciones.
-
¿Cómo influye la alimentación en los resultados de la biometría hemática?
SRC:SelfWritten
La biometría hemática es una prueba esencial en medicina que evalúa el estado general de salud a través del análisis de los elementos celulares de la sangre: glóbulos rojos, glóbulos blancos y plaquetas. Aunque diversos factores pueden influir en estos resultados, la alimentación desempeña un papel fundamental, ya que una dieta equilibrada o deficiente afecta considerablemente la composición sanguínea.Impacto nutricional sobre los glóbulos rojos
Los glóbulos rojos tienen como función principal transportar oxígeno desde los pulmones hacia todas las células del cuerpo. Para producir eritrocitos en niveles adecuados, el organismo necesita nutrientes esenciales como hierro, ácido fólico y vitamina B12. Cuando la alimentación carece de estos elementos, puede aparecer anemia, detectada claramente mediante una biometría hemática, mostrando cifras reducidas de hemoglobina y hematocrito.
La anemia ferropénica, por ejemplo, está directamente asociada a una baja ingesta de hierro. El consumo regular de carnes rojas, legumbres, frutos secos y verduras de hojas verdes puede contribuir a mejorar los resultados del hemograma, incrementando la concentración de hemoglobina y el número de eritrocitos.
Relación entre alimentación y niveles de glóbulos blancos en la biometría hemática
Los leucocitos o glóbulos blancos son responsables de la defensa inmunitaria frente a infecciones. Una dieta equilibrada rica en vitaminas antioxidantes como la vitamina C, vitamina A y zinc fortalece la respuesta inmunológica y puede mantener un conteo leucocitario óptimo. Por otro lado, una nutrición deficiente o poco equilibrada puede afectar negativamente la inmunidad, aumentando la susceptibilidad a infecciones, lo cual se refleja en alteraciones detectadas en una biometría hemática.
Asimismo, infecciones recurrentes derivadas de una dieta insuficiente pueden ocasionar fluctuaciones en los niveles leucocitarios, manifestándose en alteraciones cuantificables en esta prueba diagnóstica.
Impacto dietético sobre las plaquetas y la coagulación sanguínea
Las plaquetas desempeñan un rol fundamental en la coagulación sanguínea. Su producción adecuada depende parcialmente de una nutrición equilibrada que incluya fuentes adecuadas de vitamina K, presente principalmente en vegetales de hoja verde, pescados y cereales integrales. La deficiencia nutricional severa o dietas restrictivas pueden reducir la producción plaquetaria, incrementando el riesgo de sangrados o hematomas espontáneos. Este tipo de alteraciones plaquetarias también pueden detectarse claramente en un examen de biometría hemática.
¿Existen alimentos específicos que afectan directamente el hemograma?
Existen ciertos alimentos capaces de modificar temporalmente parámetros hematológicos específicos. Por ejemplo, dietas ricas en grasas saturadas o altamente procesadas pueden generar un estrés oxidativo en el organismo, favoreciendo procesos inflamatorios que incrementan el conteo leucocitario. Por el contrario, dietas balanceadas ricas en frutas, verduras y granos integrales, aportan antioxidantes que favorecen un adecuado funcionamiento inmunológico, reflejado en valores normales en el hemograma.
Además, la hidratación adecuada contribuye a mantener valores normales en el conteo celular, especialmente en los glóbulos rojos, evitando falsas alteraciones en los resultados.
Importancia clínica de considerar la dieta antes del hemograma
Es esencial informar al médico sobre los hábitos dietéticos recientes antes de realizarse una biometría hemática, ya que ciertos alimentos, suplementos vitamínicos o medicamentos pueden influir significativamente en los resultados del análisis. De esta forma, el médico podrá interpretar correctamente las variaciones observadas y recomendar modificaciones dietéticas específicas en caso necesario.
La salud depende en gran medida de lo que consumimos diariamente. Por ello, te invitamos a cuidar tu alimentación y realizar regularmente exámenes de laboratorio como la biometría hemática, que permitirán detectar oportunamente alteraciones relacionadas con tu dieta y así mejorar tu calidad de vida. No esperes a presentar síntomas, toma acciones preventivas hoy mismo.

-
Tamiz Neonatal y la Salud Pública: Inversión en el Futuro
SRC:SelfWritten
 El tamiz neonatal es una prueba diagnóstica que se realiza a todos los recién nacidos con el objetivo de identificar de manera temprana enfermedades graves, como trastornos metabólicos, endocrinos y genéticos. Esta prueba, que se lleva a cabo dentro de las primeras 24 a 72 horas de vida, ha demostrado ser una herramienta fundamental en la mejora de la salud pública. Su implementación no solo salva vidas, sino que también reduce los costos en el sistema de salud al evitar complicaciones a largo plazo. Este artículo explora cómo el tamiz neonatal beneficia a la salud pública, realiza un análisis de costo-beneficio para los sistemas de salud y evalúa su impacto en la prevención de discapacidades y enfermedades crónicas.
El tamiz neonatal es una prueba diagnóstica que se realiza a todos los recién nacidos con el objetivo de identificar de manera temprana enfermedades graves, como trastornos metabólicos, endocrinos y genéticos. Esta prueba, que se lleva a cabo dentro de las primeras 24 a 72 horas de vida, ha demostrado ser una herramienta fundamental en la mejora de la salud pública. Su implementación no solo salva vidas, sino que también reduce los costos en el sistema de salud al evitar complicaciones a largo plazo. Este artículo explora cómo el tamiz neonatal beneficia a la salud pública, realiza un análisis de costo-beneficio para los sistemas de salud y evalúa su impacto en la prevención de discapacidades y enfermedades crónicas.El Beneficio del Tamiz Neonatal para la Salud Pública
El tamiz neonatal es un componente esencial de los programas de salud pública en muchos países. Su objetivo principal es identificar trastornos que, si no se detectan y tratan a tiempo, pueden dar lugar a discapacidades severas o incluso a la muerte prematura del recién nacido. A través de una muestra de sangre tomada del talón del bebé, la prueba puede detectar una variedad de enfermedades metabólicas, genéticas y endocrinas, como el hipotiroidismo congénito, la fenilcetonuria, la fibrosis quística y la hiperplasia suprarrenal congénita, entre otras.
Uno de los beneficios más notables del tamiz neonatal es su capacidad para detectar estas condiciones antes de que presenten síntomas evidentes. La detección temprana permite que los profesionales de la salud tomen medidas inmediatas para tratar o gestionar las enfermedades, lo que puede evitar complicaciones a largo plazo, como el daño cerebral, el retraso en el desarrollo o problemas de crecimiento. Así, la implementación del tamiz neonatal reduce la carga sobre los sistemas de salud al permitir tratamientos más eficaces y oportunos.
Además, el tamiz neonatal tiene un impacto positivo en la calidad de vida de los niños diagnosticados y sus familias. La intervención temprana puede minimizar las secuelas de muchas enfermedades, permitiendo que los niños crezcan y se desarrollen de manera más saludable y productiva.
Análisis de Costo-Beneficio para los Sistemas de Salud
Una de las principales preocupaciones a nivel global en cuanto a la implementación de programas de salud es el análisis de costo-beneficio, especialmente en países con recursos limitados. El tamiz neonatal, aunque representa un costo inicial para el sistema de salud, puede generar ahorros significativos a largo plazo.
Desde una perspectiva económica, la detección temprana de enfermedades a través del tamiz neonatal reduce significativamente el gasto en tratamientos a largo plazo. En muchos casos, los niños que reciben un diagnóstico temprano pueden comenzar un tratamiento que previene o mitiga las consecuencias de la enfermedad, evitando hospitalizaciones prolongadas, cirugías costosas o terapias a largo plazo. Por ejemplo, en el caso del hipotiroidismo congénito, el tratamiento con hormona tiroidea sintética, cuando se inicia pronto, previene el daño cerebral y el retraso en el desarrollo, lo que reduce la necesidad de intervenciones costosas en el futuro.
Además, los costos asociados con la discapacidad a largo plazo también se reducen considerablemente con el tamiz neonatal. Los niños que no son diagnosticados y tratados adecuadamente durante los primeros meses de vida pueden enfrentar problemas de desarrollo que requieren intervenciones educativas y terapias continuas, las cuales generan un alto costo social y económico. Al prevenir estos problemas, el tamiz neonatal no solo mejora la salud individual de los niños, sino que también reduce la carga económica en el sistema de salud y la sociedad en general.
El análisis costo-beneficio también debe considerar la mejora en la productividad futura de los individuos. Los niños que no sufren discapacidades graves o enfermedades crónicas tienen más probabilidades de crecer con un buen estado de salud, lo que les permite participar plenamente en la sociedad y el mercado laboral. Este factor contribuye al crecimiento económico, ya que reduce la dependencia de servicios sociales y aumenta la capacidad de los individuos para contribuir positivamente a la economía de su país.
Impacto en la Prevención de Discapacidades y Enfermedades Crónicas
Una de las razones más poderosas para invertir en el tamiz neonatal es su capacidad para prevenir discapacidades y enfermedades crónicas. Al detectar enfermedades como la fenilcetonuria, que si no se trata puede causar daño cerebral irreversible, o la fibrosis quística, que puede llevar a insuficiencia respiratoria grave, el tamiz neonatal permite una intervención temprana que previene el progreso de estas condiciones.
La prevención de discapacidades y enfermedades crónicas comienza con la detección temprana de factores de riesgo. En algunos casos, el tratamiento inmediato puede prevenir la aparición de síntomas, mientras que en otros, la gestión adecuada puede mejorar la calidad de vida del niño, reduciendo el impacto de la enfermedad. Por ejemplo, los niños diagnosticados con fibrosis quística pueden beneficiarse de terapias respiratorias y nutricionales que mejoran su expectativa de vida y calidad de vida.
El tamiz neonatal también juega un papel crucial en la prevención de enfermedades crónicas en la edad adulta. Al tratar de manera temprana trastornos metabólicos, como la fenilcetonuria o la galactosemia, se evita que estos trastornos causen daños irreversibles en el sistema nervioso central y otros órganos, lo que podría resultar en enfermedades crónicas de por vida. Además, el tamiz neonatal puede ayudar a reducir la prevalencia de enfermedades asociadas con el retraso en el diagnóstico, como el daño cerebral o las dificultades de aprendizaje.
Es importante destacar que la detección temprana no solo tiene implicaciones médicas, sino también sociales y educativas. Los niños que reciben un diagnóstico temprano tienen más oportunidades de asistir a la escuela, integrarse socialmente y desarrollar habilidades que les permiten tener una vida más plena y satisfactoria. Esto no solo mejora su bienestar individual, sino que también beneficia a la sociedad en general, ya que contribuyen al desarrollo social y económico de su comunidad.
Conclusión
El tamiz neonatal es una herramienta fundamental en la salud pública moderna, no solo porque salva vidas, sino porque ofrece un retorno significativo sobre la inversión al prevenir enfermedades graves y discapacidades a largo plazo. Su impacto en la salud pública es profundo, ya que contribuye a una mejor calidad de vida para los niños y reduce los costos económicos asociados con el tratamiento de enfermedades crónicas y discapacidades. Además, al identificar trastornos de manera temprana, los sistemas de salud pueden implementar intervenciones oportunas que evitan complicaciones graves, lo que a su vez disminuye la carga financiera para los sistemas de salud pública. En resumen, invertir en el tamiz neonatal es una inversión en el futuro de la sociedad, proporcionando beneficios a largo plazo tanto en términos de salud como en la economía.
-
Mitos y Realidades del Tamiz Neonatal: Despejando Dudas
SRC:SelfWritten
El tamiz neonatal es una prueba fundamental que se realiza a los recién nacidos para detectar trastornos metabólicos, genéticos y endocrinos. Este procedimiento permite identificar enfermedades graves que, si se tratan a tiempo, pueden prevenir complicaciones a largo plazo. Sin embargo, a lo largo de los años han surgido varios mitos y malentendidos sobre esta prueba. Este artículo tiene como objetivo aclarar los mitos más comunes sobre el tamiz neonatal, proporcionar respuestas basadas en evidencia científica y ofrecer consejos útiles para los padres primerizos sobre cómo informarse adecuadamente.Mitos Comunes sobre el Tamiz Neonatal
Mito 1: El tamiz neonatal es doloroso para el bebé
 Uno de los mitos más comunes sobre el tamiz neonatal es que la prueba es dolorosa para el recién nacido. Esta creencia puede generar preocupación innecesaria entre los padres, especialmente en aquellos que son primerizos. La realidad es que el procedimiento de extracción de sangre es rápido, sencillo y no causa dolor significativo. El profesional de salud realiza una pequeña punción en el talón del bebé, lo que solo provoca una leve incomodidad. El bebé puede llorar brevemente debido al sobresalto, pero el dolor es mínimo y pasa rápidamente.
Uno de los mitos más comunes sobre el tamiz neonatal es que la prueba es dolorosa para el recién nacido. Esta creencia puede generar preocupación innecesaria entre los padres, especialmente en aquellos que son primerizos. La realidad es que el procedimiento de extracción de sangre es rápido, sencillo y no causa dolor significativo. El profesional de salud realiza una pequeña punción en el talón del bebé, lo que solo provoca una leve incomodidad. El bebé puede llorar brevemente debido al sobresalto, pero el dolor es mínimo y pasa rápidamente.Este malentendido suele surgir porque los padres no están familiarizados con el procedimiento, lo que genera una respuesta emocional al imaginar que su hijo sufrirá durante la prueba. Sin embargo, es importante recordar que el objetivo del tamiz neonatal es prevenir enfermedades graves y garantizar un desarrollo saludable para el bebé, y el mínimo malestar que podría ocasionar no debe ser motivo de preocupación.
Mito 2: El tamiz neonatal detecta todas las enfermedades
Otro mito común es la idea de que el tamiz neonatal es capaz de detectar todas las enfermedades posibles en los recién nacidos. En realidad, la prueba está diseñada para identificar un conjunto específico de enfermedades metabólicas, genéticas y endocrinas que son tratables si se detectan de manera temprana. No es un examen exhaustivo para todas las condiciones médicas, por lo que no debe considerarse como una evaluación completa de la salud del bebé.
El tamiz neonatal cubre trastornos como el hipotiroidismo congénito, la fenilcetonuria, la fibrosis quística, entre otros, pero no puede detectar todas las posibles enfermedades que un bebé podría desarrollar más adelante. Por lo tanto, los padres deben comprender que, aunque esta prueba es altamente eficaz para detectar ciertas condiciones, no reemplaza otras evaluaciones de salud que el bebé necesitará a lo largo de su vida.
Mito 3: Si el resultado es positivo, el bebé está gravemente enfermo
Algunos padres temen que si los resultados del tamiz neonatal son positivos para alguna enfermedad, esto signifique que su bebé está gravemente enfermo. Este es un mito que puede generar ansiedad innecesaria. Un resultado positivo no significa necesariamente que el bebé padezca la enfermedad en cuestión. Un resultado positivo indica que se necesita realizar pruebas adicionales para confirmar o descartar el diagnóstico.
Es fundamental que los padres entiendan que un resultado positivo en el tamiz neonatal no es un diagnóstico definitivo. En la mayoría de los casos, los resultados positivos se deben a falsos positivos, lo que significa que el bebé podría no tener la condición sospechada. Los profesionales de salud solicitarán exámenes adicionales y, en caso de que se confirme un diagnóstico, ofrecerán un plan de tratamiento adecuado.
Mito 4: El tamiz neonatal solo se hace en hospitales grandes
Muchos padres creen que el tamiz neonatal solo está disponible en hospitales grandes o en centros médicos de ciudades principales. Sin embargo, la realidad es que el tamiz neonatal es una prueba estándar que se realiza en la mayoría de los hospitales y clínicas, independientemente de su tamaño. En muchos países, incluso existen programas de salud pública que aseguran que todos los recién nacidos reciban este examen como parte de la atención prenatal básica.
En las áreas rurales o más alejadas, el tamiz neonatal también está disponible en instalaciones médicas comunitarias, y los padres pueden estar tranquilos sabiendo que, aunque no se encuentren en una ciudad grande, su bebé aún recibirá esta prueba esencial. De hecho, en muchos lugares del mundo, el tamiz neonatal es gratuito o tiene un costo mínimo para los padres.
Respuestas Fundamentadas en Evidencia Científica
Las pruebas realizadas durante el tamiz neonatal se basan en investigaciones científicas rigurosas que demuestran la efectividad de la detección temprana de enfermedades metabólicas y genéticas. Por ejemplo, el hipotiroidismo congénito es una de las condiciones más comunes detectadas en el tamiz neonatal. Si no se trata, puede llevar a un retraso en el desarrollo físico y mental del bebé. Sin embargo, si se detecta a tiempo, el tratamiento con hormona tiroidea puede prevenir estas complicaciones y permitir un desarrollo saludable.
De manera similar, trastornos como la fenilcetonuria pueden causar daño cerebral permanente si no se detectan y tratan pronto. La prueba de tamiz neonatal ha demostrado ser altamente eficaz para identificar estas enfermedades, lo que ha llevado a una mejora significativa en la calidad de vida de los niños afectados.
Los estudios científicos también han confirmado que el tamiz neonatal tiene un impacto positivo en la salud pública al reducir la mortalidad infantil y las discapacidades causadas por enfermedades tratables. Las intervenciones tempranas pueden evitar que los niños desarrollen complicaciones graves y, en muchos casos, permitirles llevar una vida plena y saludable.
Consejos para Padres Primerizos sobre Cómo Informarse Correctamente
Para los padres primerizos, es esencial estar bien informados sobre el tamiz neonatal y entender su importancia para la salud de su bebé. A continuación, se ofrecen algunos consejos prácticos:
- Consultar con el pediatra: Antes de la prueba, los padres pueden hablar con el pediatra sobre los detalles del tamiz neonatal, su propósito y los trastornos que se detectan. Esto les ayudará a comprender mejor la prueba y a disipar cualquier duda o temor.
- Buscar fuentes confiables de información: Los padres deben buscar información de fuentes médicas confiables, como organizaciones de salud pública, hospitales y sitios web de salud reconocidos. Esto les proporcionará información precisa y actualizada sobre la prueba y los beneficios de la detección temprana.
- No dejarse llevar por rumores o desinformación: Es importante que los padres no se dejen influir por mitos o rumores sobre el tamiz neonatal. En lugar de preocuparse por ideas erróneas, deben centrarse en los hechos y en la evidencia científica que respalda la prueba.
- Preguntar sobre el seguimiento: Si el resultado de la prueba es positivo, los padres deben preguntar sobre los próximos pasos y el seguimiento adecuado. Es fundamental entender que un resultado positivo no significa necesariamente una enfermedad grave, y que el seguimiento médico es clave para obtener un diagnóstico definitivo.
Conclusión
El tamiz neonatal es una prueba crucial para detectar trastornos metabólicos, endocrinos y genéticos en los recién nacidos. Si bien existen varios mitos en torno a este procedimiento, es esencial que los padres comprendan la importancia de esta prueba y cómo se realiza. La evidencia científica respalda su efectividad en la detección temprana de enfermedades tratables, lo que puede prevenir complicaciones graves a largo plazo. Para los padres primerizos, informarse adecuadamente sobre el tamiz neonatal es clave para reducir el temor y tomar decisiones informadas para la salud de su bebé.
-
Resonancia magnética con contraste: ¿Qué es y para qué se utiliza?
SRC:SelfWritten
La resonancia magnética con contraste es un procedimiento avanzado de diagnóstico por imágenes que utiliza un medio de contraste para mejorar la visualización de tejidos y estructuras internas. Este método permite a los médicos detectar alteraciones y enfermedades con mayor precisión, lo que lo convierte en una herramienta esencial en la medicina moderna. En este artículo, exploraremos cómo funciona el contraste, en qué casos se utiliza y cuáles son sus posibles riesgos.
¿Qué es el contraste en una resonancia magnética?
 El contraste es una sustancia química que se administra al paciente durante una resonancia magnética con contraste para resaltar ciertas áreas del cuerpo en las imágenes obtenidas. Generalmente, el medio de contraste contiene gadolinio, un elemento químico que mejora la calidad de las imágenes al alterar temporalmente el comportamiento de las moléculas de agua en el cuerpo. Esto permite que los tejidos anormales o las estructuras específicas se destaquen claramente, facilitando un diagnóstico más preciso.
El contraste es una sustancia química que se administra al paciente durante una resonancia magnética con contraste para resaltar ciertas áreas del cuerpo en las imágenes obtenidas. Generalmente, el medio de contraste contiene gadolinio, un elemento químico que mejora la calidad de las imágenes al alterar temporalmente el comportamiento de las moléculas de agua en el cuerpo. Esto permite que los tejidos anormales o las estructuras específicas se destaquen claramente, facilitando un diagnóstico más preciso.El medio de contraste se introduce habitualmente por vía intravenosa antes o durante el estudio. Una vez en el torrente sanguíneo, el gadolinio se distribuye rápidamente por el cuerpo, acumulándose en las áreas que necesitan ser evaluadas con mayor detalle. Este proceso es particularmente útil para diferenciar entre tejidos normales y anormales.
¿Cómo funciona una resonancia magnética con contraste?
El mecanismo detrás de una resonancia magnética con contraste se basa en la interacción del gadolinio con los campos magnéticos utilizados en el equipo de resonancia. La máquina de resonancia genera potentes campos magnéticos y ondas de radio que interactúan con los protones en el cuerpo, produciendo imágenes detalladas. El gadolinio modifica las propiedades magnéticas de los tejidos circundantes, lo que permite que ciertas estructuras se vean más brillantes o resaltadas en las imágenes.
Por ejemplo, este tipo de estudio es especialmente útil para identificar tumores, inflamaciones o infecciones. En el caso de los tumores, el contraste ayuda a diferenciar entre tejido canceroso y tejido sano, lo que permite a los médicos planificar tratamientos más efectivos. De manera similar, en infecciones o inflamaciones, el gadolinio puede ayudar a localizar áreas afectadas que podrían no ser visibles en una resonancia magnética sin contraste.
¿Cuándo se utiliza una resonancia magnética con contraste?
El uso de una resonancia magnética con contraste se reserva para situaciones en las que se requiere una visualización más detallada de las estructuras internas del cuerpo. Algunos de los casos más comunes en los que se indica este estudio incluyen:
- Evaluación de tumores:
La resonancia con contraste es fundamental para detectar tumores cerebrales, hepáticos, óseos o en otros órganos. Además, ayuda a determinar el tamaño, la ubicación y la extensión del tumor. - Análisis del sistema nervioso:
Este tipo de estudio permite identificar enfermedades como la esclerosis múltiple, aneurismas cerebrales y accidentes cerebrovasculares. El contraste resalta áreas del cerebro o la médula espinal afectadas por estas condiciones. - Detección de infecciones:
Las infecciones profundas en tejidos u órganos, como abscesos, se visualizan mejor con el uso de contraste. - Examen del sistema cardiovascular:
El contraste es útil para evaluar arterias y venas, permitiendo diagnosticar problemas como bloqueos, aneurismas o malformaciones vasculares. - Exploración de órganos internos:
La resonancia magnética con contraste se utiliza para examinar el hígado, los riñones, el páncreas y otros órganos, ayudando a detectar anomalías estructurales o funcionales.
¿Existen riesgos en el uso del contraste?
Aunque la resonancia magnética con contraste es un procedimiento seguro en la mayoría de los casos, es importante considerar algunos riesgos asociados con el uso del medio de contraste. Los posibles efectos secundarios y complicaciones incluyen:
- Reacciones alérgicas:
Algunas personas pueden experimentar reacciones alérgicas leves al gadolinio, como picazón, enrojecimiento de la piel o urticaria. Estas reacciones son poco frecuentes y, por lo general, se resuelven rápidamente. - Problemas renales:
En pacientes con insuficiencia renal grave, el gadolinio puede aumentar el riesgo de una afección rara conocida como fibrosis sistémica nefrogénica (FSN). Por esta razón, los médicos evalúan cuidadosamente la función renal antes de administrar contraste. - Sensaciones temporales:
Durante la inyección del contraste, algunos pacientes pueden experimentar una sensación de frío o calor en el brazo. Este efecto es temporal y no representa un riesgo. - Retención de gadolinio:
Estudios recientes han señalado que pequeñas cantidades de gadolinio pueden permanecer en el cuerpo después del procedimiento, aunque no se ha demostrado que esto cause problemas en la mayoría de los pacientes.
Para minimizar los riesgos, es fundamental informar al médico sobre cualquier condición de salud preexistente, alergias conocidas o medicamentos que estés tomando. En caso de duda, el equipo médico realizará una evaluación detallada para garantizar tu seguridad durante el estudio.
¿Qué esperar durante el procedimiento?
El proceso de una resonancia magnética con contraste es similar al de una resonancia sin contraste, con la adición de la inyección del medio de contraste. A continuación, se describe brevemente lo que puedes esperar:
- Preparación inicial:
Antes del estudio, se te pedirá completar un cuestionario de seguridad para verificar que no tienes implantes metálicos o dispositivos que puedan interferir con el campo magnético. - Inyección del contraste:
El técnico administrará el medio de contraste por vía intravenosa. La sensación durante la inyección es generalmente leve y momentánea. - Realización del estudio:
Durante la resonancia, deberás permanecer inmóvil para obtener imágenes claras. El procedimiento puede durar entre 30 y 60 minutos, dependiendo de la región del cuerpo que se esté evaluando. - Finalización y cuidados posteriores:
Una vez completado el estudio, podrás retomar tus actividades diarias con normalidad, salvo que el médico indique lo contrario.
Reflexión sobre la resonancia magnética con contraste
La resonancia magnética con contraste es una herramienta indispensable en la práctica clínica moderna, ya que proporciona imágenes de alta precisión que facilitan el diagnóstico de diversas enfermedades. Aunque el uso del contraste implica ciertos riesgos, estos son mínimos cuando se toman las precauciones adecuadas. Este procedimiento destaca por su capacidad para revelar detalles invisibles en estudios convencionales, lo que permite a los médicos tomar decisiones informadas y ofrecer tratamientos más efectivos.
- Evaluación de tumores:
-
Subscribe
Subscribed
Already have a WordPress.com account? Log in now.