-
¿Qué Significa Tener Valores Anormales en la Química Sanguínea?
SRC:SelfWritten
La química sanguínea es una de las pruebas de laboratorio más utilizadas en la medicina moderna para evaluar el estado de salud general de una persona. A través de este análisis, se miden diversos parámetros que reflejan el funcionamiento de órganos vitales como el hígado, los riñones y el corazón, así como el equilibrio metabólico y nutricional del cuerpo. Sin embargo, cuando los resultados muestran valores anormales, pueden surgir inquietudes sobre las posibles causas y las enfermedades subyacentes que podrían estar presentes.
Causas de valores altos o bajos en la química sanguínea
 La interpretación de los valores anormales en la química sanguínea requiere un enfoque clínico, ya que estos pueden deberse a múltiples factores, desde condiciones temporales hasta enfermedades crónicas.
La interpretación de los valores anormales en la química sanguínea requiere un enfoque clínico, ya que estos pueden deberse a múltiples factores, desde condiciones temporales hasta enfermedades crónicas.Glucosa
- Alta (hiperglucemia): Puede indicar diabetes mellitus, estrés severo, infecciones o el uso de ciertos medicamentos como corticosteroides.
- Baja (hipoglucemia): Asociada a ayuno prolongado, exceso de insulina, enfermedades hepáticas o tumores pancreáticos.
Urea y creatinina
- Urea alta: Sugiere insuficiencia renal, deshidratación o un exceso de proteínas en la dieta.
- Creatinina elevada: Es un indicador clave de daño renal o disminución en la tasa de filtración glomerular.
- Bajos niveles: Podrían estar relacionados con desnutrición o enfermedades hepáticas graves.
Electrolitos (sodio, potasio y cloro)
- Sodio alto (hipernatremia): Generalmente causado por deshidratación, insuficiencia suprarrenal o un consumo excesivo de sal.
- Sodio bajo (hiponatremia): Relacionado con insuficiencia cardíaca, cirrosis hepática o consumo excesivo de agua.
- Potasio alto (hiperpotasemia): Puede ser resultado de insuficiencia renal, acidosis metabólica o uso de medicamentos como diuréticos ahorradores de potasio.
- Potasio bajo (hipopotasemia): Asociado a diarrea, vómitos, uso de diuréticos o deficiencia de magnesio.
Lípidos (colesterol y triglicéridos)
- Colesterol alto: Un factor de riesgo importante para enfermedades cardiovasculares, aterosclerosis y síndrome metabólico.
- Triglicéridos elevados: Relacionados con obesidad, resistencia a la insulina y consumo excesivo de alcohol.
- Niveles bajos de lípidos: Aunque menos comunes, pueden indicar malnutrición, enfermedades hepáticas o hipertiroidismo.
Enzimas hepáticas (ALT, AST, fosfatasa alcalina)
- Elevación de enzimas: Suele ser un signo de daño hepático, hepatitis viral, consumo de alcohol, obesidad o medicamentos hepatotóxicos.
Enfermedades comunes asociadas con valores anormales
Las alteraciones en los parámetros de la química sanguínea pueden estar vinculadas a una amplia variedad de enfermedades. Identificar estas condiciones a tiempo es crucial para prevenir complicaciones y garantizar un tratamiento adecuado.
Diabetes mellitus
Los niveles altos de glucosa en sangre son el principal marcador de esta enfermedad. La hiperglucemia crónica puede dañar los vasos sanguíneos, nervios y órganos vitales, como el corazón y los riñones.
Insuficiencia renal
La elevación de urea, creatinina y potasio es un indicio común de insuficiencia renal, tanto aguda como crónica. Esta condición puede progresar silenciosamente y conducir a la necesidad de diálisis o trasplante renal si no se detecta a tiempo.
Enfermedades cardiovasculares
Los niveles elevados de colesterol y triglicéridos aumentan significativamente el riesgo de infarto de miocardio, accidentes cerebrovasculares y otros problemas cardiovasculares.
Hepatitis y daño hepático
Las enzimas hepáticas elevadas son un signo claro de inflamación o daño en el hígado, lo cual puede ser causado por infecciones virales, consumo excesivo de alcohol, hígado graso o medicamentos.
Trastornos electrolíticos
Las alteraciones en los niveles de sodio y potasio pueden llevar a arritmias, debilidad muscular y complicaciones neurológicas graves si no se corrigen rápidamente.
Importancia de la consulta médica para un diagnóstico preciso
Aunque los valores anormales en la química sanguínea pueden generar preocupación, es importante recordar que estos resultados no constituyen un diagnóstico por sí mismos. Muchas veces, las alteraciones temporales pueden deberse a factores externos, como la dieta, el estrés o la actividad física reciente. Por esta razón, la consulta con un médico es esencial para interpretar correctamente los resultados y determinar la causa subyacente.
El médico no solo evaluará los valores en el contexto del estado clínico del paciente, sino que también podrá recomendar pruebas adicionales para confirmar el diagnóstico. Por ejemplo, una glucosa elevada podría requerir una prueba de tolerancia a la glucosa o hemoglobina glucosilada, mientras que valores alterados en las enzimas hepáticas podrían justificar una ecografía abdominal o estudios serológicos para hepatitis.
Además, el monitoreo regular de los parámetros sanguíneos es fundamental en pacientes con enfermedades crónicas, ya que permite ajustar el tratamiento y prevenir complicaciones. Por ejemplo, un paciente con insuficiencia renal debe realizar controles frecuentes para evitar desbalances que puedan poner en riesgo su vida.
Reflexión final
La química sanguínea es una herramienta invaluable en la práctica clínica, ya que permite detectar alteraciones tempranas y monitorear la evolución de diversas enfermedades. Los valores anormales en este análisis pueden estar relacionados con una amplia gama de condiciones, desde trastornos metabólicos hasta enfermedades renales y hepáticas. Por ello, es crucial que cualquier alteración sea evaluada por un médico, quien determinará las causas y establecerá el tratamiento adecuado. Mantener un monitoreo regular y seguir un estilo de vida saludable son pilares fundamentales para preservar la salud y prevenir complicaciones graves.
-
Química Sanguínea: Preparación y Cuidados Antes de la Prueba
SRC:SelfWritten
La química sanguínea es una prueba de laboratorio esencial para evaluar diversos parámetros de la salud, como los niveles de glucosa, colesterol, triglicéridos y electrolitos. Este análisis proporciona información crucial para diagnosticar enfermedades y monitorear tratamientos. Sin embargo, para garantizar resultados precisos y confiables, es fundamental seguir ciertas recomendaciones previas. A continuación, se detallan los aspectos más importantes para prepararse antes de realizar una química sanguínea, lo que se debe evitar y los consejos que aseguran una mayor precisión en los resultados.
Recomendaciones Previas: Ayuno e Hidratación
 El ayuno es una de las indicaciones más comunes para la química sanguínea, ya que ciertos alimentos y bebidas pueden alterar los niveles de glucosa, lípidos y otros componentes en la sangre. Por lo general, se requiere un ayuno de 8 a 12 horas antes de la prueba, lo que implica evitar cualquier consumo de alimentos o líquidos, excepto agua.
El ayuno es una de las indicaciones más comunes para la química sanguínea, ya que ciertos alimentos y bebidas pueden alterar los niveles de glucosa, lípidos y otros componentes en la sangre. Por lo general, se requiere un ayuno de 8 a 12 horas antes de la prueba, lo que implica evitar cualquier consumo de alimentos o líquidos, excepto agua.- Hidratación: Beber suficiente agua es esencial, incluso durante el período de ayuno. Una adecuada hidratación facilita la extracción de sangre y mejora la calidad de la muestra.
- Evitar ejercicio intenso: El esfuerzo físico previo al análisis puede influir en los niveles de ciertas sustancias, como el ácido láctico y las enzimas musculares.
Cumplir con estas recomendaciones asegura que los resultados reflejen el estado basal del organismo, sin interferencias externas.
Medicamentos y Su Influencia en los Resultados
Muchos medicamentos pueden alterar los resultados de una química sanguínea, ya sea elevando o disminuyendo ciertos valores. Por ello, es importante informar al médico o al personal del laboratorio sobre los medicamentos que se están tomando, incluyendo suplementos alimenticios y productos herbales.
- Interrupción temporal: En algunos casos, el médico puede recomendar suspender ciertos medicamentos antes de la prueba, como diuréticos o medicamentos para la presión arterial, siempre que esto no represente un riesgo para el paciente.
- Horario de toma: Si la suspensión no es posible, se debe mantener el horario habitual de administración y notificar al laboratorio para que los resultados sean interpretados adecuadamente.
La comunicación con el médico es clave para garantizar que la prueba refleje el estado real de salud del paciente.
Qué Evitar Antes de Realizar la Prueba
Además del ayuno y la moderación en el uso de medicamentos, existen otros aspectos que deben evitarse para prevenir resultados alterados o imprecisos.
- Consumo de alcohol: El alcohol puede alterar los niveles de glucosa, triglicéridos y enzimas hepáticas, por lo que se recomienda evitar su ingesta al menos 24 horas antes de la prueba.
- Fumar: El tabaquismo puede afectar parámetros como el cortisol y los niveles de glóbulos rojos. Se sugiere no fumar en las horas previas al análisis.
- Estrés emocional: Los niveles elevados de estrés pueden influir en ciertos valores, como el cortisol y la glucosa. Es recomendable intentar mantener un estado emocional tranquilo antes de la prueba.
Siguiendo estas indicaciones, se minimiza el riesgo de resultados falsos o inexactos, lo que contribuye a un diagnóstico más certero.
Consejos para Obtener Resultados Más Precisos
La precisión de los resultados de una química sanguínea no solo depende de las condiciones previas, sino también de ciertos factores que se pueden controlar antes y durante la extracción de sangre.
- Vestimenta adecuada: Usar ropa que facilite el acceso al brazo, como camisas de manga corta, puede agilizar el proceso de extracción.
- Horario de la prueba: Es preferible realizar la prueba en la mañana, ya que el cuerpo está en un estado metabólico más estable después del ayuno nocturno.
- Comunicar antecedentes: Informar al personal del laboratorio sobre alergias, condiciones de salud o cualquier malestar previo asegura un manejo adecuado durante el procedimiento.
Además, el cumplimiento de estas recomendaciones fomenta una experiencia más cómoda para el paciente, reduciendo posibles complicaciones durante el análisis.
Importancia de Seguir las Indicaciones
Prepararse adecuadamente para una química sanguínea es esencial no solo para obtener resultados precisos, sino también para evitar la repetición innecesaria de la prueba. Cada recomendación está diseñada para eliminar interferencias externas que puedan alterar los niveles normales de los componentes sanguíneos.
El análisis de química sanguínea es una herramienta poderosa para la prevención y el diagnóstico de enfermedades, como diabetes, insuficiencia renal o trastornos hepáticos. Por ello, seguir las indicaciones de preparación y comunicar cualquier factor relevante al médico o laboratorio contribuye a un diagnóstico oportuno y certero.
Análisis General del Tema
La química sanguínea es un pilar en el diagnóstico médico y el monitoreo de la salud. Sin embargo, la precisión de sus resultados depende en gran medida de una adecuada preparación previa. Cumplir con las recomendaciones de ayuno, hidratación y control de medicamentos garantiza que los valores reflejen el estado real del paciente. Además, evitar factores como el estrés, el alcohol y el tabaquismo refuerza la confiabilidad del análisis. Este proceso no solo permite detectar enfermedades de forma temprana, sino que también contribuye a una mejor calidad de vida mediante un manejo médico personalizado y preventivo.
-
Pruebas COVID-19 y Falsos Positivos: Causas y Prevención
SRC:SelfWritten
Las pruebas de detección de COVID-19, como la PCR y las pruebas rápidas de antígenos, son esenciales para identificar casos de infección por SARS-CoV-2. Sin embargo, como cualquier herramienta diagnóstica, estas pruebas no son infalibles y pueden generar falsos positivos. Un resultado falso positivo ocurre cuando una prueba indica la presencia del virus en una persona que en realidad no está infectada. Este artículo explora las causas detrás de los falsos positivos, los tipos de pruebas más propensas a errores y cómo minimizar malinterpretaciones en los resultados.
Factores que Pueden Afectar la Precisión de las Pruebas
Aunque las pruebas diagnósticas han mejorado considerablemente desde el inicio de la pandemia, diversos factores pueden comprometer su precisión y contribuir a resultados incorrectos.
Contaminación de las Muestras
Uno de los factores más comunes que puede causar un falso positivo es la contaminación de las muestras. Esto puede ocurrir durante la toma de la muestra, el transporte o el procesamiento en el laboratorio. Incluso una pequeña cantidad de material genético viral proveniente de otras muestras puede provocar un resultado positivo erróneo.
Tiempos de Cuarentena y Detección de ARN Residual
 Las pruebas PCR, aunque altamente sensibles, pueden detectar fragmentos de ARN viral incluso semanas después de que una persona ya no sea infecciosa. Este fenómeno puede generar falsos positivos en individuos que ya se han recuperado del virus pero siguen mostrando restos genéticos en sus vías respiratorias.
Las pruebas PCR, aunque altamente sensibles, pueden detectar fragmentos de ARN viral incluso semanas después de que una persona ya no sea infecciosa. Este fenómeno puede generar falsos positivos en individuos que ya se han recuperado del virus pero siguen mostrando restos genéticos en sus vías respiratorias.Reacción Cruzada con Otros Virus
Algunas pruebas rápidas de antígenos, menos específicas que las PCR, pueden reaccionar de manera cruzada con otros coronavirus, como los responsables del resfriado común. Esto puede llevar a un diagnóstico incorrecto en personas que realmente no están infectadas por SARS-CoV-2.
Errores Humanos y Técnicos
La interpretación incorrecta de los resultados, errores en la calibración de los equipos de laboratorio o el uso de kits de prueba defectuosos también pueden contribuir a falsos positivos. Estos problemas, aunque poco frecuentes, destacan la importancia de mantener altos estándares en los procesos de diagnóstico.
Tipos de Pruebas con Mayor Probabilidad de Errores
Cada tipo de prueba de COVID-19 tiene características específicas que afectan su precisión y probabilidad de generar falsos positivos.
Pruebas de PCR
La prueba PCR es altamente sensible y específica, lo que la convierte en el estándar de oro para detectar infecciones activas. Sin embargo, su sensibilidad extrema también es una de las razones por las que puede generar falsos positivos. Por ejemplo, la presencia de ARN viral residual en pacientes recuperados puede interpretarse como un caso activo, aunque la persona ya no sea contagiosa.
Pruebas de Antígenos
Las pruebas rápidas de antígenos son menos sensibles que las PCR, pero tienen una alta especificidad en personas con alta carga viral. No obstante, en entornos con baja prevalencia de COVID-19, estas pruebas pueden generar falsos positivos debido a su menor capacidad para diferenciar entre el SARS-CoV-2 y otros virus similares.
Pruebas Serológicas de Anticuerpos
Las pruebas de anticuerpos están diseñadas para detectar la respuesta inmunológica al virus, no la infección activa. Sin embargo, su uso puede resultar en falsos positivos si existe reacción cruzada con anticuerpos generados por otros patógenos, como otros tipos de coronavirus.
Consejos para Evitar Malinterpretaciones
Minimizar el riesgo de falsos positivos es fundamental para garantizar diagnósticos precisos y evitar medidas innecesarias, como aislamientos o tratamientos inadecuados. A continuación, se presentan algunas estrategias para reducir la probabilidad de errores y malinterpretaciones.
Realizar Pruebas en el Contexto Adecuado
Es esencial realizar pruebas en personas con indicaciones claras, como síntomas consistentes de COVID-19 o exposición confirmada al virus. En individuos con baja probabilidad pretest (bajo riesgo de infección), los resultados positivos deben interpretarse con precaución y confirmarse mediante pruebas adicionales.
Confirmación con Pruebas Secundarias
Ante un resultado positivo, especialmente en entornos de baja prevalencia, se recomienda confirmar el diagnóstico con una segunda prueba de diferente metodología, como una PCR si el primer resultado fue obtenido con una prueba de antígenos.
Uso Adecuado de los Kits de Prueba
Seguir estrictamente las instrucciones del fabricante para la recolección y manejo de muestras es clave para reducir errores. Esto incluye garantizar la integridad de los kits y evitar su uso más allá de la fecha de caducidad.
Capacitación del Personal
El entrenamiento adecuado de los profesionales encargados de realizar las pruebas y procesar los resultados puede minimizar errores técnicos y humanos. Esto es especialmente importante en campañas masivas o contextos de alta demanda.
Análisis Final
Los falsos positivos en pruebas de COVID-19, aunque poco frecuentes, representan un desafío importante en el manejo de la pandemia. Entender las causas detrás de estos errores y adoptar estrategias para prevenirlos es esencial para garantizar diagnósticos más precisos. Al combinar la realización de pruebas en contextos adecuados, la confirmación de resultados positivos y la capacitación del personal, se puede reducir significativamente el impacto de los falsos positivos en los sistemas de salud y la sociedad en general. La calidad en el diagnóstico sigue siendo un pilar fundamental para combatir eficazmente la propagación del SARS-CoV-2.
-
¿Cómo Prepararse para una Prueba de VIH?: Guía Completa
SRC:SelfWritten
 El VIH (Virus de Inmunodeficiencia Humana) es un virus que afecta el sistema inmunológico y, si no se trata, puede llevar al desarrollo del SIDA (Síndrome de Inmunodeficiencia Adquirida). Realizarse una prueba de VIH es esencial para detectar la infección tempranamente y tomar medidas adecuadas para el cuidado personal y la prevención de la transmisión. Aunque el proceso de hacerse una prueba de VIH puede generar ansiedad o temor, una buena preparación puede ayudar a que esta experiencia sea más llevadera y menos estresante.
El VIH (Virus de Inmunodeficiencia Humana) es un virus que afecta el sistema inmunológico y, si no se trata, puede llevar al desarrollo del SIDA (Síndrome de Inmunodeficiencia Adquirida). Realizarse una prueba de VIH es esencial para detectar la infección tempranamente y tomar medidas adecuadas para el cuidado personal y la prevención de la transmisión. Aunque el proceso de hacerse una prueba de VIH puede generar ansiedad o temor, una buena preparación puede ayudar a que esta experiencia sea más llevadera y menos estresante.Qué hacer antes de realizarse una prueba de VIH
 Antes de realizarse una prueba de VIH, es importante estar bien informado sobre el proceso y lo que implica. El conocimiento previo ayudará a reducir cualquier preocupación o incertidumbre.
Antes de realizarse una prueba de VIH, es importante estar bien informado sobre el proceso y lo que implica. El conocimiento previo ayudará a reducir cualquier preocupación o incertidumbre.Obtener información sobre la prueba
El primer paso es comprender los diferentes tipos de pruebas disponibles. Existen pruebas rápidas que ofrecen resultados en 20 minutos, y otras que requieren análisis de laboratorio, lo que puede demorar varios días. Las pruebas de VIH se realizan a partir de una muestra de sangre o fluido oral. La prueba más común es la de anticuerpos, que detecta las defensas que el cuerpo genera en respuesta al virus. También existe la prueba de antígeno, que puede detectar el virus directamente.
Elegir un centro de salud confiable
Es importante acudir a un centro de salud o laboratorio autorizado para realizarse la prueba. Algunas personas prefieren realizar la prueba en un centro especializado en salud sexual o en clínicas comunitarias, donde los profesionales están capacitados para brindar atención sensible y confidencial. Es recomendable preguntar si se ofrece asesoramiento antes y después de la prueba, para obtener un mayor apoyo emocional.
No cambiar los hábitos alimentarios ni la medicación
A diferencia de otras pruebas médicas, no es necesario ayunar ni suspender medicamentos antes de una prueba de VIH. Sin embargo, si se está tomando medicamentos antivirales o profilaxis previa a la exposición (PrEP), es importante informar al médico, ya que esto podría influir en los resultados.
Considerar el período ventana
El “período ventana” es el tiempo que transcurre desde el momento de la infección hasta cuando la prueba puede detectar el VIH en el cuerpo. Este período varía según el tipo de prueba, pero generalmente es de 2 a 12 semanas. Si crees que has estado expuesto al VIH recientemente, tu médico podría recomendarte esperar antes de realizar la prueba o realizarte varias pruebas en diferentes momentos.
Cómo manejar la ansiedad o el miedo al resultado
Es completamente normal sentirse nervioso o ansioso antes de realizarse una prueba de VIH. El miedo al resultado, la preocupación por el estigma social o el temor a la discriminación son factores que pueden generar angustia. A continuación, se presentan algunas estrategias para manejar el estrés y la ansiedad asociados con este proceso.
Informarse sobre el VIH y el tratamiento
Uno de los mayores temores relacionados con la prueba del VIH es el miedo al diagnóstico positivo. Sin embargo, es importante recordar que los avances en la medicina han permitido que las personas con VIH lleven una vida larga y saludable si reciben tratamiento oportuno. Conocer más sobre el tratamiento antirretroviral (TAR) puede ayudar a reducir el miedo, ya que estos medicamentos pueden suprimir el virus hasta niveles indetectables, lo que significa que es prácticamente imposible transmitirlo a otras personas.
Buscar apoyo emocional
Hablar sobre tus preocupaciones con alguien de confianza puede aliviar el estrés. Ya sea un amigo, un familiar o un consejero especializado, contar con alguien que te escuche puede marcar una gran diferencia. Muchas clínicas de VIH ofrecen asesoramiento confidencial antes de realizar la prueba para ayudar a las personas a manejar la ansiedad y aclarar cualquier duda que puedan tener.
Practicar técnicas de relajación
Las técnicas de relajación, como la respiración profunda, la meditación o la práctica de mindfulness, pueden ser útiles para calmar los nervios antes de la prueba. Estas técnicas te ayudarán a centrarte en el momento presente y a reducir la sobrecarga emocional.
Considerar la confidencialidad de los resultados
Muchas personas temen que los resultados de su prueba de VIH no sean confidenciales. Sin embargo, las leyes de protección de datos médicos aseguran que los resultados sean estrictamente confidenciales. Puedes preguntar en el centro donde te harás la prueba sobre las políticas de privacidad y cómo se manejan los resultados para mayor tranquilidad.
Qué sucede después de la prueba de VIH
Una vez que te hayas realizado la prueba de VIH, es importante saber qué esperar después en términos de resultados y próximos pasos.
Interpretación de los resultados
Los resultados de una prueba de VIH pueden ser negativos, positivos o indeterminados. Un resultado negativo significa que no se ha detectado el virus, pero si has estado en riesgo recientemente, es posible que necesites repetir la prueba después del período ventana. Un resultado positivo indica la presencia del virus, pero no significa un diagnóstico de SIDA. Un médico especialista te guiará en los siguientes pasos, como realizar pruebas adicionales para confirmar el diagnóstico y comenzar el tratamiento lo antes posible.
Qué hacer si el resultado es negativo
Si el resultado es negativo, no significa que no debas tomar precauciones en el futuro. Es esencial continuar practicando sexo seguro utilizando preservativos y, si tienes parejas sexuales múltiples o factores de riesgo, considerar la PrEP, un tratamiento preventivo para evitar la infección.
Qué hacer si el resultado es positivo
Recibir un diagnóstico positivo puede ser abrumador, pero es importante recordar que el VIH no es una sentencia de muerte. El tratamiento antirretroviral (TAR) ha demostrado ser altamente efectivo para controlar el virus. El médico te derivará a un especialista en VIH para iniciar el tratamiento lo antes posible. Además, se te proporcionará apoyo psicológico para ayudarte a procesar el diagnóstico y tomar decisiones informadas sobre tu salud y bienestar.
Informar a las parejas sexuales
Si el resultado es positivo, es crucial informar a tus parejas sexuales actuales y anteriores para que también puedan hacerse la prueba. Esto puede ser difícil, pero muchas clínicas ofrecen servicios de notificación anónima a las parejas para evitar situaciones incómodas. La detección temprana es fundamental tanto para tu salud como para la de quienes han estado en contacto contigo.
Seguimiento y cuidado a largo plazo
Independientemente del resultado de la prueba, es importante seguir controlando tu salud. Si eres VIH positivo, las visitas regulares al médico y la adherencia al tratamiento son esenciales para mantener tu carga viral baja y prevenir complicaciones. Si eres VIH negativo, seguir practicando hábitos seguros te protegerá de una futura infección.
Análisis del artículo
La prueba de VIH es una herramienta fundamental para el diagnóstico temprano y la prevención de la transmisión del virus. La preparación adecuada, tanto física como emocional, es clave para afrontar este proceso de manera tranquila y responsable. La educación sobre los riesgos, la importancia de la detección temprana y la disponibilidad de tratamientos efectivos son aspectos cruciales para reducir el estigma y mejorar la calidad de vida de quienes viven con VIH. Al manejar la ansiedad y estar informado sobre los pasos a seguir después de la prueba, se puede enfrentar el proceso con mayor confianza y claridad.
-
Cómo Prepararse para una Prueba de VIH: Guía Completa
SRC:SelfWritten
 El VIH (Virus de Inmunodeficiencia Humana) es un virus que afecta el sistema inmunológico y, si no se trata, puede llevar al desarrollo del SIDA (Síndrome de Inmunodeficiencia Adquirida). Realizarse una prueba de VIH es esencial para detectar la infección tempranamente y tomar medidas adecuadas para el cuidado personal y la prevención de la transmisión. Aunque el proceso de hacerse una prueba de VIH puede generar ansiedad o temor, una buena preparación puede ayudar a que esta experiencia sea más llevadera y menos estresante.
El VIH (Virus de Inmunodeficiencia Humana) es un virus que afecta el sistema inmunológico y, si no se trata, puede llevar al desarrollo del SIDA (Síndrome de Inmunodeficiencia Adquirida). Realizarse una prueba de VIH es esencial para detectar la infección tempranamente y tomar medidas adecuadas para el cuidado personal y la prevención de la transmisión. Aunque el proceso de hacerse una prueba de VIH puede generar ansiedad o temor, una buena preparación puede ayudar a que esta experiencia sea más llevadera y menos estresante.Qué hacer antes de realizarse una prueba de VIH
 Antes de realizarse una prueba de VIH, es importante estar bien informado sobre el proceso y lo que implica. El conocimiento previo ayudará a reducir cualquier preocupación o incertidumbre.
Antes de realizarse una prueba de VIH, es importante estar bien informado sobre el proceso y lo que implica. El conocimiento previo ayudará a reducir cualquier preocupación o incertidumbre.Obtener información sobre la prueba
El primer paso es comprender los diferentes tipos de pruebas disponibles. Existen pruebas rápidas que ofrecen resultados en 20 minutos, y otras que requieren análisis de laboratorio, lo que puede demorar varios días. Las pruebas de VIH se realizan a partir de una muestra de sangre o fluido oral. La prueba más común es la de anticuerpos, que detecta las defensas que el cuerpo genera en respuesta al virus. También existe la prueba de antígeno, que puede detectar el virus directamente.
Elegir un centro de salud confiable
Es importante acudir a un centro de salud o laboratorio autorizado para realizarse la prueba. Algunas personas prefieren realizar la prueba en un centro especializado en salud sexual o en clínicas comunitarias, donde los profesionales están capacitados para brindar atención sensible y confidencial. Es recomendable preguntar si se ofrece asesoramiento antes y después de la prueba, para obtener un mayor apoyo emocional.
No cambiar los hábitos alimentarios ni la medicación
A diferencia de otras pruebas médicas, no es necesario ayunar ni suspender medicamentos antes de una prueba de VIH. Sin embargo, si se está tomando medicamentos antivirales o profilaxis previa a la exposición (PrEP), es importante informar al médico, ya que esto podría influir en los resultados.
Considerar el período ventana
El “período ventana” es el tiempo que transcurre desde el momento de la infección hasta cuando la prueba puede detectar el VIH en el cuerpo. Este período varía según el tipo de prueba, pero generalmente es de 2 a 12 semanas. Si crees que has estado expuesto al VIH recientemente, tu médico podría recomendarte esperar antes de realizar la prueba o realizarte varias pruebas en diferentes momentos.
Cómo manejar la ansiedad o el miedo al resultado
Es completamente normal sentirse nervioso o ansioso antes de realizarse una prueba de VIH. El miedo al resultado, la preocupación por el estigma social o el temor a la discriminación son factores que pueden generar angustia. A continuación, se presentan algunas estrategias para manejar el estrés y la ansiedad asociados con este proceso.
Informarse sobre el VIH y el tratamiento
Uno de los mayores temores relacionados con la prueba del VIH es el miedo al diagnóstico positivo. Sin embargo, es importante recordar que los avances en la medicina han permitido que las personas con VIH lleven una vida larga y saludable si reciben tratamiento oportuno. Conocer más sobre el tratamiento antirretroviral (TAR) puede ayudar a reducir el miedo, ya que estos medicamentos pueden suprimir el virus hasta niveles indetectables, lo que significa que es prácticamente imposible transmitirlo a otras personas.
Buscar apoyo emocional
Hablar sobre tus preocupaciones con alguien de confianza puede aliviar el estrés. Ya sea un amigo, un familiar o un consejero especializado, contar con alguien que te escuche puede marcar una gran diferencia. Muchas clínicas de VIH ofrecen asesoramiento confidencial antes de realizar la prueba para ayudar a las personas a manejar la ansiedad y aclarar cualquier duda que puedan tener.
Practicar técnicas de relajación
Las técnicas de relajación, como la respiración profunda, la meditación o la práctica de mindfulness, pueden ser útiles para calmar los nervios antes de la prueba. Estas técnicas te ayudarán a centrarte en el momento presente y a reducir la sobrecarga emocional.
Considerar la confidencialidad de los resultados
Muchas personas temen que los resultados de su prueba de VIH no sean confidenciales. Sin embargo, las leyes de protección de datos médicos aseguran que los resultados sean estrictamente confidenciales. Puedes preguntar en el centro donde te harás la prueba sobre las políticas de privacidad y cómo se manejan los resultados para mayor tranquilidad.
Qué sucede después de la prueba de VIH
Una vez que te hayas realizado la prueba de VIH, es importante saber qué esperar después en términos de resultados y próximos pasos.
Interpretación de los resultados
Los resultados de una prueba de VIH pueden ser negativos, positivos o indeterminados. Un resultado negativo significa que no se ha detectado el virus, pero si has estado en riesgo recientemente, es posible que necesites repetir la prueba después del período ventana. Un resultado positivo indica la presencia del virus, pero no significa un diagnóstico de SIDA. Un médico especialista te guiará en los siguientes pasos, como realizar pruebas adicionales para confirmar el diagnóstico y comenzar el tratamiento lo antes posible.
Qué hacer si el resultado es negativo
Si el resultado es negativo, no significa que no debas tomar precauciones en el futuro. Es esencial continuar practicando sexo seguro utilizando preservativos y, si tienes parejas sexuales múltiples o factores de riesgo, considerar la PrEP, un tratamiento preventivo para evitar la infección.
Qué hacer si el resultado es positivo
Recibir un diagnóstico positivo puede ser abrumador, pero es importante recordar que el VIH no es una sentencia de muerte. El tratamiento antirretroviral (TAR) ha demostrado ser altamente efectivo para controlar el virus. El médico te derivará a un especialista en VIH para iniciar el tratamiento lo antes posible. Además, se te proporcionará apoyo psicológico para ayudarte a procesar el diagnóstico y tomar decisiones informadas sobre tu salud y bienestar.
Informar a las parejas sexuales
Si el resultado es positivo, es crucial informar a tus parejas sexuales actuales y anteriores para que también puedan hacerse la prueba. Esto puede ser difícil, pero muchas clínicas ofrecen servicios de notificación anónima a las parejas para evitar situaciones incómodas. La detección temprana es fundamental tanto para tu salud como para la de quienes han estado en contacto contigo.
Seguimiento y cuidado a largo plazo
Independientemente del resultado de la prueba, es importante seguir controlando tu salud. Si eres VIH positivo, las visitas regulares al médico y la adherencia al tratamiento son esenciales para mantener tu carga viral baja y prevenir complicaciones. Si eres VIH negativo, seguir practicando hábitos seguros te protegerá de una futura infección.
Análisis del artículo
La prueba de VIH es una herramienta fundamental para el diagnóstico temprano y la prevención de la transmisión del virus. La preparación adecuada, tanto física como emocional, es clave para afrontar este proceso de manera tranquila y responsable. La educación sobre los riesgos, la importancia de la detección temprana y la disponibilidad de tratamientos efectivos son aspectos cruciales para reducir el estigma y mejorar la calidad de vida de quienes viven con VIH. Al manejar la ansiedad y estar informado sobre los pasos a seguir después de la prueba, se puede enfrentar el proceso con mayor confianza y claridad.
-
¿Cómo Influyen los Medicamentos en los Resultados del Perfil Tiroideo?
SRC:SelfWritten
 El perfil tiroideo es una herramienta diagnóstica esencial utilizada para evaluar la función de la glándula tiroides, identificando posibles trastornos como el hipotiroidismo o el hipertiroidismo. Este perfil incluye la medición de diversas hormonas, como la hormona estimulante de la tiroides (TSH), la tiroxina libre (T4) y la triyodotironina (T3), entre otras. Sin embargo, ciertos medicamentos pueden alterar los resultados de este examen, lo que puede dificultar el diagnóstico correcto y la administración del tratamiento adecuado. En este artículo, se analizará cómo los medicamentos pueden influir en los resultados del perfil tiroideo, cómo ajustar el tratamiento para obtener resultados más precisos y qué consejos deben seguir los pacientes que toman medicación tiroidea.
El perfil tiroideo es una herramienta diagnóstica esencial utilizada para evaluar la función de la glándula tiroides, identificando posibles trastornos como el hipotiroidismo o el hipertiroidismo. Este perfil incluye la medición de diversas hormonas, como la hormona estimulante de la tiroides (TSH), la tiroxina libre (T4) y la triyodotironina (T3), entre otras. Sin embargo, ciertos medicamentos pueden alterar los resultados de este examen, lo que puede dificultar el diagnóstico correcto y la administración del tratamiento adecuado. En este artículo, se analizará cómo los medicamentos pueden influir en los resultados del perfil tiroideo, cómo ajustar el tratamiento para obtener resultados más precisos y qué consejos deben seguir los pacientes que toman medicación tiroidea.Medicamentos que Pueden Alterar los Valores del Perfil Tiroideo
Hormonas
Los medicamentos hormonales son conocidos por tener un impacto significativo en los resultados del perfil tiroideo. Los fármacos que contienen hormonas tiroideas, como la levotiroxina, son comúnmente utilizados para tratar el hipotiroidismo, una condición en la cual la glándula tiroides no produce suficientes hormonas. Estos medicamentos, al ser administrados, pueden aumentar los niveles de T4 y T3 en el cuerpo, lo que puede enmascarar o alterar los resultados del perfil tiroideo.
De igual forma, el uso de anticonceptivos orales, especialmente aquellos que contienen estrógenos, puede influir en los niveles de TSH. El estrógeno afecta la proteína transportadora de la tiroxina, lo que puede elevar los niveles de las hormonas tiroideas en la sangre. En consecuencia, los anticonceptivos orales pueden causar un aumento en los niveles de T4 total, lo que no siempre refleja un funcionamiento tiroideo normal, sino que puede ser una respuesta inducida por el medicamento.
Medicamentos Antitiroideos
Por otro lado, los medicamentos utilizados para tratar el hipertiroidismo, como el metimazol o el propiltiouracilo, pueden suprimir la producción de hormonas tiroideas, reduciendo así los niveles de T3 y T4 en la sangre. Esto puede interferir con los resultados del perfil tiroideo, especialmente si el paciente está tomando estos fármacos para controlar su enfermedad y se encuentra en un tratamiento a largo plazo. Estos medicamentos alteran la función tiroidea al inhibir la síntesis de hormonas, lo que puede llevar a una interpretación incorrecta de los niveles normales o alterados en los análisis de laboratorio.
Antidepresivos y Antipsicóticos
Algunos antidepresivos y antipsicóticos también pueden tener efectos sobre la tiroides. Los medicamentos como el litio, que se utiliza en el tratamiento del trastorno bipolar, son conocidos por alterar la función tiroidea y, en algunos casos, inducir hipotiroidismo. El litio puede interferir con la conversión de T4 en T3, lo que lleva a una disminución de los niveles de T3 en el cuerpo, aunque los niveles de T4 pueden permanecer dentro de los rangos normales. Esto puede alterar los resultados de los análisis, generando resultados inexactos en la evaluación de la función tiroidea.
Corticoesteroides
Los corticoesteroides, utilizados para reducir la inflamación en diversas condiciones, también pueden modificar los resultados del perfil tiroideo. Estos medicamentos pueden suprimir la liberación de TSH desde la glándula pituitaria, lo que lleva a una disminución en la estimulación de la tiroides y, en consecuencia, a niveles reducidos de las hormonas tiroideas. Este efecto es especialmente notable en tratamientos a largo plazo con corticoides a altas dosis.
Otros Medicamentos
Además de los medicamentos mencionados, existen otros fármacos que pueden interferir con los resultados del perfil tiroideo, como los medicamentos para el corazón (como los betabloqueadores), ciertos antibióticos y medicamentos que afectan el metabolismo. La interacción de estos fármacos con la tiroides puede generar falsos resultados, ya sea al aumentar o disminuir los niveles hormonales.
Cómo Ajustar el Tratamiento para Obtener Resultados Precisos
Informar al Médico sobre la Medicación
Uno de los pasos más importantes para asegurar resultados precisos en el perfil tiroideo es informar al médico sobre todos los medicamentos que el paciente está tomando. Esto incluye no solo los medicamentos recetados para afecciones tiroideas, sino también cualquier otro fármaco utilizado para tratar otras condiciones, como enfermedades cardíacas, trastornos psiquiátricos o enfermedades autoinmunes. El médico puede ajustar el tratamiento o realizar pruebas adicionales para tomar en cuenta el impacto de estos medicamentos en los resultados.
Monitoreo Regular de los Niveles Tiroideos
Es fundamental monitorear regularmente los niveles de hormonas tiroideas para asegurarse de que el tratamiento esté funcionando correctamente y para ajustar las dosis de medicación según sea necesario. Este monitoreo es particularmente relevante para los pacientes que toman medicamentos que pueden alterar la función tiroidea, como los antitiroideos o los medicamentos hormonales. El médico puede recomendar realizar pruebas de seguimiento en intervalos regulares para evaluar cómo los cambios en la medicación afectan los resultados del perfil tiroideo.
Ajuste de Dosis de Medicación
Si un paciente está tomando medicamentos que afectan los resultados del perfil tiroideo, es posible que el médico necesite ajustar la dosis de la medicación tiroidea para obtener resultados precisos. Por ejemplo, si un paciente está tomando levotiroxina y los niveles de TSH se encuentran fuera del rango esperado, el médico puede modificar la dosis de la hormona tiroidea y realizar un nuevo análisis después de un período determinado. De manera similar, los pacientes que toman medicamentos para el hipertiroidismo pueden requerir ajustes en la dosis de los fármacos antitiroideos según la respuesta del perfil tiroideo.
Evitar el Consumo de Medicamentos Antes de la Prueba
Para obtener resultados más precisos, en algunos casos, el médico puede sugerir que el paciente suspenda temporalmente ciertos medicamentos antes de realizarse el perfil tiroideo. Esto es particularmente relevante para aquellos que están tomando medicamentos hormonales o medicamentos antitiroideos, ya que estos pueden alterar significativamente los resultados de la prueba. Es importante seguir las indicaciones médicas cuidadosamente para evitar falsos resultados.
Consejos para los Pacientes que Toman Medicación Tiroidea
Tomar la Medicación Según las Instrucciones
Para los pacientes que toman medicación para el tratamiento de trastornos tiroideos, como la levotiroxina, es fundamental seguir las indicaciones médicas rigurosamente. Tomar la medicación en la cantidad y frecuencia correctas ayudará a mantener los niveles hormonales dentro del rango adecuado, lo que puede facilitar la obtención de resultados más precisos en los análisis de perfil tiroideo.
Evitar Alimentos y Suplementos que Interfieren con la Medicación
Algunos alimentos y suplementos pueden interferir con la absorción de la medicación tiroidea, como los suplementos de calcio, hierro y soja. Es recomendable tomar la medicación en ayunas, al menos 30 minutos antes del desayuno, para asegurar una mejor absorción y evitar interferencias con otros productos.
Realizarse Exámenes de Control de Forma Regular
El seguimiento regular del perfil tiroideo es esencial para ajustar el tratamiento y asegurar que el paciente se mantenga dentro de los rangos hormonales adecuados. Los pacientes que toman medicación para la tiroides deben hacerse análisis de sangre al menos cada seis meses, o según las recomendaciones de su médico, para ajustar las dosis de la medicación y prevenir complicaciones.
Análisis Final
Los medicamentos juegan un papel crucial en el tratamiento de los trastornos tiroideos, pero también pueden interferir con los resultados de un perfil tiroideo. Es esencial que los pacientes informen a sus médicos sobre todos los medicamentos que están tomando, para que se puedan realizar ajustes en el tratamiento y se eviten diagnósticos incorrectos. Además, el monitoreo regular de los niveles hormonales y la modificación adecuada de las dosis son clave para obtener resultados precisos y garantizar un tratamiento efectivo. Los pacientes que toman medicación tiroidea deben seguir las recomendaciones médicas al pie de la letra y someterse a exámenes de control para asegurar que la función tiroidea se mantenga en niveles óptimos.
-
Resultados Anormales en el Perfil Tiroideo: ¿Qué Hacer?
SRC:SelfWritten
El perfil tiroideo es una herramienta diagnóstica fundamental para evaluar la salud de la glándula tiroides, un órgano que desempeña un papel crucial en el metabolismo y el equilibrio hormonal. Esta prueba mide los niveles de diversas hormonas, entre ellas la TSH (hormona estimulante de la tiroides), la T3 (triyodotironina) y la T4 (tiroxina), que son esenciales para el funcionamiento normal del cuerpo. Los resultados fuera de los valores normales en estas hormonas pueden ser indicativos de trastornos tiroideos, que requieren una atención médica adecuada. En este artículo se explicará el significado de los resultados anormales en el perfil tiroideo, las posibles causas de estas alteraciones y las recomendaciones para el seguimiento médico y pruebas adicionales.Qué Significan los Resultados Fuera de los Valores Normales
El perfil tiroideo incluye varias mediciones clave, cada una de las cuales puede proporcionar información valiosa sobre el estado de la glándula tiroides. Los valores de TSH, T3 y T4 pueden estar fuera de los rangos normales debido a diversas razones, y comprender lo que esto implica es crucial para el diagnóstico temprano y el tratamiento adecuado.
TSH Alta
La TSH es una hormona producida por la glándula pituitaria que regula la producción de T3 y T4 en la tiroides. Un nivel elevado de TSH generalmente sugiere que la tiroides no está produciendo suficiente cantidad de T3 y T4, lo que puede llevar al diagnóstico de hipotiroidismo. En esta condición, el metabolismo se ralentiza, lo que puede provocar síntomas como fatiga, aumento de peso, piel seca y depresión. Los niveles altos de TSH indican que la glándula pituitaria está tratando de estimular la tiroides para que produzca más hormonas, pero esta respuesta no es suficiente.
TSH Baja
Cuando los niveles de TSH son bajos, puede ser un signo de hipertiroidismo, un trastorno en el que la tiroides produce demasiadas hormonas. En este caso, la glándula pituitaria reduce la secreción de TSH debido a la sobreproducción de T3 y T4 por parte de la tiroides. Los síntomas comunes de hipertiroidismo incluyen pérdida de peso inexplicada, ansiedad, temblores y palpitaciones. Un resultado bajo de TSH con niveles elevados de T3 y T4 puede confirmar este diagnóstico.
T3 y T4 Bajos
Un nivel bajo de T3 y T4, en combinación con una TSH elevada, es característico del hipotiroidismo. En este caso, la tiroides no está funcionando adecuadamente para producir suficientes hormonas. Los pacientes con hipotiroidismo pueden experimentar una variedad de síntomas que afectan la energía, el peso y el estado de ánimo. Si los niveles de T3 y T4 están bajos, es probable que se necesite un tratamiento con hormona tiroidea sintética para restablecer el equilibrio hormonal.
T3 y T4 Altos
Los niveles elevados de T3 y T4, con una TSH baja, son indicativos de hipertiroidismo. Esta condición puede ser causada por diversas afecciones, como la enfermedad de Graves o los nódulos tiroideos hiperactivos. Los síntomas del hipertiroidismo incluyen irritabilidad, sudoración excesiva, pérdida de peso rápida y dificultad para dormir. El tratamiento para el hipertiroidismo puede implicar el uso de medicamentos antitiroideos, terapia con yodo radiactivo o incluso cirugía, dependiendo de la causa y la gravedad del trastorno.
Posibles Causas de Alteraciones en TSH, T3 y T4
Las alteraciones en los niveles de TSH, T3 y T4 pueden ser causadas por una variedad de factores. Algunas de las causas más comunes incluyen:
Hipotiroidismo Primario
El hipotiroidismo primario es la causa más común de niveles elevados de TSH y bajos de T3 y T4. Este trastorno ocurre cuando la glándula tiroides no produce suficientes hormonas, generalmente debido a enfermedades autoinmunes como la tiroiditis de Hashimoto, en la que el sistema inmunológico ataca la tiroides.
Hipertiroidismo
El hipertiroidismo ocurre cuando la tiroides produce en exceso las hormonas T3 y T4. Las causas más comunes incluyen la enfermedad de Graves, que es una afección autoinmune que estimula la tiroides a producir demasiadas hormonas, y los nódulos tiroideos, que pueden liberar hormonas en exceso.
Disfunción de la Glándula Pituitaria
A veces, los problemas con la glándula pituitaria pueden causar niveles anormales de TSH. Si la glándula pituitaria no está produciendo suficiente TSH, esto puede dar lugar a niveles bajos de T3 y T4, incluso si la tiroides está sana. En estos casos, el tratamiento suele centrarse en abordar la disfunción pituitaria.
Enfermedades Subyacentes
Otras condiciones médicas, como enfermedades cardíacas, diabetes, problemas renales o ciertos medicamentos, también pueden afectar los niveles hormonales y dar lugar a resultados anormales en el perfil tiroideo. Es importante considerar el estado general de salud del paciente al evaluar los resultados de la prueba.
Recomendaciones para el Seguimiento Médico y Pruebas Adicionales
Cuando se reciben resultados anormales en un perfil tiroideo, es crucial seguir un protocolo adecuado para obtener un diagnóstico preciso y determinar el tratamiento necesario. A continuación se presentan algunas recomendaciones para el seguimiento médico y las pruebas adicionales que pueden ser necesarias.
Consultar a un Endocrinólogo
Si los resultados del perfil tiroideo son anormales, el primer paso es consultar a un endocrinólogo, un especialista en trastornos hormonales. El endocrinólogo evaluará los resultados de la prueba, realizará una revisión de los síntomas y antecedentes médicos del paciente y proporcionará un diagnóstico adecuado.
Realizar Pruebas Adicionales
En algunos casos, puede ser necesario realizar pruebas adicionales para confirmar el diagnóstico. Por ejemplo, se pueden hacer análisis de anticuerpos tiroideos para detectar enfermedades autoinmunes, como la tiroiditis de Hashimoto o la enfermedad de Graves. También se pueden realizar ecografías de la tiroides o gammagrafías para evaluar la presencia de nódulos o masas en la glándula.
Iniciar Tratamiento
El tratamiento dependerá del diagnóstico específico. Para el hipotiroidismo, los pacientes pueden necesitar terapia de reemplazo hormonal con levotiroxina. En el caso del hipertiroidismo, se pueden recetar medicamentos antitiroideos, y en algunos casos se puede recomendar tratamiento con yodo radiactivo o cirugía. Es importante realizar un seguimiento regular para ajustar las dosis y asegurar que el tratamiento esté funcionando de manera efectiva.
Controlar Otros Factores de Salud
Es fundamental controlar otros aspectos de la salud, como el colesterol, la presión arterial y el control del azúcar en sangre, ya que los trastornos tiroideos pueden influir en estos factores. El seguimiento médico regular permitirá detectar cualquier complicación temprana y prevenir problemas adicionales.
Análisis Final
 Los resultados anormales en un perfil tiroideo son indicativos de un posible trastorno en la función de la tiroides, lo cual puede tener un impacto significativo en la salud general del paciente. Es importante comprender el significado de estos resultados y las posibles causas de las alteraciones en los niveles de TSH, T3 y T4. El diagnóstico y tratamiento oportunos son esenciales para abordar trastornos como el hipotiroidismo y el hipertiroidismo, mejorando así la calidad de vida del paciente. La consulta con un endocrinólogo y la realización de pruebas adicionales son pasos clave para obtener un diagnóstico preciso y establecer un plan de tratamiento adecuado. Con el seguimiento adecuado, los pacientes pueden gestionar eficazmente los trastornos tiroideos y mantener su salud en equilibrio.
Los resultados anormales en un perfil tiroideo son indicativos de un posible trastorno en la función de la tiroides, lo cual puede tener un impacto significativo en la salud general del paciente. Es importante comprender el significado de estos resultados y las posibles causas de las alteraciones en los niveles de TSH, T3 y T4. El diagnóstico y tratamiento oportunos son esenciales para abordar trastornos como el hipotiroidismo y el hipertiroidismo, mejorando así la calidad de vida del paciente. La consulta con un endocrinólogo y la realización de pruebas adicionales son pasos clave para obtener un diagnóstico preciso y establecer un plan de tratamiento adecuado. Con el seguimiento adecuado, los pacientes pueden gestionar eficazmente los trastornos tiroideos y mantener su salud en equilibrio. -
Papanicolaou Anormal: Pasos a Seguir y Opciones de Tratamiento
SRC:SelfWritten
 El examen de Papanicolaou es una de las pruebas de detección más utilizadas para prevenir el cáncer cervicouterino. Esta prueba tiene como objetivo identificar alteraciones celulares en el cuello uterino que puedan ser indicativas de problemas de salud, incluyendo el cáncer. En algunos casos, los resultados del Papanicolaou pueden ser anormales, lo que genera preocupación en muchas mujeres. Sin embargo, es importante comprender qué significa un resultado anormal, cuáles son los diferentes grados de anomalías celulares y qué pasos seguir para manejar esta situación. En este artículo, explicaremos en detalle qué hacer cuando el resultado de un Papanicolaou es anormal, abordando los procedimientos de seguimiento más comunes y las opciones de tratamiento disponibles.
El examen de Papanicolaou es una de las pruebas de detección más utilizadas para prevenir el cáncer cervicouterino. Esta prueba tiene como objetivo identificar alteraciones celulares en el cuello uterino que puedan ser indicativas de problemas de salud, incluyendo el cáncer. En algunos casos, los resultados del Papanicolaou pueden ser anormales, lo que genera preocupación en muchas mujeres. Sin embargo, es importante comprender qué significa un resultado anormal, cuáles son los diferentes grados de anomalías celulares y qué pasos seguir para manejar esta situación. En este artículo, explicaremos en detalle qué hacer cuando el resultado de un Papanicolaou es anormal, abordando los procedimientos de seguimiento más comunes y las opciones de tratamiento disponibles.¿Qué significa un resultado de Papanicolaou anormal?
Un resultado anormal en un examen de Papanicolaou indica que se han encontrado células del cuello uterino que presentan alteraciones. Sin embargo, la presencia de células anormales no siempre significa que haya cáncer. La mayoría de las veces, los cambios celulares son benignos y pueden ser causados por infecciones, irritaciones o cambios hormonales.
Las alteraciones celulares que se detectan en un Papanicolaou pueden clasificarse en diferentes grados, que van desde leves hasta graves. Estos grados son evaluados por el patólogo que examina la muestra y ayudan a determinar la gravedad de las alteraciones y el riesgo de que estas células se conviertan en cáncer. Es importante tener en cuenta que los resultados anormales no deben generar pánico inmediato, ya que la mayoría de los casos no son malignos, pero requieren una evaluación adicional.
Grados de anomalías celulares en el Papanicolaou
Cuando un resultado de Papanicolaou es anormal, el patólogo clasificará las células encontradas en varios grados de anomalía. Estos grados varían dependiendo de la severidad de los cambios celulares, y ayudan a guiar el tratamiento y las decisiones de seguimiento. Los grados más comunes de anomalías celulares incluyen:
1. Células escamosas atípicas (ASC-US)
Este es el grado más común de alteración celular y se refiere a células escamosas que presentan ciertas irregularidades, pero que no son lo suficientemente graves como para sugerir cáncer. En este caso, el patólogo puede sugerir que la alteración sea causada por infecciones o por un leve cambio hormonal. En general, el seguimiento para este tipo de anomalía consiste en repetir el Papanicolaou en un periodo de 6 a 12 meses o realizar una prueba de VPH para determinar si la infección por este virus está presente.
2. Lesión escamosa intraepitelial de bajo grado (LSIL)
Las lesiones de bajo grado indican que las células del cuello uterino muestran cambios ligeros, que generalmente son causados por una infección por el virus del papiloma humano (VPH). Estas lesiones suelen desaparecer por sí solas sin necesidad de tratamiento. Sin embargo, un seguimiento regular es necesario para asegurarse de que no evolucionen a una forma más grave. En la mayoría de los casos, no se requiere intervención médica inmediata.
3. Lesión escamosa intraepitelial de alto grado (HSIL)
Las lesiones de alto grado son más graves y requieren atención médica inmediata. Este grado de anomalía indica que las células del cuello uterino están más cerca de convertirse en cancerosas, aunque no siempre lo hagan. Generalmente, se recomienda realizar procedimientos adicionales para obtener una muestra más amplia de las células y evaluar el grado de alteración con mayor precisión. Las lesiones de alto grado son una señal de que el riesgo de desarrollar cáncer cervicouterino es mayor y que se debe tomar acción de inmediato.
4. Carcinoma in situ (CIS)
El carcinoma in situ es una forma de cáncer en etapa temprana que no se ha diseminado a otras partes del cuerpo. A menudo se refiere como “cáncer cervical en etapa temprana” o “cáncer in situ”. Aunque no es un cáncer invasivo, aún requiere tratamiento, ya que tiene el potencial de convertirse en cáncer cervicouterino invasivo si no se aborda a tiempo. El tratamiento para este tipo de alteración suele ser más agresivo y puede incluir cirugía o procedimientos como la conización.
Procedimientos de seguimiento para resultados anormales
Cuando el resultado del Papanicolaou es anormal, es fundamental realizar un seguimiento adecuado para obtener más información y determinar el tratamiento necesario. Los procedimientos de seguimiento pueden variar según el tipo y el grado de anomalía detectado, pero generalmente incluyen las siguientes opciones:
1. Colposcopia
La colposcopia es un procedimiento que permite al médico examinar el cuello uterino con un microscopio especializado llamado colposcopio. Este examen se realiza para evaluar más de cerca las células anormales detectadas en el Papanicolaou. Durante una colposcopia, el médico puede aplicar una solución en el cuello uterino para resaltar las áreas anormales, lo que facilita la identificación de lesiones sospechosas. Si se encuentran áreas preocupantes, el médico puede tomar una biopsia para realizar un análisis más detallado de las células.
2. Biopsia cervical
Una biopsia cervical es un procedimiento en el que se extrae una pequeña muestra de tejido del cuello uterino para analizarla en un laboratorio. Este procedimiento se realiza si la colposcopia revela áreas sospechosas o si las anomalías celulares observadas en el Papanicolaou sugieren la presencia de una lesión de alto grado. La biopsia cervical es fundamental para determinar si las células anormales son precancerosas o cancerosas. Dependiendo de los resultados, el médico determinará el mejor tratamiento disponible.
3. Prueba de VPH
Si el Papanicolaou revela células anormales de bajo grado (LSIL) o atípicas, se puede realizar una prueba de VPH para verificar si el virus está presente en el cuello uterino. El VPH es la principal causa de cáncer cervicouterino, y saber si está presente en el organismo puede ayudar a determinar el riesgo de que las células anormales evolucionen hacia un cáncer. En caso de que se detecte el VPH de alto riesgo, se pueden recomendar exámenes adicionales o tratamiento.
Opciones de tratamiento para lesiones cervicales
Cuando se detectan lesiones graves, como HSIL o carcinoma in situ, el tratamiento inmediato es esencial para prevenir la progresión a cáncer cervicouterino. Las opciones de tratamiento incluyen:
1. Conización
La conización es un procedimiento en el que se extirpa una pequeña porción del cuello uterino que contiene células anormales. Este procedimiento es eficaz para tratar lesiones precoces y evitar que se conviertan en cáncer.
2. Histerectomía
En casos más avanzados o cuando el cáncer se ha diseminado, puede ser necesario realizar una histerectomía, que es la extirpación del útero. Este procedimiento se realiza cuando el cáncer cervicouterino ya está presente o en casos donde los tratamientos previos no han sido efectivos.
3. Tratamientos con láser o crioterapia
En algunas ocasiones, el tratamiento de las lesiones precoces se realiza mediante láser o crioterapia. Ambos procedimientos destruyen las células anormales sin necesidad de cirugía invasiva, y pueden ser adecuados para tratar lesiones leves a moderadas.
Análisis final
Los resultados anormales en un examen de Papanicolaou no deben ser motivo de pánico inmediato, ya que la mayoría de las alteraciones celulares no son cancerosas. Sin embargo, es esencial seguir los procedimientos de seguimiento recomendados para evaluar la gravedad de las anomalías y determinar el tratamiento adecuado. La colposcopia y la biopsia cervical son herramientas clave para obtener una visión más clara de las células anormales y su potencial maligno. Si bien los tratamientos pueden variar según la severidad de las alteraciones, la detección temprana y el tratamiento oportuno son fundamentales para prevenir el cáncer cervicouterino. Mantenerse al día con los exámenes de Papanicolaou y seguir las recomendaciones médicas es la mejor forma de proteger la salud y prevenir enfermedades graves.
-
Importancia de la mastografía en la detección temprana del cáncer
SRC:SelfWritten
La mastografía y detección temprana del cáncer de mama es uno de los pilares fundamentales en la lucha contra esta enfermedad. El cáncer de mama es uno de los tipos más comunes de cáncer entre las mujeres, pero cuando se detecta en sus primeras etapas, las posibilidades de tratamiento exitoso aumentan significativamente. En este contexto, la mastografía juega un papel crucial, ya que permite identificar anomalías en el tejido mamario antes de que se presenten síntomas evidentes. Este artículo explora la importancia de la mastografía como herramienta de detección temprana del cáncer de mama, su funcionamiento y las ventajas de realizar este examen de manera periódica.
¿Qué es la mastografía y cómo ayuda en la detección temprana?
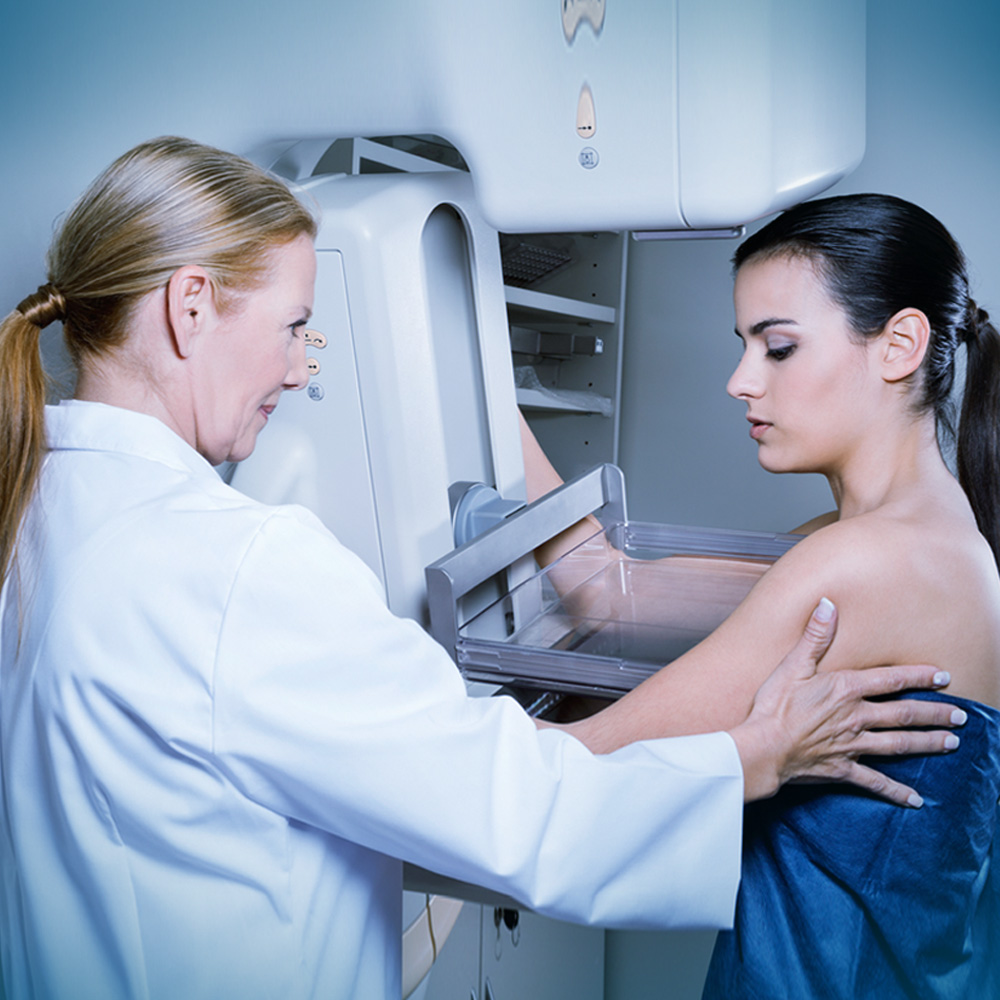 La mastografía es una técnica de imagen utilizada para examinar el tejido mamario a través de radiografías especializadas. Esta prueba tiene como objetivo identificar posibles signos de cáncer de mama, como masas, bultos o calcificaciones, que pueden ser indicativos de la presencia de tumores. Es un procedimiento no invasivo y relativamente rápido que se realiza en centros de salud equipados con tecnología adecuada.
La mastografía es una técnica de imagen utilizada para examinar el tejido mamario a través de radiografías especializadas. Esta prueba tiene como objetivo identificar posibles signos de cáncer de mama, como masas, bultos o calcificaciones, que pueden ser indicativos de la presencia de tumores. Es un procedimiento no invasivo y relativamente rápido que se realiza en centros de salud equipados con tecnología adecuada.La mastografía y detección temprana son conceptos que están estrechamente relacionados, ya que la clave para un tratamiento exitoso del cáncer de mama radica en detectarlo en etapas iniciales. Los tumores pequeños que no se pueden palpar aún, o que no presentan síntomas evidentes, son mucho más fáciles de tratar cuando se detectan a tiempo. La mastografía es capaz de detectar estos pequeños cambios en las mamas, lo que permite una intervención más rápida y menos invasiva.
Tipos de mastografía
Existen diferentes tipos de mastografía que se utilizan según el objetivo y las circunstancias de cada paciente. Los dos principales tipos son la mastografía de detección y la mastografía diagnóstica.
- Mastografía de detección: Este tipo de mastografía se realiza en mujeres que no presentan síntomas evidentes de cáncer de mama. Su objetivo es detectar signos tempranos de cáncer antes de que se desarrollen síntomas. Se recomienda a mujeres a partir de los 40 años, dependiendo de las pautas de salud de cada país, como parte de su rutina de exámenes anuales o bienales.
- Mastografía diagnóstica: Este tipo se realiza cuando se presentan síntomas sospechosos, como la aparición de un bulto en la mama, cambios en la piel o secreciones anormales. La mastografía diagnóstica ofrece imágenes más detalladas y se utiliza para investigar más a fondo cualquier anomalía detectada previamente en una mamografía de detección o durante un examen físico.
La mastografía y detección temprana son fundamentales para lograr la identificación de cáncer en sus fases iniciales, lo que hace que los tratamientos sean menos agresivos y más efectivos.
¿Por qué es importante la detección temprana del cáncer de mama?
La detección temprana del cáncer de mama es clave para mejorar las tasas de supervivencia. El cáncer de mama detectado en una etapa inicial, cuando el tumor aún es pequeño y no ha hecho metástasis, tiene una tasa de curación significativamente más alta. Además, el tratamiento en estas primeras etapas es generalmente menos invasivo, lo que puede reducir las complicaciones y mejorar la calidad de vida de la paciente durante y después del tratamiento.
Por ejemplo, si el cáncer se detecta en una etapa temprana, puede ser tratado con cirugía para extirpar el tumor, a menudo sin la necesidad de procedimientos adicionales como la quimioterapia o la radioterapia. Cuando el cáncer se detecta más tarde, cuando ya se ha diseminado a otras partes del cuerpo, los tratamientos suelen ser más complejos y agresivos, y las posibilidades de éxito disminuyen.
El cáncer de mama temprano no siempre presenta síntomas evidentes, lo que hace que la mastografía sea una herramienta indispensable. Sin la realización de estos estudios de detección, muchos casos de cáncer podrían pasar desapercibidos hasta que los síntomas sean más evidentes y difíciles de tratar.
¿Cuándo y con qué frecuencia se debe realizar una mastografía?
El momento adecuado para comenzar con las mamografías de detección depende de varios factores, incluyendo la edad, los antecedentes familiares y los riesgos personales de cada mujer. Las pautas generalmente recomiendan que las mujeres comiencen a someterse a mamografías de detección anuales o bienales a partir de los 40 años. Sin embargo, si una mujer tiene antecedentes familiares de cáncer de mama o factores de riesgo elevados, su médico podría recomendar comenzar el examen a una edad más temprana.
La frecuencia con la que se debe realizar una mastografía y detección temprana también varía. La mayoría de las mujeres deben someterse a una mastografía de forma regular a partir de los 40 años, pero la periodicidad de estos estudios dependerá de su salud general, factores de riesgo y recomendaciones médicas.
Es importante tener en cuenta que, si bien la mastografía es fundamental para la detección del cáncer de mama, no es el único método. La autoexploración mamaria y las consultas periódicas con un médico también son esenciales para la detección temprana de cualquier cambio en el tejido mamario.
Beneficios de la mastografía en la detección temprana
Los beneficios de la mastografía y detección temprana del cáncer de mama son múltiples. Entre los más destacados se incluyen:
- Detección de tumores pequeños: La mastografía puede identificar tumores de tan solo unos milímetros de tamaño, antes de que se puedan detectar mediante un examen físico.
- Reducción de la mortalidad: Los estudios han demostrado que las mujeres que se someten a mamografías regulares tienen una menor tasa de mortalidad por cáncer de mama en comparación con las que no lo hacen.
- Tratamientos menos agresivos: Detectar el cáncer en etapas tempranas permite un tratamiento menos invasivo y con menos efectos secundarios.
- Monitoreo continuo: Las mujeres con antecedentes familiares de cáncer de mama o con mayor riesgo pueden someterse a mamografías regulares para monitorear su salud mamaria y detectar cualquier cambio a tiempo.
La mastografía es una herramienta de detección clave que no solo puede salvar vidas, sino que también permite una mejor calidad de vida a aquellas mujeres que se someten a este examen de manera periódica.
El impacto de la mastografía y detección temprana en la lucha contra el cáncer de mama no puede subestimarse. Gracias a este examen, muchas mujeres han logrado detectar el cáncer en sus primeras etapas, cuando el tratamiento es más efectivo y menos invasivo. La detección temprana ha mejorado notablemente las tasas de supervivencia, y las mujeres que siguen las pautas recomendadas para la realización de mamografías tienen una mayor probabilidad de superar la enfermedad. Además, la mastografía es una herramienta accesible y no invasiva que ha demostrado ser invaluable en la identificación de anomalías en el tejido mamario. Por lo tanto, es fundamental que las mujeres se comprometan a realizarse este examen de forma regular y consulten a su médico sobre el momento adecuado para comenzar la detección temprana del cáncer de mama.
-
Subscribe
Subscribed
Already have a WordPress.com account? Log in now.
