-
¿Qué hacer si los resultados de una biometría hemática son altos o bajos?
SRC:SelfWritten
La biometría hemática es una herramienta esencial para evaluar el estado general de tu salud. Este análisis mide diferentes componentes de la sangre, como glóbulos rojos, glóbulos blancos y plaquetas. Los resultados fuera de los rangos normales pueden generar dudas o preocupación, pero saber cómo actuar es clave.
Comprender los resultados anormales
 Cuando los valores de una biometría hemática son altos o bajos, indican posibles desequilibrios en el cuerpo. Estos resultados no siempre significan una enfermedad grave, pero es importante investigarlos.
Cuando los valores de una biometría hemática son altos o bajos, indican posibles desequilibrios en el cuerpo. Estos resultados no siempre significan una enfermedad grave, pero es importante investigarlos.Un resultado anormal puede estar relacionado con factores temporales, como deshidratación, estrés o infecciones. Sin embargo, también podría ser señal de condiciones médicas subyacentes que requieren atención.
El primer paso es mantener la calma y buscar orientación médica. Evita sacar conclusiones sin el análisis adecuado por parte de un profesional.
Consultar a un médico
Siempre consulta a un médico para interpretar los resultados de tu biometría hemática. Los valores de referencia pueden variar según tu edad, género y estado de salud.
El médico evaluará tus resultados considerando tu historial clínico y posibles síntomas. En algunos casos, podrían ser necesarias pruebas adicionales para confirmar un diagnóstico.
Evita autodiagnosticarte o buscar soluciones en internet sin supervisión profesional. La orientación médica es crucial para determinar las causas y las acciones correctas.
¿Qué significa tener resultados altos?
Valores altos en la biometría hemática pueden reflejar diferentes condiciones según el componente afectado:
- Glóbulos rojos elevados: Podrían indicar deshidratación, problemas pulmonares o trastornos como la policitemia.
- Glóbulos blancos elevados: A menudo señalan infecciones, inflamaciones o estrés. También pueden relacionarse con enfermedades más graves.
- Plaquetas altas: Pueden sugerir trastornos de la coagulación, inflamaciones crónicas o ciertas enfermedades autoinmunes.
Cada resultado debe ser analizado en su contexto. Tu médico identificará si el valor alto tiene relevancia clínica.
¿Qué significa tener resultados bajos?
Resultados bajos en una biometría hemática pueden indicar deficiencias nutricionales o enfermedades que afectan la producción de células sanguíneas:
- Glóbulos rojos bajos: A menudo reflejan anemia causada por falta de hierro, vitamina B12 o pérdida de sangre.
- Glóbulos blancos bajos: Podrían señalar infecciones virales, problemas en la médula ósea o efectos secundarios de medicamentos.
- Plaquetas bajas: Pueden estar relacionadas con trastornos de coagulación, infecciones o enfermedades autoinmunes.
Los valores bajos requieren seguimiento inmediato para prevenir complicaciones mayores. Es esencial abordar las causas subyacentes.
Realizar cambios en el estilo de vida
En muchos casos, pequeños ajustes en el estilo de vida pueden mejorar los valores de la biometría hemática. Algunas recomendaciones incluyen:
- Alimentación balanceada: Consumir alimentos ricos en hierro, vitaminas y proteínas mejora la calidad de la sangre.
- Hidratación adecuada: Beber suficiente agua ayuda a mantener el equilibrio de los componentes sanguíneos.
- Evitar el estrés: Prácticas como meditación o ejercicio moderado reducen el impacto del estrés en los valores sanguíneos.
- Dormir bien: Un sueño reparador es crucial para el funcionamiento óptimo del cuerpo.
Estos hábitos contribuyen a una mejor salud general y a valores más equilibrados.
Seguir el tratamiento indicado
Si el médico detecta una condición subyacente, te recomendará un tratamiento específico. Esto puede incluir:
- Medicamentos: Tratamientos para corregir infecciones, deficiencias o trastornos específicos.
- Suplementos: En casos de anemia o deficiencias, los suplementos pueden ser necesarios.
- Terapias especializadas: Algunas enfermedades, como las autoinmunes, requieren tratamientos más avanzados.
Cumplir con el tratamiento prescrito es esencial para normalizar los valores y prevenir complicaciones. Sigue las indicaciones médicas al pie de la letra.
Evitar prácticas contraproducentes
Algunas acciones pueden empeorar los resultados o retrasar el diagnóstico adecuado. Evita:
- Automedicarte: Tomar medicamentos sin receta puede alterar los valores de la biometría hemática.
- Ignorar los síntomas: No descuides molestias o signos que podrían estar relacionados con los resultados anormales.
- Suspender el tratamiento sin consulta: Siempre informa al médico antes de realizar cambios en tu plan de tratamiento.
Estas prácticas ayudan a evitar errores que podrían afectar tu salud.
Conclusión
Si los resultados de tu biometría hemática son altos o bajos, actúa con calma y busca orientación médica. Los valores anormales no siempre indican una enfermedad grave, pero requieren análisis cuidadoso.
Adoptar hábitos saludables, seguir el tratamiento indicado y evitar prácticas contraproducentes son pasos clave para mejorar tu salud. Una biometría hemática es solo el comienzo del camino hacia un diagnóstico preciso y un bienestar óptimo.
Confía en tu médico y en las recomendaciones profesionales para lograr un seguimiento adecuado. ¡Tu salud siempre debe ser una prioridad!
-
La seguridad de la mastografía para las mujeres jóvenes
SRC:SelfWritten
La seguridad de la mastografía para las mujeres jóvenes
La mastografía es una técnica de imagen utilizada para examinar los senos, principalmente con el fin de detectar el cáncer de mama de forma temprana. A través de una serie de radiografías, este examen permite visualizar cualquier cambio anormal en el tejido mamario. Aunque la mastografía está recomendada principalmente para mujeres a partir de los 40 años, algunas mujeres más jóvenes pueden necesitar este examen en circunstancias específicas. En este artículo, exploraremos la seguridad de la mastografía para mujeres jóvenes, sus beneficios y alternativas.
¿Qué es la mastografía y por qué se realiza?
La mastografía se realiza utilizando rayos X para capturar imágenes detalladas del interior de los senos. Es el método más eficaz para la detección temprana del cáncer de mama, permitiendo identificar tumores antes de que sean palpables. Este examen es particularmente útil en mujeres mayores, cuyo riesgo de desarrollar cáncer de mama es más alto. Sin embargo, en mujeres jóvenes, el uso de la mastografía genera preguntas sobre su efectividad y seguridad, especialmente debido a la exposición a la radiación y la densidad del tejido mamario.
Seguridad de la mastografía para mujeres jóvenes
Una de las principales preocupaciones sobre la mastografía en mujeres jóvenes es la exposición a la radiación. La mastografía utiliza dosis bajas de radiación para obtener imágenes claras del tejido mamario. Sin embargo, la cantidad de radiación es muy pequeña y se considera segura para la mayoría de las personas. El riesgo de que esta radiación cause problemas de salud es extremadamente bajo, incluso en mujeres jóvenes.
A pesar de esta seguridad general, los médicos suelen ser más cautelosos al recomendar mastografías para mujeres menores de 40 años. Dado que las mujeres jóvenes tienen menor riesgo de cáncer de mama y la radiación acumulativa a lo largo del tiempo podría suponer un riesgo mínimo, los especialistas suelen optar por alternativas como la ecografía en lugar de la mastografía, especialmente en ausencia de factores de riesgo.
Densidad mamaria y su impacto en los resultados de la mastografía
Una característica común en las mujeres jóvenes es que tienden a tener senos más densos. La densidad mamaria se refiere a la cantidad de tejido glandular y conectivo en comparación con la grasa en los senos. Los senos densos pueden dificultar la interpretación de las imágenes de la mastografía, ya que tanto el tejido denso como los tumores aparecen blancos en las radiografías, lo que complica la detección de anomalías.
Debido a esta densidad, la mastografía puede ser menos efectiva en mujeres jóvenes en comparación con mujeres mayores. Es posible que se necesiten pruebas adicionales, como una ecografía o una resonancia magnética (RM), para obtener una imagen más clara de los senos densos. Estas pruebas complementarias ayudan a mejorar la precisión del diagnóstico en mujeres jóvenes.
¿A qué edad se recomienda la mastografía?
Las recomendaciones generales para la realización de mastografías sugieren que las mujeres deben comenzar a realizarlas regularmente a partir de los 40 años. A esta edad, el riesgo de desarrollar cáncer de mama aumenta, y la mastografía se convierte en una herramienta crucial para la detección temprana. Sin embargo, en mujeres más jóvenes, las recomendaciones varían dependiendo de los antecedentes familiares, el historial médico y la presencia de síntomas sospechosos.
Para mujeres con antecedentes familiares de cáncer de mama o factores de riesgo genéticos, como mutaciones en los genes BRCA1 o BRCA2, es posible que el médico recomiende comenzar las mastografías a una edad más temprana. En estos casos, el beneficio de la detección temprana supera el riesgo de exposición a la radiación.
Beneficios de realizar una mastografía en mujeres jóvenes
 Aunque las mastografías no se recomiendan de forma rutinaria para todas las mujeres jóvenes, existen situaciones en las que este examen es beneficioso. Las mujeres con antecedentes familiares de cáncer de mama o aquellas que presentan síntomas, como bultos en los senos o cambios en la piel, deben considerar la posibilidad de realizarse una mastografía. En estos casos, la detección temprana es clave para mejorar las opciones de tratamiento y las tasas de supervivencia.
Aunque las mastografías no se recomiendan de forma rutinaria para todas las mujeres jóvenes, existen situaciones en las que este examen es beneficioso. Las mujeres con antecedentes familiares de cáncer de mama o aquellas que presentan síntomas, como bultos en los senos o cambios en la piel, deben considerar la posibilidad de realizarse una mastografía. En estos casos, la detección temprana es clave para mejorar las opciones de tratamiento y las tasas de supervivencia.Además, la mastografía puede ser útil para establecer una línea de base en mujeres jóvenes que tengan un alto riesgo de desarrollar cáncer de mama en el futuro. Este registro inicial permite comparar cambios a lo largo del tiempo y detectar cualquier anomalía que surja más adelante.
Alternativas a la mastografía para mujeres jóvenes
Para las mujeres jóvenes, especialmente aquellas con senos densos, existen alternativas a la mastografía que pueden ofrecer imágenes más claras sin el uso de radiación. Una de las alternativas más comunes es la ecografía mamaria. La ecografía utiliza ondas sonoras para crear imágenes del interior de los senos y es particularmente útil para diferenciar entre quistes llenos de líquido y masas sólidas.
Otra opción es la resonancia magnética (RM), que es altamente sensible y no utiliza radiación. La RM es útil en mujeres con alto riesgo de cáncer de mama, aunque generalmente se utiliza como complemento de la mastografía y no como sustituto.
Hablar con el médico sobre la mastografía en mujeres jóvenes
Es esencial que las mujeres jóvenes hablen con su médico sobre la necesidad y la seguridad de realizarse una mastografía. El médico evaluará los antecedentes familiares, los factores de riesgo personales y cualquier síntoma que pueda indicar la necesidad de realizar exámenes de detección. Además, podrán discutir las mejores opciones de imagen para cada caso en particular, ya sea una mastografía, ecografía o resonancia magnética.
En resumen, aunque la mastografía no es recomendada rutinariamente para todas las mujeres jóvenes, en ciertos casos puede ser una herramienta valiosa. Al comprender los riesgos, beneficios y alternativas, las mujeres jóvenes pueden tomar decisiones informadas sobre su salud mamaria.
-
Factores que pueden afectar los resultados de una mastografía
SRC:SelfWritten
La mastografía es un examen crucial para detectar problemas en el tejido mamario, como el cáncer de mama. Sin embargo, ciertos factores pueden influir en la calidad de las imágenes y en la interpretación de los resultados. Conocer estas variables ayuda a entender mejor el procedimiento y a tomar decisiones informadas sobre la salud.Factores relacionados con la técnica de la mastografía
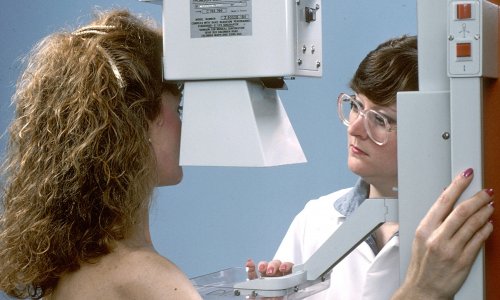 La técnica empleada durante la mastografía juega un papel importante en la precisión de los resultados. La compresión adecuada de los senos es esencial para obtener imágenes claras y minimizar la superposición de tejidos. Si la compresión es insuficiente, pueden quedar áreas del seno sin evaluar correctamente.
La técnica empleada durante la mastografía juega un papel importante en la precisión de los resultados. La compresión adecuada de los senos es esencial para obtener imágenes claras y minimizar la superposición de tejidos. Si la compresión es insuficiente, pueden quedar áreas del seno sin evaluar correctamente.La posición del seno durante el examen también afecta la calidad de las imágenes. Si no se posiciona correctamente, es posible que algunas áreas importantes no se visualicen. Además, el uso de equipos modernos mejora la nitidez y detalle de las imágenes en comparación con tecnologías más antiguas.
La colaboración entre la paciente y el técnico es clave. Seguir las indicaciones para colocarse correctamente asegura mejores resultados.
Cómo la densidad mamaria puede afectar la visibilidad de ciertos problemas
La densidad mamaria es un factor importante que puede dificultar la interpretación de los resultados. Las mujeres con tejido mamario denso tienen más tejido glandular y conectivo, lo que puede aparecer como áreas blancas en la mastografía. Esto puede ocultar posibles anomalías, como tumores, que también se ven blancos.
En estos casos, es común complementar la mastografía con una ecografía mamaria o una resonancia magnética para obtener una evaluación más detallada. Las mujeres con tejido denso deben consultar con su médico sobre los mejores métodos de detección.
El impacto de las hormonas en los resultados
Las hormonas juegan un papel importante en la apariencia del tejido mamario. Durante el embarazo, los senos experimentan cambios significativos, como el aumento de las glándulas mamarias. Estos cambios pueden dificultar la interpretación de una mastografía y, en general, se evitan los rayos X durante el embarazo.
En la menopausia, el tejido mamario tiende a volverse menos denso y más graso. Esto facilita la detección de anomalías en una mastografía. Sin embargo, las terapias hormonales de reemplazo pueden aumentar la densidad mamaria y afectar la claridad de las imágenes.
Informar al médico sobre cualquier cambio hormonal o tratamiento es esencial para interpretar adecuadamente los resultados.
Cómo el momento del ciclo menstrual puede influir en la interpretación
El momento del ciclo menstrual puede afectar la sensibilidad de los senos y la calidad de las imágenes. Durante la fase premenstrual, los senos suelen estar más sensibles e inflamados, lo que puede dificultar el procedimiento y la obtención de imágenes claras.
Se recomienda programar la mastografía durante la primera semana después de la menstruación. En este período, los senos están menos sensibles, lo que mejora la experiencia de la paciente y la calidad de las imágenes.
El efecto de las prótesis mamarias en la calidad de las imágenes
Las prótesis mamarias pueden dificultar la obtención de imágenes completas del tejido mamario. Esto se debe a que los implantes pueden bloquear o superponer ciertas áreas del tejido. Sin embargo, existen técnicas específicas, como las proyecciones desplazadas de implantes, para evaluar de manera adecuada el tejido alrededor de las prótesis.
Es importante informar al técnico sobre la presencia de implantes antes del examen. Esto garantiza el uso de técnicas adecuadas para obtener resultados precisos.
La importancia de la experiencia del radiólogo
La experiencia y habilidad del radiólogo que interpreta la mastografía son cruciales para la precisión del diagnóstico. Un radiólogo experimentado puede identificar anomalías sutiles y diferenciar entre hallazgos benignos y preocupantes.
Además, los radiólogos especializados en imágenes mamarias están mejor capacitados para interpretar resultados complejos, como los casos de tejido denso o prótesis mamarias. Elegir un centro de diagnóstico con especialistas en imágenes mamarias mejora la confiabilidad de los resultados.
Qué hacer si los resultados son inciertos o necesitan una segunda opinión
En algunos casos, los resultados de la mastografía pueden ser inconclusos o mostrar hallazgos que requieren un seguimiento adicional. Esto no siempre significa que haya un problema grave, pero es fundamental realizar pruebas complementarias, como una ecografía o una biopsia.
Si los resultados generan dudas, solicitar una segunda opinión es una opción válida. Consultar con otro especialista puede brindar tranquilidad y confirmar el diagnóstico.
También es importante mantener la calma y seguir las recomendaciones médicas. Muchas veces, los hallazgos sospechosos resultan ser benignos después de un análisis más detallado.
-
¿Cómo interpretar los resultados de un examen general de orina?
SRC:SelfWritten
El examen general de orina es una prueba común y sencilla que se utiliza para evaluar la salud general y detectar una variedad de condiciones. Al proporcionar información sobre diversos parámetros, este análisis puede ayudar a identificar infecciones urinarias, problemas renales y otras condiciones médicas. Interpretar correctamente los resultados es esencial para entender qué está ocurriendo en el cuerpo y cuándo es necesario buscar tratamiento médico.¿Qué mide un examen general de orina?
 El examen general de orina mide varios componentes que proporcionan una visión general de la salud del tracto urinario y otros sistemas del cuerpo. Estos incluyen:
El examen general de orina mide varios componentes que proporcionan una visión general de la salud del tracto urinario y otros sistemas del cuerpo. Estos incluyen:- Color: El color de la orina puede variar dependiendo de la hidratación y otros factores. Un color amarillo claro indica una buena hidratación, mientras que un color más oscuro puede señalar deshidratación o problemas de salud.
- pH: El nivel de pH mide la acidez o alcalinidad de la orina. Un pH normal generalmente está entre 4.5 y 8. Un pH elevado podría indicar infecciones del tracto urinario o problemas renales, mientras que un pH bajo puede relacionarse con deshidratación o diarrea prolongada.
- Densidad: Este parámetro indica la concentración de solutos en la orina. Los valores normales oscilan entre 1.005 y 1.030. Una densidad elevada puede sugerir deshidratación, mientras que una densidad baja podría estar asociada a insuficiencia renal.
- Proteínas: La presencia de proteínas en la orina, conocida como proteinuria, puede ser señal de daño renal o enfermedades crónicas como diabetes o hipertensión. Normalmente, no se detectan proteínas en la orina, por lo que su presencia debe ser evaluada con atención.
- Glucosa: En condiciones normales, la orina no contiene glucosa. La presencia de glucosa puede ser un indicador de diabetes mal controlada o un episodio temporal de hiperglucemia.
- Sangre: La hematuria, o presencia de sangre en la orina, puede ser un signo de infección, daño en las vías urinarias, cálculos renales o incluso cáncer en etapas avanzadas. La sangre en la orina siempre debe ser evaluada por un médico.
Valores normales en el examen general de orina
Conocer los rangos típicos de los valores medidos en un examen general de orina ayuda a interpretar los resultados de manera más efectiva. A continuación, se detallan algunos de los valores normales más comunes:
- Color: Amarillo claro a ámbar, dependiendo de la hidratación.
- pH: Entre 4.5 y 8.
- Densidad: Entre 1.005 y 1.030.
- Proteínas: Ausentes o trazas mínimas.
- Glucosa: Ausente.
- Sangre: Ausente o cantidades mínimas, no detectables a simple vista.
Es importante recordar que los valores pueden variar ligeramente según el laboratorio, pero en general, los resultados que se desvían significativamente de estos rangos deben investigarse más a fondo con la ayuda de un profesional médico.
¿Qué significan resultados anormales?
Cuando los resultados de un examen general de orina muestran valores fuera de los rangos normales, puede haber diversas causas subyacentes que deben evaluarse. Aquí hay algunos ejemplos comunes de lo que podrían indicar los resultados anormales:
- Color anormal: Un color rojizo puede indicar la presencia de sangre, mientras que un color muy oscuro podría sugerir problemas hepáticos o biliares.
- pH fuera de rango: Un pH alto puede estar relacionado con infecciones del tracto urinario, mientras que un pH bajo podría ser signo de deshidratación severa o problemas metabólicos.
- Densidad elevada: La densidad por encima del rango normal puede ser señal de deshidratación, debido a que la orina está más concentrada. También puede relacionarse con la diabetes insípida o insuficiencia renal.
- Presencia de proteínas: Las proteínas en la orina son un signo de alerta que puede estar relacionado con daño renal, infecciones urinarias o enfermedades crónicas como la hipertensión o diabetes no controlada.
- Glucosa en la orina: La glucosa en la orina casi siempre indica diabetes mal controlada o niveles elevados de azúcar en la sangre. Es crucial que las personas con este hallazgo se sometan a una evaluación médica completa.
- Sangre en la orina: La hematuria puede ser causada por infecciones del tracto urinario, cálculos renales, trauma en las vías urinarias o incluso cáncer. Aunque a veces la sangre puede estar presente en pequeñas cantidades sin ser visible, siempre se recomienda una evaluación médica.
Importancia de consultar con un médico
Aunque un examen general de orina puede ofrecer información valiosa sobre la salud, es esencial que los resultados sean interpretados por un médico. Cada parámetro puede variar según las condiciones específicas del paciente, y solo un profesional puede proporcionar un diagnóstico preciso basado en el contexto clínico.
Un resultado anormal no siempre implica una enfermedad grave. Por ejemplo, la deshidratación temporal o el ejercicio intenso pueden alterar ciertos parámetros. Sin embargo, algunos resultados anormales pueden requerir más pruebas o tratamiento inmediato.
El médico también podrá evaluar si los valores están relacionados con medicamentos, dieta u otras condiciones temporales que no necesariamente representan un riesgo grave para la salud.
Conclusión
El examen general de orina es una herramienta clave en el monitoreo de la salud, ya que puede detectar signos tempranos de diversas enfermedades. Entender cómo interpretar los resultados ayuda a tener una mejor idea de lo que ocurre en el cuerpo. Sin embargo, siempre es recomendable consultar con un médico para obtener un diagnóstico completo y un tratamiento adecuado cuando sea necesario.
-
¿Por qué es importante un electrocardiograma para la salud del corazón?
SRC:SelfWritten
El electrocardiograma (ECG) es una herramienta clave para evaluar la salud del corazón. Este examen detecta problemas cardíacos antes de que se conviertan en complicaciones graves. Conocer su importancia puede marcar la diferencia en la prevención y tratamiento de enfermedades cardiovasculares.
¿Qué es un electrocardiograma?
Un electrocardiograma registra la actividad eléctrica del corazón. Utiliza electrodos colocados en el pecho, brazos y piernas para captar impulsos eléctricos.
Estos impulsos generan un gráfico que muestra el ritmo y la fuerza de los latidos del corazón. Permite identificar irregularidades en su funcionamiento.
El procedimiento es sencillo, no invasivo y proporciona resultados inmediatos. Es una herramienta esencial en el diagnóstico y monitoreo cardíaco.
Detección temprana de problemas cardíacos
El electrocardiograma ayuda a detectar problemas cardíacos en etapas tempranas. Muchas enfermedades del corazón no presentan síntomas iniciales.
Por ejemplo, un ECG puede identificar arritmias, hipertrofia ventricular o signos de isquemia. Estos problemas pueden pasar desapercibidos sin un estudio preventivo.
La detección temprana permite iniciar tratamientos oportunos, reduciendo el riesgo de complicaciones graves como infartos o insuficiencia cardíaca.
Beneficios de un electrocardiograma regular
Realizarse un electrocardiograma regularmente ofrece múltiples beneficios para la salud del corazón. Este examen proporciona tranquilidad y permite un monitoreo continuo.
Principales beneficios:
- Prevención: Identifica problemas antes de que se conviertan en emergencias.
- Seguimiento: Evalúa la respuesta del corazón a tratamientos o cambios en el estilo de vida.
- Confianza: Asegura que el corazón funcione correctamente, especialmente en personas con factores de riesgo.
Un ECG regular es una inversión en la salud cardiovascular.
¿Cuándo se debe realizar un electrocardiograma?
Existen situaciones específicas en las que realizar un electrocardiograma es especialmente importante. Este examen es clave para personas con antecedentes familiares o síntomas cardíacos.
Momentos clave para realizar un ECG:
- Síntomas cardíacos: Dolor en el pecho, mareos o dificultad para respirar.
- Factores de riesgo: Presión alta, colesterol elevado o diabetes.
- Antecedentes familiares: Enfermedades cardíacas en parientes cercanos.
- Antes de actividades físicas intensas: Como iniciar un deporte de alto rendimiento.
Consultar con un médico permite determinar la frecuencia necesaria de este examen.
Impacto en la prevención de enfermedades cardíacas
La detección temprana de problemas mediante un electrocardiograma puede prevenir complicaciones graves. Esto incluye infartos, accidentes cerebrovasculares o insuficiencia cardíaca.
Al identificar riesgos a tiempo, es posible implementar cambios en el estilo de vida o tratamientos médicos efectivos. Esto mejora la calidad de vida y prolonga la esperanza de vida.
El electrocardiograma es una herramienta esencial para la prevención. Su uso reduce significativamente las tasas de mortalidad por enfermedades cardíacas.
Conclusión breve
El electrocardiograma es fundamental para mantener la salud del corazón y prevenir enfermedades graves. Realizarlo regularmente permite detectar problemas a tiempo, asegurando una mejor calidad de vida. Consulta con tu médico para determinar cuándo necesitas este examen y protege tu salud cardiovascular.

-
¿Cuánto tiempo se tarda en realizar una tomografía?
SRC:SelfWritten
 La tomografía es una herramienta esencial en la medicina moderna. Permite obtener imágenes detalladas del interior del cuerpo para diagnosticar enfermedades, planificar tratamientos y realizar seguimientos. Su precisión y rapidez han revolucionado el campo médico, ofreciendo a los pacientes diagnósticos certeros en menos tiempo.
La tomografía es una herramienta esencial en la medicina moderna. Permite obtener imágenes detalladas del interior del cuerpo para diagnosticar enfermedades, planificar tratamientos y realizar seguimientos. Su precisión y rapidez han revolucionado el campo médico, ofreciendo a los pacientes diagnósticos certeros en menos tiempo.A lo largo de este artículo, explicaremos cuánto tiempo se tarda en realizar una tomografía. Además, abordaremos los factores que influyen en su duración y cómo los avances tecnológicos han optimizado estos procedimientos.
¿Qué es una tomografía y para qué se utiliza?
La tomografía es una técnica de imagen médica que utiliza rayos X, ondas sonoras o campos magnéticos para generar imágenes detalladas del cuerpo. Es especialmente útil para identificar fracturas, tumores, infecciones, coágulos y muchas otras condiciones de salud.
Existen diferentes tipos de tomografía, cada una diseñada para un propósito específico. Por ejemplo, la tomografía computarizada (TC) es ideal para obtener imágenes de huesos y órganos, mientras que la resonancia magnética (RM) es más efectiva en tejidos blandos.
Diferentes tipos de tomografía y su influencia en la duración
El tiempo necesario para realizar una tomografía puede variar dependiendo del tipo de procedimiento y del área del cuerpo que se evalúe. A continuación, describimos algunos tipos comunes de tomografía y su impacto en la duración:
Tomografía computarizada (TC)
La tomografía computarizada es una de las más rápidas. Este procedimiento suele tardar entre 10 y 30 minutos, dependiendo de la región del cuerpo y la necesidad de usar un medio de contraste.
Tomografía por resonancia magnética (RM)
La resonancia magnética puede ser más lenta en comparación con la TC. Por lo general, este procedimiento tarda entre 30 y 90 minutos debido a la precisión de las imágenes y la necesidad de que el paciente permanezca inmóvil.
Tomografía por emisión de positrones (PET)
La PET puede tardar más tiempo debido a la preparación previa. Este tipo de tomografía puede durar entre 1 y 3 horas, ya que requiere la administración de un trazador radiactivo y un periodo de espera antes de realizar las imágenes.
¿Cuánto tiempo tarda una tomografía en promedio?
El tiempo promedio de una tomografía depende del tipo de examen, la tecnología empleada y las características del paciente. Sin embargo, el tiempo de captura de imágenes suele ser rápido. En muchos casos, no excede los 30 minutos.
Por ejemplo, una tomografía simple, como la de tórax o abdomen, puede completarse en menos de 20 minutos. Los estudios más complejos, como los que requieren imágenes en 3D o el uso de contraste, pueden extenderse un poco más.
Factores que afectan la duración del procedimiento
Preparación del paciente
Algunos exámenes requieren preparativos especiales, como el ayuno o la ingesta de líquidos contrastantes. Estos pasos previos pueden tomar entre 15 y 30 minutos adicionales.
Tipo de tecnología utilizada
La velocidad de los equipos varía según su modernidad. Las máquinas de última generación tienden a realizar los escaneos más rápido y con mayor precisión.
Complejidad del examen
Cuanto más detallado sea el estudio o más áreas se evalúen, mayor será el tiempo necesario para completar el procedimiento. Por ejemplo, un escaneo de cuerpo completo llevará más tiempo que uno enfocado en una sola región.
El proceso completo: imágenes, preparación y análisis
Aunque la captura de imágenes es rápida, el tiempo total del procedimiento puede extenderse debido a la preparación y al análisis posterior.
Preparación previa
El paciente debe seguir instrucciones específicas, como permanecer inmóvil o ingerir un medio de contraste. Esto puede añadir tiempo al proceso.
Toma de imágenes
Este es el paso más breve en la mayoría de los casos. Las máquinas modernas pueden completar un escaneo en cuestión de minutos.
Análisis de resultados
Tras la toma de imágenes, el médico radiólogo analiza los datos para elaborar un informe detallado. Dependiendo de la complejidad del caso, esto puede tardar desde unas horas hasta varios días.
Eficiencia y avances tecnológicos en la tomografía
Los avances tecnológicos han permitido que las tomografías sean más rápidas, precisas y accesibles. Hoy en día, incluso los procedimientos más complejos pueden realizarse con mayor eficiencia, reduciendo el tiempo de espera para los pacientes.
Además, estas mejoras han hecho que la tomografía sea menos invasiva y más cómoda, lo que beneficia tanto a los médicos como a los pacientes.
Conclusión
El tiempo que se tarda en realizar una tomografía depende de diversos factores, como el tipo de examen, la preparación necesaria y la tecnología empleada. Sin embargo, gracias a los avances médicos, estos procedimientos son cada vez más rápidos y eficaces.
La tomografía sigue siendo una herramienta clave en el diagnóstico médico, permitiendo obtener resultados precisos en un tiempo reducido. Su papel en la medicina moderna es insustituible, brindando a los pacientes una atención más ágil y de calidad.
-
¿Cómo interpretar los resultados de un ultrasonido mamario?
SRC:SelfWritten
El ultrasonido mamario es una herramienta esencial para evaluar la salud del tejido mamario y detectar posibles anomalías. Este procedimiento no invasivo proporciona información valiosa sobre la estructura de las mamas, ayudando a identificar cambios que podrían requerir atención médica. Entender los resultados puede ser un desafío, pero este blog te guiará paso a paso.
¿Qué información proporciona un ultrasonido mamario?
El ultrasonido mamario evalúa parámetros importantes del tejido mamario. Los principales aspectos analizados incluyen:
- Tamaño de los nódulos: Determina si una masa es pequeña, mediana o grande.
- Forma de las estructuras: Las masas pueden ser redondas, ovaladas o de forma irregular.
- Características internas: Permite identificar si una masa es sólida, líquida o mixta.
Estas características ayudan al médico a determinar si un hallazgo es benigno o requiere estudios adicionales.
Resultados normales de un ultrasonido mamario
En un ultrasonido mamario normal, el tejido mamario se observa homogéneo y sin alteraciones visibles. Los resultados típicos incluyen:
- Ausencia de masas: No se detectan nódulos sólidos ni quistes.
- Estructuras regulares: Los tejidos mamarios presentan una textura uniforme.
- Ganglios linfáticos normales: Los ganglios cercanos a las mamas tienen tamaño y forma normales.
Estos hallazgos son indicativos de un tejido mamario saludable y sin alteraciones relevantes.
¿Qué significan los resultados anormales?
Cuando los resultados son anormales, pueden incluir términos como:
- Quistes: Son sacos llenos de líquido que suelen ser benignos.
- Fibroadenomas: Tumores benignos, sólidos y móviles que no representan riesgo de cáncer.
- Nódulos sospechosos: Masas con bordes irregulares o características sólidas que requieren estudios adicionales.
El médico puede usar clasificaciones como BI-RADS para determinar el nivel de sospecha y los pasos a seguir.
¿Qué hacer si los resultados son sospechosos?
Si el ultrasonido mamario revela resultados sospechosos, el médico puede recomendar:
- Biopsia: Para analizar una muestra de tejido y confirmar si es benigno o maligno.
- Mamografía complementaria: Ofrece imágenes adicionales para una evaluación más completa.
- Seguimiento periódico: En algunos casos, se sugiere monitorear los cambios a lo largo del tiempo.
Estos pasos ayudan a obtener un diagnóstico más preciso y guían el tratamiento necesario.
Importancia de consultar a un médico especialista
Interpretar los resultados de un ultrasonido mamario requiere la experiencia de un médico especialista. El profesional analizará las imágenes junto con el historial clínico y otros estudios. Esto garantiza un diagnóstico completo y evita confusiones o interpretaciones erróneas. Nunca es recomendable interpretar los resultados por cuenta propia.
Conclusión
El ultrasonido mamario es una herramienta clave para detectar y monitorear problemas mamarios. Sin embargo, los resultados deben interpretarse en conjunto con una evaluación médica especializada. Si tienes dudas o recibiste un informe, consulta a un médico para aclararlas y tomar las decisiones adecuadas para tu salud.

-
¿Cómo se realiza un ultrasonido hepatobiliar y es doloroso?
SRC:SelfWritten
El ultrasonido hepatobiliar es una herramienta diagnóstica esencial en la medicina moderna. Este estudio permite evaluar órganos como el hígado, la vesícula biliar y las vías biliares, ayudando a detectar posibles problemas de salud. Su carácter no invasivo y su capacidad para ofrecer resultados rápidos lo convierten en uno de los procedimientos más solicitados en casos de molestias abdominales o sospechas de enfermedades hepáticas y biliares.
¿Cómo se realiza un ultrasonido hepatobiliar?
El ultrasonido hepatobiliar es un procedimiento sencillo y seguro que utiliza ondas sonoras para obtener imágenes detalladas del abdomen. Antes de comenzar, el técnico solicitará al paciente que se recueste en una camilla, generalmente en posición supina.
Un gel conductor se aplica sobre la piel en el área a examinar. Este gel ayuda a que las ondas sonoras se transmitan de manera eficaz. Con un transductor, el técnico recorre cuidadosamente el abdomen para obtener las imágenes necesarias. Durante el proceso, el paciente debe permanecer lo más inmóvil posible para garantizar la calidad del estudio.
¿Qué sucede durante el estudio?
El procedimiento incluye pasos simples y cómodos para el paciente.
- Aplicación del gel: El técnico extiende una capa delgada de gel conductor en el abdomen del paciente. Este gel es frío al contacto, pero no causa irritación.
- Uso del transductor: El técnico desplaza el transductor sobre el área del abdomen, emitiendo ondas sonoras que generan imágenes en tiempo real.
- Captura de imágenes: Durante el recorrido del transductor, el técnico puede solicitar al paciente que inhale profundamente o cambie ligeramente de posición para visualizar mejor los órganos.
En total, el estudio dura entre 15 y 30 minutos, dependiendo de la complejidad del caso.
¿Es doloroso un ultrasonido hepatobiliar?
El ultrasonido hepatobiliar es un procedimiento completamente no invasivo y generalmente indoloro. Sin embargo, en algunos casos, los pacientes pueden experimentar incomodidad leve si tienen sensibilidad abdominal o inflamación en la zona evaluada.
La presión aplicada por el transductor es mínima y ajustada según la tolerancia del paciente. Esta característica hace que el ultrasonido sea ideal incluso para personas con condiciones de salud delicadas.
Preparación previa al ultrasonido hepatobiliar
Para garantizar resultados precisos, es importante seguir las instrucciones previas al estudio. Algunas recomendaciones incluyen:
- Ayuno: Evitar consumir alimentos sólidos o líquidos al menos 6-8 horas antes del estudio. Esto reduce el aire en el tracto digestivo, mejorando la calidad de las imágenes.
- Evitar alimentos grasos: En días previos, es aconsejable no ingerir comidas grasas, ya que pueden afectar la visualización de los órganos biliares.
- Ropa cómoda: Usar prendas holgadas facilita el acceso a la zona abdominal.
Cumplir con estas indicaciones asegura que el ultrasonido sea eficiente y que las imágenes capturadas sean de alta calidad.
Importancia de la comodidad del paciente durante el procedimiento
 El confort del paciente juega un papel crucial en la realización del ultrasonido hepatobiliar. Mantener una postura relajada durante el estudio ayuda al técnico a obtener imágenes claras y detalladas.
El confort del paciente juega un papel crucial en la realización del ultrasonido hepatobiliar. Mantener una postura relajada durante el estudio ayuda al técnico a obtener imágenes claras y detalladas.El personal médico suele guiar al paciente para que respire profundamente o ajuste su posición si es necesario. Esta interacción asegura que el procedimiento sea lo más rápido y eficaz posible.
Un ambiente tranquilo y el trato amable del técnico también contribuyen a que el paciente se sienta seguro y cómodo.
Conclusión breve
El ultrasonido hepatobiliar es una herramienta fundamental para evaluar la salud hepática y biliar. Su procedimiento es seguro, no invasivo y prácticamente indoloro, ofreciendo resultados precisos en poco tiempo.
Si presentas síntomas como dolor abdominal o ictericia, consulta con tu médico sobre la posibilidad de realizar este estudio. La prevención y el diagnóstico temprano son clave para mantener tu bienestar.
-
¿Tomografía o resonancia magnética: cuál es mejor para tu salud?
SRC:SelfWritten
La tomografía y la resonancia magnética son herramientas fundamentales en el diagnóstico médico. Ambas ofrecen imágenes detalladas del cuerpo humano, pero utilizan tecnologías diferentes y tienen aplicaciones específicas. Si te preguntas cuál es mejor para tu salud, este artículo te ayudará a comprender las diferencias, ventajas y desventajas de cada técnica.¿Qué es una tomografía?
La tomografía, también conocida como tomografía axial computarizada (TAC), utiliza rayos X y tecnología computarizada para generar imágenes tridimensionales. Es ideal para analizar huesos, órganos internos y tejidos blandos con gran precisión.
Durante una tomografía, el paciente se recuesta en una mesa que se desliza dentro de un escáner circular. Este equipo emite rayos X desde diferentes ángulos, creando imágenes detalladas de las áreas examinadas. En algunos casos, se utiliza un medio de contraste para resaltar estructuras específicas.
La tomografía es rápida, indolora y ampliamente utilizada en emergencias médicas por su capacidad para proporcionar resultados inmediatos.
¿Qué es una resonancia magnética?
La resonancia magnética (RM) utiliza campos magnéticos y ondas de radio para crear imágenes detalladas del interior del cuerpo. A diferencia de la tomografía, no emplea radiación ionizante, lo que la convierte en una opción más segura en ciertos casos.
El paciente se acuesta en una mesa que se introduce en un escáner cilíndrico. El dispositivo genera un campo magnético que interactúa con los átomos del cuerpo para producir imágenes precisas. Este estudio es particularmente útil para analizar tejidos blandos, como músculos, ligamentos, cerebro y médula espinal.
Aunque la resonancia magnética puede tardar más tiempo que la tomografía, ofrece un nivel de detalle superior en muchas áreas del cuerpo.
Diferencias clave entre tomografía y resonancia magnética
Tecnología utilizada
La tomografía emplea rayos X para generar imágenes, mientras que la resonancia magnética utiliza campos magnéticos y ondas de radio. Esto hace que la RM sea una opción más adecuada para pacientes que necesitan evitar la exposición a radiación.
Velocidad del procedimiento
La tomografía suele ser más rápida, con tiempos promedio de 5 a 10 minutos. La resonancia magnética, en cambio, puede durar entre 30 y 60 minutos, dependiendo del área a estudiar.
Áreas del cuerpo analizadas
- Tomografía: Es ideal para examinar huesos, pulmones, abdomen y estructuras óseas.
- Resonancia magnética: Es más efectiva para evaluar tejidos blandos, como el cerebro, articulaciones, músculos y órganos reproductivos.
Detalle de las imágenes
La resonancia magnética ofrece un mayor nivel de detalle en tejidos blandos. Sin embargo, la tomografía es suficiente para diagnosticar fracturas, hemorragias internas y problemas pulmonares.
Costos y disponibilidad
La tomografía suele ser más económica y está más ampliamente disponible. La resonancia magnética puede ser más costosa y requerir equipos especializados.
Ventajas y desventajas de la tomografía
Ventajas
- Proceso rápido y accesible.
- Ideal para emergencias médicas.
- Proporciona imágenes claras de huesos y órganos internos.
Desventajas
- Utiliza radiación ionizante.
- Menor precisión en tejidos blandos en comparación con la resonancia magnética.
Ventajas y desventajas de la resonancia magnética
Ventajas
- No utiliza radiación, lo que la hace más segura para ciertos pacientes.
- Ofrece un alto nivel de detalle en tejidos blandos.
- Útil para diagnosticar enfermedades neurológicas y musculoesqueléticas.
Desventajas
- Tiempo de estudio más largo.
- Puede ser incómoda para personas con claustrofobia.
- Costos más elevados en comparación con la tomografía.
¿Cuál es mejor para tu salud?
La elección entre tomografía y resonancia magnética depende de varios factores, como el área del cuerpo a examinar y la condición médica a diagnosticar. A continuación, algunos ejemplos:
- Traumas o fracturas: La tomografía es la mejor opción por su rapidez y capacidad para analizar huesos.
- Problemas neurológicos: La resonancia magnética es ideal para estudiar el cerebro y la médula espinal con mayor detalle.
- Cáncer o tumores: Ambos estudios pueden ser útiles, dependiendo de la ubicación del tumor y el nivel de detalle requerido.
- Problemas abdominales: La tomografía es más común, pero la resonancia puede ser necesaria para evaluar tejidos específicos.
Siempre es el médico quien determinará qué técnica es más adecuada para cada caso.
Factores a considerar antes de elegir
Antes de someterte a un estudio, informa a tu médico sobre condiciones preexistentes, como alergias, embarazo o dispositivos médicos implantados. Estas condiciones pueden influir en la elección entre tomografía y resonancia magnética.
Si te preocupa la exposición a radiación, consulta con tu médico sobre los riesgos asociados con la tomografía. En muchos casos, los beneficios superan los riesgos, especialmente en situaciones de emergencia.
Para pacientes con claustrofobia, se pueden tomar medidas para hacer más cómoda la resonancia magnética, como el uso de sedantes suaves o escáneres abiertos.
Conclusión
La tomografía y la resonancia magnética son herramientas esenciales en el diagnóstico médico. Cada técnica tiene ventajas y desventajas que deben considerarse según las necesidades del paciente y la condición médica a evaluar.
La tomografía es ideal para emergencias y evaluaciones rápidas, mientras que la resonancia magnética ofrece un detalle superior en tejidos blandos. Consultar con tu médico es clave para tomar una decisión informada y garantizar el mejor cuidado para tu salud.

-
Subscribe
Subscribed
Already have a WordPress.com account? Log in now.
