-
Mitos y realidades sobre la mastografía
SRC:SelfWritten
La mastografía es un estudio esencial para la detección temprana del cáncer de mama. Sin embargo, existen numerosos mitos sobre la mastografía que generan dudas y, en ocasiones, desinformación. Estas falsas creencias pueden llevar a la postergación de este importante chequeo preventivo, lo que afecta negativamente a la salud de muchas mujeres. A continuación, abordamos los mitos más comunes y aclaramos las realidades con información basada en evidencia científica.
Mito 1: “La mastografía causa cáncer debido a la radiación”
 Una de las falsas creencias más extendidas es que la mastografía puede ser peligrosa porque utiliza rayos X. Aunque este examen emplea radiación, la cantidad es mínima y está cuidadosamente regulada para garantizar la seguridad de las pacientes. Según la Sociedad Americana del Cáncer, la exposición durante una mastografía equivale a la misma radiación que una persona recibe de forma natural en tres meses.
Una de las falsas creencias más extendidas es que la mastografía puede ser peligrosa porque utiliza rayos X. Aunque este examen emplea radiación, la cantidad es mínima y está cuidadosamente regulada para garantizar la seguridad de las pacientes. Según la Sociedad Americana del Cáncer, la exposición durante una mastografía equivale a la misma radiación que una persona recibe de forma natural en tres meses.La tecnología actual ha permitido desarrollar equipos avanzados que reducen aún más la dosis de radiación sin comprometer la calidad de las imágenes. Por lo tanto, los beneficios de detectar el cáncer de mama en sus etapas iniciales superan con creces cualquier riesgo asociado a la exposición a radiación.
Mito 2: “La mastografía es dolorosa”
Muchas mujeres evitan este estudio por miedo al dolor, lo que constituye otro de los mitos sobre la mastografía más comunes. Si bien es cierto que algunas pacientes experimentan incomodidad durante el procedimiento, esta sensación es momentánea y depende de factores como la sensibilidad mamaria o el momento del ciclo menstrual.
Es importante mencionar que los especialistas recomiendan programar la mastografía en los días posteriores al periodo menstrual, cuando los senos están menos sensibles. Además, los equipos modernos están diseñados para minimizar la incomodidad, utilizando compresión moderada únicamente durante unos segundos para obtener imágenes claras.
Mito 3: “No necesito una mastografía si no tengo antecedentes familiares de cáncer de mama”
Esta afirmación es incorrecta, ya que la mayoría de los casos de cáncer de mama ocurren en mujeres sin antecedentes familiares de la enfermedad. De hecho, según la Organización Mundial de la Salud, aproximadamente el 85% de los casos de cáncer de mama se presentan en mujeres que no tienen un historial familiar relevante.
La mastografía es recomendada para todas las mujeres a partir de los 40 años, independientemente de sus antecedentes familiares. En el caso de aquellas con mayor riesgo debido a factores genéticos, los especialistas pueden sugerir iniciar los chequeos antes de esta edad.
Mito 4: “Si mi mastografía es normal, no necesito repetirla”
Un resultado normal en una mastografía no significa que ya no se necesiten chequeos futuros. El cáncer de mama puede desarrollarse con el tiempo, y realizar mamografías regulares es fundamental para detectar cualquier cambio en el tejido mamario.
Las guías médicas recomiendan realizar este estudio anualmente o cada dos años, según la edad y los factores de riesgo. Este seguimiento permite identificar anomalías de forma oportuna, lo que aumenta significativamente las probabilidades de éxito en el tratamiento.
Mito 5: “La mastografía solo es necesaria si encuentro un bulto”
Esperar a sentir un bulto en el seno para realizarse una mastografía es un error que puede tener consecuencias graves. En muchos casos, el cáncer de mama en etapas tempranas no presenta síntomas palpables. La mastografía puede detectar anomalías mucho antes de que sean visibles o perceptibles al tacto.
Por esta razón, los chequeos regulares de mama son esenciales incluso cuando no se presentan síntomas evidentes. Detectar el cáncer en sus etapas iniciales mejora significativamente el pronóstico y permite opciones de tratamiento menos invasivas.
Mito 6: “Las mastografías no son efectivas para detectar el cáncer de mama”
Este mito surge de la confusión sobre las limitaciones de la mastografía. Si bien no es infalible, este estudio sigue siendo la herramienta más efectiva para la detección temprana del cáncer de mama en mujeres mayores de 40 años.
Algunos casos pueden requerir estudios complementarios, como ultrasonidos o resonancias magnéticas, especialmente en mujeres con tejido mamario denso. Sin embargo, estas pruebas adicionales no sustituyen la mastografía, sino que la complementan para obtener un diagnóstico más preciso.
Mito 7: “La mastografía no es necesaria si llevo un estilo de vida saludable”
Aunque llevar una vida saludable es fundamental para reducir el riesgo de muchas enfermedades, incluido el cáncer de mama, no garantiza una protección total. Factores como la genética, los cambios hormonales y el envejecimiento pueden aumentar el riesgo de desarrollar esta enfermedad, incluso en personas con hábitos saludables.
La mastografía no sustituye las prácticas preventivas, pero sí actúa como una herramienta esencial para detectar posibles problemas en su etapa inicial, cuando las opciones de tratamiento son más efectivas.
Mito 8: “La mastografía es solo para mujeres mayores”
Aunque la mayoría de las guías médicas recomiendan iniciar las mastografías a los 40 años, hay excepciones para mujeres más jóvenes con alto riesgo. Por ejemplo, aquellas con antecedentes familiares de cáncer de mama o portadoras de mutaciones genéticas como BRCA1 o BRCA2 pueden necesitar comenzar antes.
Es importante consultar con un especialista para determinar el momento adecuado para realizar el primer estudio y establecer un plan de seguimiento personalizado según las necesidades individuales.
Reflexión final
Los mitos sobre la mastografía pueden generar miedo, desinformación y, en algunos casos, retrasar la detección de enfermedades graves como el cáncer de mama. Es crucial que las mujeres accedan a información basada en evidencia científica para tomar decisiones informadas sobre su salud.
La mastografía es una herramienta indispensable para la detección temprana, que ha demostrado reducir la mortalidad asociada al cáncer de mama. Desmentir estas falsas creencias y promover los chequeos regulares de mama son pasos esenciales para mejorar la calidad de vida de las mujeres y fomentar una cultura de prevención. Priorizar el cuidado personal y confiar en los avances médicos puede marcar la diferencia entre la incertidumbre y la tranquilidad.
-
¿Qué es una mastografía y para qué sirve?
SRC:SelfWritten
La mastografía, también conocida como mamografía, es un procedimiento de imagen utilizado en la medicina para examinar el tejido mamario y detectar posibles anomalías, como el cáncer de mama. Es una técnica que ha demostrado ser fundamental en la prevención y detección temprana de enfermedades mamarias, particularmente en mujeres asintomáticas. Su uso regular en chequeos médicos puede ayudar a salvar vidas al identificar el cáncer en etapas tempranas, cuando es más tratable.¿Cómo se realiza una mastografía?
 La mastografía es un examen radiológico no invasivo que utiliza rayos X de baja energía para obtener imágenes detalladas del tejido mamario. El procedimiento se realiza en un centro especializado, generalmente bajo la supervisión de un técnico capacitado en radiología.
La mastografía es un examen radiológico no invasivo que utiliza rayos X de baja energía para obtener imágenes detalladas del tejido mamario. El procedimiento se realiza en un centro especializado, generalmente bajo la supervisión de un técnico capacitado en radiología.Durante la mastografía, la paciente se coloca de pie frente a la máquina de mamografía. El técnico posiciona el seno entre dos placas de compresión, las cuales lo aplanan suavemente para obtener una imagen más clara y detallada. Esta compresión puede resultar incómoda, pero es esencial para garantizar la calidad de la imagen y reducir la cantidad de radiación necesaria.
Cada seno se examina por separado, tomando al menos dos imágenes: una vista desde arriba y otra desde el costado. En algunos casos, se pueden tomar más imágenes si el médico lo considera necesario para una evaluación más precisa. El proceso completo suele durar entre 15 y 30 minutos.
Importancia de la mastografía en la detección temprana
La mastografía es una herramienta clave en la detección temprana del cáncer de mama, lo que puede marcar la diferencia en el pronóstico de la enfermedad. El cáncer de mama es una de las principales causas de muerte en mujeres a nivel mundial, y su detección temprana a través de la mamografía puede reducir significativamente la mortalidad asociada a esta patología.
Este examen permite identificar cambios en el tejido mamario que pueden no ser palpables durante un autoexamen o una exploración clínica. Anomalías como microcalcificaciones, masas o asimetrías en el tejido pueden ser indicativas de problemas que requieren una evaluación adicional, como una biopsia para determinar si son benignas o malignas.
Estudios han demostrado que las mujeres que se someten regularmente a mastografías tienen una mayor probabilidad de detectar el cáncer de mama en una etapa inicial, cuando el tumor es pequeño y las opciones de tratamiento son menos invasivas y más efectivas.
Beneficios de la mastografía en la prevención del cáncer de mama
Uno de los mayores beneficios de la mastografía es su capacidad para detectar el cáncer antes de que los síntomas aparezcan. Esta detección temprana ofrece varias ventajas:
- Tratamiento menos invasivo: En las primeras etapas, los tumores suelen ser más pequeños y no se han extendido a otras partes del cuerpo. Esto permite opciones de tratamiento menos agresivas, como la cirugía conservadora del seno en lugar de una mastectomía radical.
- Mayor tasa de supervivencia: La detección temprana aumenta considerablemente las probabilidades de supervivencia. Según la Sociedad Americana del Cáncer, la tasa de supervivencia a cinco años para el cáncer de mama en estadio 0 o 1 es cercana al 100%.
- Mejor calidad de vida: Detectar el cáncer de mama en una etapa inicial no solo mejora las tasas de supervivencia, sino que también permite a las pacientes mantener una mejor calidad de vida, con menos efectos secundarios derivados de tratamientos más agresivos.
- Reducción de la mortalidad: Numerosos estudios han confirmado que la mamografía reduce las tasas de mortalidad por cáncer de mama en mujeres mayores de 40 años, cuando se realiza con regularidad.
¿Cuándo es recomendable realizar una mastografía?
La edad en la que se recomienda comenzar a realizar mastografías puede variar dependiendo de los factores de riesgo y las guías de cada país. Sin embargo, en general, se sugiere que las mujeres comiencen a realizarse este examen a partir de los 40 años y lo repitan cada uno o dos años, dependiendo de las indicaciones del médico.
Para mujeres con antecedentes familiares de cáncer de mama o factores de riesgo elevados, como mutaciones genéticas (por ejemplo, BRCA1 o BRCA2), es posible que el médico recomiende comenzar las mamografías a una edad más temprana. Además, algunas pacientes pueden requerir estudios complementarios como la resonancia magnética (RM) en casos de tejido mamario denso o cuando los resultados de la mamografía no son concluyentes.
Mastografía de cribado vs. mastografía diagnóstica
Es importante diferenciar entre dos tipos de mastografías: la mastografía de cribado y la mastografía diagnóstica. La primera se realiza de manera rutinaria en mujeres asintomáticas como parte de los chequeos preventivos. Su objetivo principal es detectar cambios en el tejido mamario antes de que se presenten síntomas.
Por otro lado, la mastografía diagnóstica se realiza cuando una mujer presenta síntomas como un bulto en el seno, dolor, secreción del pezón o cambios en la piel del seno. También se utiliza cuando los resultados de una mamografía de cribado requieren una evaluación adicional. La mastografía diagnóstica suele ser más detallada y enfocada en una zona específica del tejido mamario.
¿Qué esperar después de una mastografía?
Los resultados de una mastografía generalmente están disponibles en pocos días. Si no se detectan anomalías, es probable que se recomiende a la paciente continuar con sus chequeos regulares. Sin embargo, si se encuentran alteraciones en las imágenes, se pueden solicitar estudios adicionales, como una ecografía mamaria o una biopsia, para obtener más información sobre la naturaleza de las anomalías.
Es importante destacar que no todas las alteraciones detectadas en una mamografía son cáncer. De hecho, muchas veces las anomalías resultan ser benignas, como quistes o fibroadenomas, que no requieren tratamiento invasivo. No obstante, siempre es fundamental seguir las indicaciones del médico para garantizar un diagnóstico preciso.
Importancia de la mastografía en los chequeos regulares
Incluir la mastografía como parte de los chequeos médicos regulares es esencial para la salud mamaria. Las mujeres deben ser conscientes de la importancia de este examen, especialmente aquellas mayores de 40 años o con factores de riesgo elevados. El cáncer de mama no siempre presenta síntomas en las primeras etapas, lo que subraya la necesidad de realizar estudios de imagen para detectar cualquier cambio antes de que sea clínicamente evidente.
En muchos casos, la detección precoz puede marcar la diferencia entre un tratamiento menos invasivo y uno más agresivo, mejorando significativamente las probabilidades de recuperación y supervivencia.
Análisis
La mastografía, al ser una herramienta de imagen fundamental en la detección temprana del cáncer de mama, juega un papel crucial en la prevención y tratamiento de esta enfermedad. Su capacidad para identificar cambios en el tejido mamario antes de que los síntomas sean evidentes permite una intervención oportuna, reduciendo la mortalidad y mejorando la calidad de vida de las pacientes. Es esencial que las mujeres incluyan este examen en sus chequeos regulares, especialmente a partir de los 40 años o si presentan factores de riesgo.
-
¿Qué hacer si tu electrocardiograma muestra resultados anormales?
SRC:SelfWritten
Recibir resultados anormales en un electrocardiograma (ECG) puede ser motivo de preocupación, ya que este examen es una herramienta fundamental en el diagnóstico cardíaco. El electrocardiograma permite registrar la actividad eléctrica del corazón y es utilizado para detectar diversas afecciones, desde arritmias hasta problemas más complejos. Cuando los resultados del electrocardiograma indican anomalías, es crucial comprender los pasos a seguir y las implicaciones de dichos resultados para asegurar una evaluación y tratamiento adecuados. Este artículo ofrece una guía sobre qué hacer si tu electrocardiograma muestra resultados anormales, abordando las posibles causas, la importancia de un diagnóstico temprano y la necesidad de un seguimiento médico adecuado.¿Qué son los resultados anormales en un electrocardiograma?
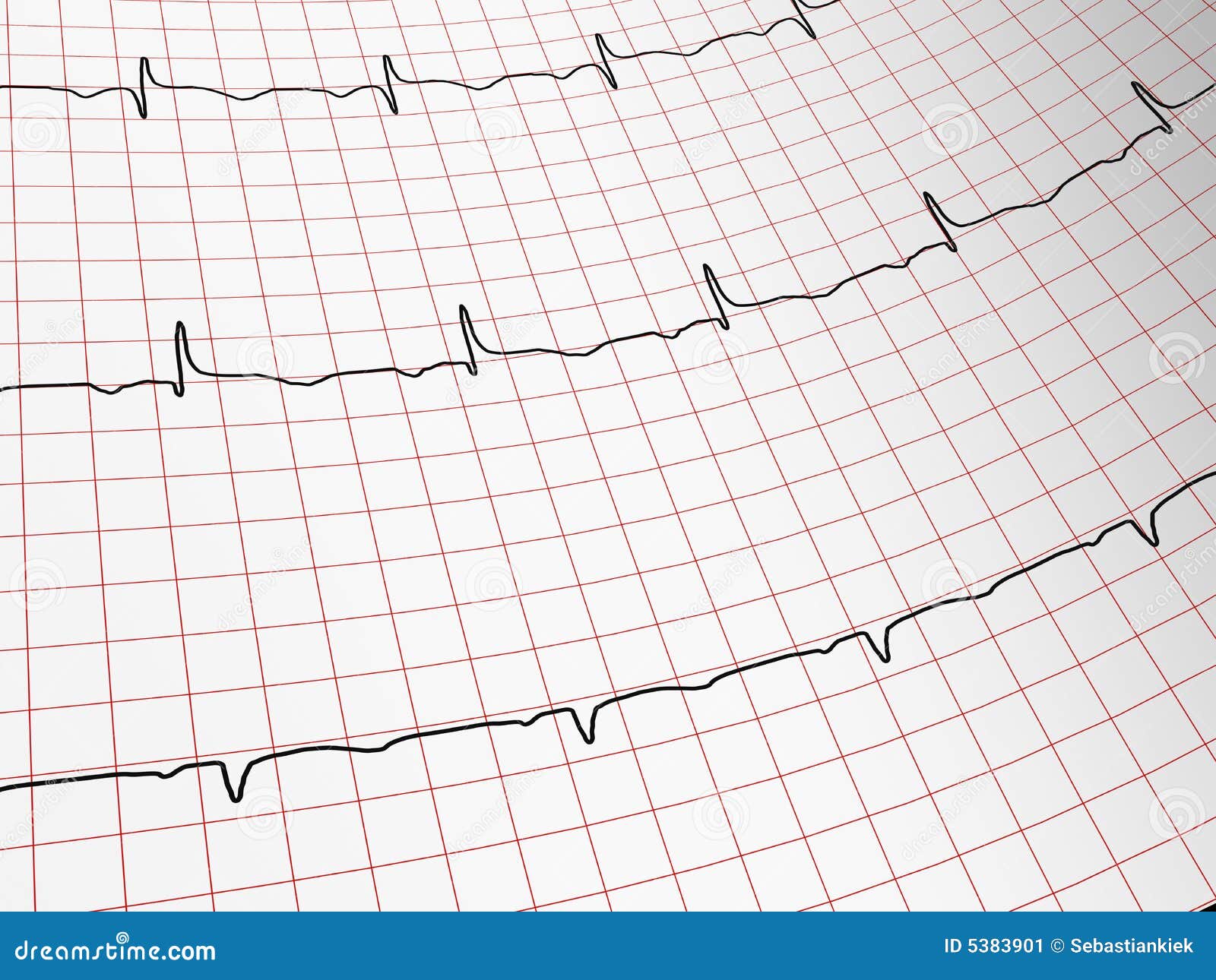 El electrocardiograma es un estudio que mide la actividad eléctrica del corazón a través de electrodos colocados en la piel. Un electrocardiograma normal muestra patrones predecibles y constantes que reflejan un ritmo cardíaco saludable. Sin embargo, los resultados anormales en un electrocardiograma pueden ser indicativos de diversas condiciones, como arritmias, problemas estructurales en el corazón, o signos de un evento cardíaco reciente como un infarto.
El electrocardiograma es un estudio que mide la actividad eléctrica del corazón a través de electrodos colocados en la piel. Un electrocardiograma normal muestra patrones predecibles y constantes que reflejan un ritmo cardíaco saludable. Sin embargo, los resultados anormales en un electrocardiograma pueden ser indicativos de diversas condiciones, como arritmias, problemas estructurales en el corazón, o signos de un evento cardíaco reciente como un infarto.Cuando un electrocardiograma muestra resultados anormales, esto puede reflejar alteraciones en el ritmo, la frecuencia o la conducción eléctrica del corazón. Las irregularidades en el ECG pueden incluir:
- Arritmias: Cambios en el ritmo cardíaco, como taquicardia (latidos rápidos) o bradicardia (latidos lentos).
- Bloqueos cardíacos: Retrasos o interrupciones en la transmisión de señales eléctricas.
- Isquemia miocárdica: Disminución del flujo sanguíneo al corazón, que podría indicar un infarto.
- Hiperpotasemia: Niveles altos de potasio que afectan el ritmo cardíaco.
¿Por qué es importante consultar a un especialista?
Ante la presencia de resultados anormales en un electrocardiograma, es fundamental consultar a un especialista en diagnóstico cardíaco, generalmente un cardiólogo. El especialista analizará el trazado del electrocardiograma para determinar la causa de las alteraciones y decidir el tratamiento adecuado. Además, el diagnóstico temprano de cualquier afección relacionada con el corazón puede prevenir complicaciones graves, como un infarto de miocardio o insuficiencia cardíaca.
El diagnóstico adecuado de los resultados anormales en el electrocardiograma permitirá al médico obtener una visión clara de la salud del corazón y elaborar un plan de tratamiento personalizado. A continuación, se detallan los pasos recomendados cuando se recibe un electrocardiograma con resultados anormales.
Pasos a seguir tras recibir resultados anormales en un electrocardiograma
1. Revisión de los resultados por un cardiólogo
El primer paso después de recibir resultados anormales es asegurarse de que los hallazgos sean evaluados por un cardiólogo. Un cardiólogo tiene la experiencia necesaria para interpretar los resultados del electrocardiograma de manera precisa y considerar otros factores, como antecedentes médicos, síntomas y pruebas complementarias. Además, este especialista podrá identificar la gravedad de la anomalía y guiar al paciente en los siguientes pasos.
El cardiólogo puede realizar un análisis exhaustivo de los resultados anormales para verificar si las alteraciones corresponden a una patología grave o si son una variación benigna dentro del rango de los parámetros normales. En algunos casos, puede ser necesario realizar estudios adicionales para confirmar el diagnóstico.
2. Realización de pruebas complementarias
En algunos casos, un electrocardiograma con resultados anormales no proporciona suficiente información para un diagnóstico definitivo. Para obtener una visión más clara de la salud cardíaca, el cardiólogo podría recomendar pruebas complementarias. Entre las pruebas adicionales más comunes se encuentran:
- Ecocardiograma: Utiliza ondas sonoras para crear imágenes del corazón, permitiendo observar su estructura y función.
- Prueba de esfuerzo: Mide el comportamiento del corazón bajo estrés, simulando condiciones de ejercicio físico.
- Monitoreo Holter: Un dispositivo portátil que registra el ritmo cardíaco durante 24-48 horas para detectar arritmias transitorias.
- Análisis de sangre: Puede ayudar a evaluar factores como los niveles de potasio, que podrían estar relacionados con los resultados anormales en el ECG.
Estas pruebas permitirán un diagnóstico más preciso y ayudarán a determinar el mejor plan de tratamiento según el caso específico.
3. Identificación de posibles causas de los resultados anormales
Es importante entender que los resultados anormales en un electrocardiograma pueden ser causados por diversos factores. Algunas de las causas más comunes incluyen:
- Enfermedades cardíacas: Como la insuficiencia cardíaca, la hipertensión o las enfermedades valvulares, que afectan la capacidad del corazón para bombear sangre de manera eficiente.
- Arritmias: Alteraciones en el ritmo cardíaco que pueden ser benignas o graves, dependiendo de su naturaleza y frecuencia.
- Alteraciones metabólicas: Trastornos como la diabetes, la hiperpotasemia o el hipotiroidismo pueden influir en la actividad eléctrica del corazón.
- Estrés o ansiedad: Los episodios de estrés intenso pueden alterar temporalmente el ritmo cardíaco y mostrar resultados anormales en el ECG.
- Uso de medicamentos: Algunos fármacos, como los betabloqueantes o los diuréticos, pueden causar cambios en la frecuencia cardíaca o en el electrocardiograma.
El cardiólogo determinará la causa exacta de los resultados anormales y establecerá un plan de tratamiento adecuado para abordarlos.
4. Seguimiento médico y tratamiento
El tratamiento y el seguimiento posterior a los resultados anormales en el electrocardiograma dependen de la causa subyacente. En muchos casos, los pacientes con arritmias leves pueden no necesitar tratamiento, pero se recomienda realizar controles regulares para asegurarse de que no se desarrollen problemas adicionales. Por otro lado, aquellos que presentan problemas cardíacos graves o arritmias peligrosas podrían requerir intervenciones más específicas, como:
- Medicamentos: Como antiarrítmicos o anticoagulantes, para regular el ritmo cardíaco y prevenir complicaciones.
- Procedimientos invasivos: En casos más graves, pueden ser necesarios procedimientos como la colocación de un marcapasos o una ablación cardíaca para corregir las arritmias.
El seguimiento médico es crucial, ya que el tratamiento adecuado puede prevenir futuros episodios y mejorar la calidad de vida del paciente.
5. Adopción de hábitos saludables
Una vez que se haya determinado la causa de los resultados anormales en el electrocardiograma, el cardiólogo proporcionará recomendaciones sobre cómo manejar la condición y reducir el riesgo de complicaciones. Adoptar un estilo de vida saludable es una de las medidas más importantes. Algunas de las recomendaciones más comunes incluyen:
- Mantener una dieta balanceada, baja en sodio y grasas saturadas.
- Realizar ejercicio físico de manera regular.
- Evitar el consumo de alcohol y tabaco.
- Controlar el estrés y practicar técnicas de relajación.
El cambio en los hábitos de vida puede ser fundamental para la mejora de la salud cardíaca y la prevención de problemas futuros.
Reflexión final
En resumen, recibir resultados anormales en un electrocardiograma requiere una evaluación médica cuidadosa y un seguimiento adecuado. Consultar a un cardiólogo es fundamental para interpretar los resultados y determinar la causa subyacente de las alteraciones. Además, realizar pruebas complementarias y adoptar un tratamiento adecuado es crucial para prevenir complicaciones graves. Por último, mantener un estilo de vida saludable puede ser clave para mejorar la salud del corazón y reducir el riesgo de futuros problemas cardíacos.
-
Electrocardiograma en niños: ¿Es diferente al de adultos?
SRC:SelfWritten
-
¿Qué pasa si hay glucosa en un examen general de orina?
SRC:SelfWritten
La presencia de glucosa en un examen de orina, conocida como glucosuria, es un hallazgo que puede indicar alteraciones metabólicas o fisiológicas relacionadas con el control de los niveles de azúcar en la sangre. En condiciones normales, los riñones filtran la glucosa de la sangre y la reabsorben casi en su totalidad. Por ello, encontrar glucosa en la orina suele ser un indicio de que el cuerpo está experimentando desequilibrios, como los asociados a la diabetes mellitus. Aunque la glucosuria no siempre es motivo de alarma, su detección recurrente debe ser investigada. Esta condición puede estar vinculada a enfermedades metabólicas, consumo excesivo de carbohidratos o incluso al uso de ciertos medicamentos.
Aunque la glucosuria no siempre es motivo de alarma, su detección recurrente debe ser investigada. Esta condición puede estar vinculada a enfermedades metabólicas, consumo excesivo de carbohidratos o incluso al uso de ciertos medicamentos.
¿Qué es la glucosuria?
La glucosuria se define como la excreción de glucosa en la orina en cantidades mayores a las normales. En un individuo sano, los niveles de glucosa en la orina suelen ser insignificantes, ya que los riñones cuentan con un mecanismo eficiente de reabsorción. Sin embargo, cuando los niveles de glucosa en sangre superan un umbral renal específico, esta capacidad de reabsorción se ve sobrepasada y la glucosa se filtra hacia la orina.
Este umbral renal varía entre individuos, pero generalmente se encuentra entre 180 y 200 mg/dL de glucosa en sangre. Cuando los niveles exceden este rango, la glucosa comienza a aparecer en la orina, lo que puede ser un signo de alteraciones metabólicas o renales.
Causas comunes de glucosa en la orina
La glucosuria puede ser el resultado de diversas condiciones, tanto fisiológicas como patológicas. Entre las causas más comunes se encuentran:
Diabetes mellitus
La diabetes mellitus es la causa principal de glucosa en el examen de orina. En este trastorno metabólico, el cuerpo no produce suficiente insulina o no puede utilizarla de manera eficiente, lo que resulta en niveles elevados de glucosa en sangre. Cuando estos niveles superan el umbral renal, la glucosa comienza a aparecer en la orina.
La detección de glucosuria en pacientes diabéticos indica que el control metabólico puede no ser adecuado. Este hallazgo suele estar acompañado de otros síntomas como aumento de la sed, micción frecuente y pérdida de peso involuntaria.
Glucosuria renal
En personas con glucosuria renal, el problema radica en los riñones, que no logran reabsorber la glucosa de manera eficiente, incluso cuando los niveles de azúcar en sangre son normales. Esta condición es menos común y puede ser hereditaria o adquirida.
Embarazo
Durante el embarazo, es relativamente común encontrar pequeñas cantidades de glucosa en la orina debido a los cambios fisiológicos en los riñones. Sin embargo, cuando las concentraciones son elevadas, puede ser un signo de diabetes gestacional, una condición que requiere un manejo cuidadoso para evitar complicaciones tanto para la madre como para el bebé.
Consumo excesivo de carbohidratos
El consumo elevado de alimentos ricos en azúcar puede llevar a un aumento temporal de los niveles de glucosa en sangre y, en algunos casos, a glucosuria. Esta situación es transitoria y no suele tener consecuencias graves si se regula la dieta.
Uso de medicamentos
Ciertos medicamentos, como los inhibidores de SGLT2 utilizados en el tratamiento de la diabetes tipo 2, están diseñados para inducir glucosuria como mecanismo para reducir los niveles de glucosa en sangre. En estos casos, la presencia de glucosa en la orina es un efecto esperado del tratamiento.
¿Cuándo es normal encontrar glucosa en la orina?
En situaciones fisiológicas específicas, como el embarazo o después de un consumo excesivo de azúcar, la presencia de glucosa en la orina puede considerarse normal y transitoria. En estos casos, la glucosuria no está relacionada con un problema metabólico subyacente y no requiere tratamiento específico.
Sin embargo, estas situaciones deben ser monitoreadas, especialmente si persisten o están acompañadas de otros síntomas como fatiga, visión borrosa o pérdida de peso.
¿Cuándo requiere atención médica?
La presencia persistente de glucosa en un examen de orina es motivo de preocupación, ya que puede indicar problemas de salud más graves. Entre los signos que requieren una evaluación médica detallada se incluyen:
- Niveles elevados de glucosa repetidos en análisis consecutivos.
- Síntomas asociados como micción excesiva, sed intensa, fatiga o infecciones recurrentes.
- Antecedentes familiares de diabetes mellitus.
- Embarazo, especialmente en el segundo y tercer trimestre.
En estos casos, el médico puede recomendar pruebas adicionales como un análisis de sangre en ayunas, una prueba de tolerancia a la glucosa o la medición de la hemoglobina glucosilada (HbA1c) para confirmar el diagnóstico y evaluar el control metabólico.
Relación entre glucosuria y el diagnóstico de diabetes
El hallazgo de glucosa en la orina es un indicador importante en el diagnóstico y manejo de la diabetes mellitus. En personas sin diagnóstico previo, la glucosuria puede ser una señal inicial de niveles elevados de azúcar en sangre que necesitan ser confirmados mediante pruebas específicas.
En pacientes diagnosticados con diabetes, la presencia de glucosuria puede indicar un control inadecuado de la glucemia, lo que podría aumentar el riesgo de complicaciones a largo plazo, como daño renal, neuropatía y enfermedades cardiovasculares.
Tratamiento y manejo de la glucosuria
El manejo de la glucosuria depende de la causa subyacente. En casos relacionados con la diabetes, es esencial implementar un plan de tratamiento que incluya:
- Control de la glucemia: Mediante la combinación de medicamentos, dieta equilibrada y ejercicio físico regular.
- Monitoreo frecuente: La medición regular de los niveles de glucosa en sangre y orina ayuda a ajustar el tratamiento.
- Educación del paciente: Proporcionar información sobre la importancia de mantener un estilo de vida saludable y reconocer los síntomas de un mal control metabólico.
En personas con glucosuria renal o situaciones fisiológicas, el tratamiento específico puede no ser necesario, pero se recomienda un seguimiento regular para evitar complicaciones.
Reflexión final
La glucosa en un examen de orina es un indicador clave de la salud metabólica y renal. Aunque en algunas circunstancias puede ser un hallazgo benigno y transitorio, su presencia persistente puede señalar alteraciones importantes, como la diabetes mellitus o problemas renales. La detección temprana y el manejo adecuado son fundamentales para prevenir complicaciones y garantizar una mejor calidad de vida.
Los análisis urinarios no solo son herramientas diagnósticas, sino también una ventana para evaluar el estado general del organismo, permitiendo intervenir de manera oportuna en condiciones que afectan significativamente la salud.
-
Tipos de Tomografías: ¿Cuáles Existen y Cuándo Se Utilizan?
SRC:SelfWritten
La tomografía es una de las herramientas más poderosas en la medicina moderna para obtener imágenes detalladas del interior del cuerpo humano. A través de diferentes tipos de tomografías, los médicos pueden obtener diagnósticos más precisos y planificar tratamientos adecuados. Cada tipo de tomografía tiene características específicas que lo hacen más adecuado para ciertos tipos de estudios o condiciones clínicas. En este artículo, exploraremos los diferentes tipos de tomografías, sus aplicaciones y cuándo es preferible usar cada uno.Tomografía Simple: La Base de los Diagnósticos por Imágenes
 La tomografía simple, también conocida como tomografía computarizada (TC), fue uno de los primeros métodos en el desarrollo de imágenes médicas avanzadas. Utiliza rayos X para obtener imágenes del interior del cuerpo humano y las procesa para crear imágenes transversales, también conocidas como cortes. Este tipo de tomografía es ampliamente utilizado por su capacidad para producir imágenes rápidas y detalladas de los órganos internos.
La tomografía simple, también conocida como tomografía computarizada (TC), fue uno de los primeros métodos en el desarrollo de imágenes médicas avanzadas. Utiliza rayos X para obtener imágenes del interior del cuerpo humano y las procesa para crear imágenes transversales, también conocidas como cortes. Este tipo de tomografía es ampliamente utilizado por su capacidad para producir imágenes rápidas y detalladas de los órganos internos.Usos Comunes de la Tomografía Simple
La tomografía simple se utiliza en una variedad de procedimientos médicos. Es particularmente eficaz en la detección de fracturas óseas, lesiones traumáticas y problemas en los órganos internos como el cerebro, los pulmones y el abdomen. Este tipo de tomografía también es útil para la evaluación de enfermedades como cánceres, infecciones y hemorragias internas.
En los pacientes con sospecha de cáncer, la tomografía simple puede ayudar a determinar el tamaño y la localización del tumor, lo que es crucial para planificar un tratamiento adecuado. En casos de trauma, la TC permite una evaluación rápida y precisa de las lesiones, especialmente en situaciones de emergencia.
Tomografía Helicoidal: Mejorando la Precisión en el Diagnóstico
La tomografía helicoidal es una evolución de la tomografía computarizada simple, diseñada para obtener imágenes más precisas y rápidas. En este tipo de tomografía, el tubo de rayos X y el detector se mueven de manera continua, lo que permite obtener cortes más delgados y detallados a lo largo de todo el cuerpo. Esto reduce el tiempo de exposición a la radiación y mejora la calidad de las imágenes obtenidas.
Usos Comunes de la Tomografía Helicoidal
Este tipo de tomografía se utiliza principalmente en estudios cardiovasculares y pulmonares, donde la precisión es fundamental. Por ejemplo, en pacientes con sospecha de enfermedades cardíacas, la tomografía helicoidal permite examinar las arterias coronarias y detectar posibles bloqueos o estrechamientos, una condición conocida como enfermedad arterial coronaria. También es utilizada para estudiar los pulmones en casos de neumonía, fibrosis pulmonar o tumores pulmonares.
Además, la tomografía helicoidal tiene la ventaja de ser más rápida, lo que la convierte en la opción preferida para pacientes en situaciones críticas, como aquellos que sufren de un infarto o una hemorragia interna.
Tomografía por Emisión de Positrones (PET): Visualizando Funciones Internas
La tomografía por emisión de positrones, o PET, es una técnica avanzada de diagnóstico que permite observar la actividad metabólica y funcional de los órganos. A diferencia de otros tipos de tomografía, el PET utiliza una sustancia radiactiva que se inyecta en el cuerpo del paciente. Esta sustancia se acumula en áreas con alta actividad metabólica, como tumores o infecciones, lo que permite identificar anomalías en los órganos o tejidos.
Usos Comunes de la Tomografía PET
El PET es especialmente útil para el diagnóstico de cáncer, ya que los tumores suelen tener una mayor actividad metabólica que los tejidos normales. Esta técnica permite detectar tumores en etapas tempranas, incluso antes de que sean visibles en una tomografía computarizada o en una radiografía. También se utiliza para evaluar enfermedades neurológicas, como el Alzheimer, y para el seguimiento de enfermedades cardíacas.
Por ejemplo, en pacientes con cáncer, un estudio PET puede mostrar si un tumor se ha diseminado a otras partes del cuerpo, lo que es crucial para determinar el tratamiento y la prognosis.
Tomografía por Resonancia Magnética (RM): Una Alternativa sin Radiación
Aunque la tomografía computarizada utiliza rayos X, la resonancia magnética (RM) es una opción sin radiación para la obtención de imágenes detalladas de los órganos internos. La RM utiliza un campo magnético y ondas de radio para generar imágenes detalladas, especialmente útiles en tejidos blandos como el cerebro, los músculos y las articulaciones.
Usos Comunes de la Tomografía por Resonancia Magnética
La RM se utiliza comúnmente para evaluar el cerebro y la médula espinal, así como para detectar trastornos musculoesqueléticos. Es particularmente útil para el diagnóstico de enfermedades neurológicas, como esclerosis múltiple, tumores cerebrales y lesiones en la médula espinal. Además, la RM es una excelente herramienta para examinar los músculos y las articulaciones, lo que la hace indispensable en casos de lesiones deportivas.
Aunque la RM es eficaz en muchos casos, no es ideal para el diagnóstico de enfermedades óseas o para la evaluación de los pulmones, ya que no proporciona imágenes tan detalladas de los huesos y tejidos duros como la tomografía computarizada.
Avances Tecnológicos Recientes en Tomografía
En los últimos años, los avances tecnológicos en tomografía han mejorado significativamente la calidad y la velocidad de los diagnósticos. Una de las innovaciones más destacadas es la tomografía computarizada de última generación, que utiliza técnicas de reconstrucción en 3D para ofrecer imágenes más detalladas y precisas. Además, los avances en software de procesamiento de imágenes han permitido crear imágenes de mayor resolución, lo que mejora la capacidad de detectar condiciones médicas sutiles.
La tomografía de alta resolución también se está utilizando para estudiar el cerebro y otros órganos con mayor precisión, lo que facilita el diagnóstico temprano de enfermedades complejas como los tumores cerebrales y las enfermedades neurodegenerativas.
Elección del Tipo de Tomografía Según el Caso Clínico
La elección del tipo de tomografía depende en gran medida del tipo de diagnóstico que se necesite. Por ejemplo, si se trata de una lesión ósea, la tomografía simple o helicoidal suele ser la mejor opción. Si el paciente tiene un tumor, un estudio PET puede ser el más adecuado para observar la actividad metabólica del tumor y determinar su extensión. En casos neurológicos, la resonancia magnética es generalmente preferida por su capacidad para proporcionar imágenes detalladas del cerebro y la médula espinal sin el uso de radiación.
Es importante que el médico elija el tipo de tomografía más adecuado según las características del paciente y la condición que se está evaluando, con el objetivo de obtener la información más precisa y completa.
Análisis Final
En resumen, la tomografía es una herramienta indispensable en la medicina moderna, con diversos tipos que se adaptan a las necesidades específicas de cada paciente y caso clínico. Desde la tomografía simple y helicoidal, que ofrecen imágenes detalladas y rápidas de los órganos internos, hasta tecnologías avanzadas como el PET y la resonancia magnética, que permiten una visualización más profunda de las funciones internas y los tejidos blandos, la tomografía juega un papel crucial en el diagnóstico y tratamiento de una amplia variedad de enfermedades. Con los avances tecnológicos constantes, estas técnicas continúan mejorando, proporcionando a los médicos herramientas cada vez más precisas para salvar vidas y mejorar la salud de los pacientes.
-
Preparación para una Colposcopia: Consejos Prácticos
SRC:SelfWritten
La colposcopia es un procedimiento médico utilizado para examinar en detalle el cuello uterino, la vagina y la vulva, con el fin de detectar posibles anomalías. Aunque se trata de un examen sencillo y ambulatorio, la preparación adecuada puede marcar la diferencia en la experiencia de la paciente. A continuación, abordamos los aspectos clave que debes considerar antes de someterte a una colposcopia, así como consejos para manejar la ansiedad y recomendaciones posteriores al examen.¿Qué es una colposcopia y por qué se realiza?
 La colposcopia se realiza generalmente cuando un Papanicolaou arroja resultados anormales o para evaluar áreas sospechosas identificadas durante un examen ginecológico. Con un colposcopio, un instrumento que actúa como una lupa potente, el médico puede observar con precisión posibles cambios en el tejido cervical o vaginal. Este procedimiento es esencial para detectar infecciones, lesiones precancerosas o cáncer en etapas tempranas.
La colposcopia se realiza generalmente cuando un Papanicolaou arroja resultados anormales o para evaluar áreas sospechosas identificadas durante un examen ginecológico. Con un colposcopio, un instrumento que actúa como una lupa potente, el médico puede observar con precisión posibles cambios en el tejido cervical o vaginal. Este procedimiento es esencial para detectar infecciones, lesiones precancerosas o cáncer en etapas tempranas.Preparación previa al procedimiento
Evitar relaciones sexuales
Uno de los puntos más importantes en la preparación para una colposcopia es evitar las relaciones sexuales al menos 24 a 48 horas antes del examen. Esto asegura que el tejido cervical esté en su estado más natural, sin alteraciones que puedan dificultar la interpretación de los resultados.
No usar duchas vaginales
El uso de duchas vaginales está contraindicado en los días previos al procedimiento. Estas prácticas pueden alterar el pH vaginal y eliminar microorganismos que son parte de la flora natural, dificultando un diagnóstico preciso.
Evitar productos intravaginales
Se recomienda no usar tampones, cremas, óvulos o cualquier tipo de producto intravaginal al menos 48 horas antes del examen. Estos productos pueden interferir con la visualización del tejido cervical y afectar los resultados.
Consejos para manejar la ansiedad
Es normal sentir cierta inquietud antes de someterse a una colposcopia, especialmente si es la primera vez. Sin embargo, existen estrategias efectivas para reducir el estrés:
Informarse adecuadamente
Comprender en qué consiste el procedimiento puede aliviar gran parte de la ansiedad. Habla con tu médico para aclarar cualquier duda y conoce los pasos que se seguirán durante la colposcopia.
Técnicas de relajación
Prácticas como la respiración profunda o la meditación pueden ser útiles antes del examen. Estas técnicas ayudan a disminuir la tensión muscular y promueven un estado de calma.
Asistencia de un acompañante
Contar con el apoyo de un amigo o familiar puede brindar seguridad emocional. Si lo prefieres, consulta con tu médico si es posible que alguien te acompañe durante el procedimiento.
El día del examen: recomendaciones finales
Ropa cómoda
Usar prendas fáciles de quitar, como faldas o pantalones holgados, puede facilitar el proceso y hacerte sentir más cómoda durante el procedimiento.
Vaciar la vejiga antes del examen
Un detalle sencillo pero importante es asegurarte de vaciar la vejiga antes de entrar a la consulta. Esto ayudará a que te sientas más relajada durante la colposcopia.
Llegar con tiempo suficiente
Planifica llegar con tiempo de sobra a tu cita. Evitar prisas o retrasos contribuirá a reducir el estrés previo al examen.
¿Qué esperar después de una colposcopia?
Molestias leves
Tras el procedimiento, es posible que experimentes ligeras molestias o un sangrado leve. Esto es completamente normal y suele desaparecer en uno o dos días.
Evitar ciertas actividades
Al igual que antes del examen, es recomendable evitar las relaciones sexuales y el uso de tampones por unos días después de la colposcopia, especialmente si se realizaron biopsias.
Cuidados básicos
Mantener una higiene íntima adecuada es fundamental para prevenir infecciones. Utiliza agua tibia y productos neutros para limpiar la zona genital.
Consultar ante síntomas inusuales
Si notas fiebre, sangrado abundante o dolor intenso después del procedimiento, comunícate de inmediato con tu médico. Estos signos podrían indicar una complicación que requiere atención.
Recomendaciones generales para el cuidado emocional
Además de cuidar tu salud física, es importante atender tu bienestar emocional. Hablar con personas de confianza, como amigas o grupos de apoyo, puede ser de gran ayuda. Recuerda que someterse a una colposcopia es una medida preventiva y proactiva en el cuidado de tu salud.
Reflexión final
La preparación adecuada para una colposcopia no solo optimiza los resultados del examen, sino que también contribuye a una experiencia más tranquila y cómoda para la paciente. Siguiendo estas recomendaciones y manteniendo una comunicación abierta con tu médico, puedes abordar este procedimiento con confianza y tranquilidad. La colposcopia es una herramienta invaluable en la detección temprana de condiciones que afectan la salud ginecológica, y estar bien informada es el primer paso hacia un cuidado integral.
-
¿Cuándo Deberías Realizarte una Biometría Hemática?
SRC:SelfWritten
La biometría hemática es un análisis de sangre esencial para evaluar el estado de salud general y detectar diversas patologías. Este examen, ampliamente utilizado en la medicina, puede revelar alteraciones en los componentes sanguíneos que podrían estar relacionadas con enfermedades subyacentes. A continuación, exploraremos en qué situaciones es necesario realizarse una biometría hemática, analizando los síntomas que la justifican, su papel en los chequeos médicos de rutina y los factores de riesgo que pueden hacerla indispensable.
Síntomas que podrían requerir una biometría hemática
Existen diversas señales clínicas que pueden indicar la necesidad de realizar este análisis. Muchas de estas manifestaciones están relacionadas con alteraciones en los niveles de glóbulos rojos, blancos o plaquetas, así como otros parámetros sanguíneos.
Cansancio o fatiga persistente
La fatiga crónica, cuando no está asociada a un esfuerzo físico o a la falta de sueño, puede ser un signo de alerta. Este síntoma puede deberse a la anemia, una condición caracterizada por una disminución en la cantidad de glóbulos rojos o hemoglobina, que reduce la capacidad de la sangre para transportar oxígeno. Una biometría hemática es fundamental para confirmar este diagnóstico y determinar su causa.
Fiebre persistente o recurrente
Las infecciones, tanto agudas como crónicas, suelen manifestarse con fiebre que no desaparece tras varios días. Este síntoma puede estar relacionado con un aumento en los niveles de glóbulos blancos, una respuesta inmunitaria natural del organismo. La biometría hemática permite evaluar la cantidad y tipo de leucocitos, lo que ayuda a identificar infecciones bacterianas, virales o incluso enfermedades inflamatorias.
Sangrados inusuales
La aparición de hematomas sin causa aparente, hemorragias nasales frecuentes o menstruaciones abundantes son indicativos de posibles trastornos en las plaquetas o en los factores de coagulación. En estos casos, el análisis proporciona información clave sobre el número de plaquetas y su capacidad funcional.
Otros síntomas
Pérdida de peso inexplicada, debilidad generalizada, palpitaciones y mareos frecuentes también pueden justificar la realización de una biometría hemática. Estos signos pueden estar relacionados con alteraciones en los glóbulos rojos, problemas metabólicos o enfermedades sistémicas.
Exámenes de rutina y chequeos generales
Realizarse una biometría hemática no solo es útil cuando se presentan síntomas específicos, sino también como parte de un chequeo médico regular. Los exámenes de rutina permiten monitorear la salud general y detectar problemas antes de que se manifiesten clínicamente.
Importancia en los chequeos anuales
Los análisis de sangre, incluidos en los chequeos anuales, son esenciales para identificar alteraciones subclínicas. Una biometría hemática puede revelar deficiencias nutricionales, como falta de hierro o vitamina B12, que no siempre generan síntomas inmediatos pero que, a largo plazo, pueden tener consecuencias graves para la salud.
Monitoreo de enfermedades crónicas
Para las personas con enfermedades crónicas como diabetes, hipertensión o enfermedades autoinmunes, este análisis es una herramienta indispensable. Permite evaluar la evolución de la enfermedad, la respuesta al tratamiento y la presencia de posibles complicaciones, como infecciones o problemas hematológicos.
Evaluación preoperatoria
Antes de una cirugía, los médicos suelen solicitar una biometría hemática para asegurar que los parámetros sanguíneos están dentro de los rangos normales. Esto es crucial para minimizar riesgos durante y después del procedimiento quirúrgico.
Factores de riesgo que justifican su realización
Existen situaciones específicas o características personales que aumentan la probabilidad de desarrollar enfermedades que pueden detectarse mediante una biometría hemática. Identificar estos factores de riesgo es clave para tomar decisiones preventivas.
Historia familiar de enfermedades hematológicas
Las personas con antecedentes familiares de enfermedades como anemia de células falciformes, talasemia o leucemia tienen un mayor riesgo de presentar alteraciones en los parámetros sanguíneos. Este análisis es fundamental para detectar posibles anomalías de manera temprana.
Estilos de vida poco saludables
El tabaquismo, el consumo excesivo de alcohol y una dieta deficiente en nutrientes esenciales pueden afectar significativamente la composición sanguínea. Por ejemplo, la deficiencia de hierro o folatos puede provocar anemia, mientras que el consumo excesivo de alcohol puede reducir el recuento de plaquetas.
Exposición a sustancias tóxicas
Trabajar en entornos donde se manipulan sustancias químicas, como solventes o metales pesados, puede tener efectos adversos sobre la médula ósea y la producción de células sanguíneas. Las personas en estas condiciones deben realizarse análisis regulares para monitorear su salud.
Embarazo
Durante el embarazo, los cambios fisiológicos pueden alterar los parámetros hematológicos, como el volumen de glóbulos rojos o la concentración de hemoglobina. Una biometría hemática es esencial para evaluar el estado de salud de la madre y prevenir complicaciones como anemia gestacional o trombocitopenia.
Envejecimiento
Con la edad, aumenta el riesgo de desarrollar enfermedades hematológicas, como anemia o leucemias. Las personas mayores deben someterse regularmente a este análisis para detectar alteraciones tempranas y mantener un control adecuado de su salud.
Reflexión sobre la importancia de la biometría hemática
La biometría hemática no solo es un análisis básico, sino una herramienta esencial para el diagnóstico, monitoreo y prevención de múltiples enfermedades. Su realización es necesaria ante la presencia de síntomas como cansancio, fiebre persistente o sangrados inusuales, y también en contextos preventivos como chequeos generales, preoperatorios y durante el embarazo. Además, factores de riesgo como antecedentes familiares, estilos de vida poco saludables y envejecimiento justifican la necesidad de este análisis con mayor frecuencia.
Mantener una vigilancia adecuada de la salud mediante análisis regulares como la biometría hemática permite tomar decisiones informadas y prevenir complicaciones, favoreciendo una mejor calidad de vida a largo plazo.

-
Importancia del Papanicolaou para la Salud de la Mujer
SRC:SelfWritten
El examen de Papanicolaou, también conocido como citología cervical o Pap, es uno de los procedimientos más importantes en la prevención del cáncer cervicouterino, una de las principales causas de muerte por cáncer en mujeres a nivel mundial. A través de la detección temprana de células anormales en el cuello uterino, el Papanicolaou ha demostrado ser crucial para salvar vidas, ofreciendo una oportunidad para tratar y controlar esta enfermedad antes de que se convierta en una amenaza fatal. Este examen ha sido fundamental en la reducción de las tasas de mortalidad por cáncer cervicouterino, gracias a su capacidad para detectar alteraciones en las células antes de que se desarrollen en un cáncer invasivo.Cómo contribuye el Papanicolaou a salvar vidas con detección temprana
El cáncer cervicouterino es una de las enfermedades más prevenibles si se detecta a tiempo, y el Papanicolaou juega un papel esencial en este proceso. Este examen permite identificar cambios anormales en las células del cuello uterino que, si no se tratan, podrían desarrollar cáncer. Sin embargo, cuando se detectan en fases tempranas, la mayoría de los casos de cáncer cervicouterino pueden ser tratados de manera efectiva.
La clave del éxito del Papanicolaou radica en su capacidad para detectar células precancerosas o anormales antes de que evolucionen a cáncer invasivo. Esto proporciona a los profesionales de la salud la oportunidad de intervenir tempranamente, mediante procedimientos como la crioterapia, la conización o la escisión electroquirúrgica, que eliminan las células anormales y previenen el desarrollo de cáncer. En países con programas de detección sistemática, las tasas de incidencia y mortalidad por cáncer cervicouterino han disminuido significativamente.
Estadísticas de prevención a nivel mundial
A nivel mundial, el cáncer cervicouterino sigue siendo una de las principales causas de muerte por cáncer en mujeres, especialmente en países con acceso limitado a servicios de salud y programas de detección. Sin embargo, los avances en la implementación del examen de Papanicolaou han tenido un impacto significativo en la prevención. Según la Organización Mundial de la Salud (OMS), en las últimas décadas, los programas de cribado poblacional han logrado reducir la mortalidad por cáncer cervicouterino en más del 70% en países con altos recursos.
En contraste, en regiones donde el acceso al Papanicolaou es limitado, como en algunas áreas rurales o en países de bajos ingresos, las tasas de mortalidad continúan siendo alarmantemente altas. A pesar de la disponibilidad de tratamientos efectivos y vacunas contra el VPH, un porcentaje importante de mujeres sigue sin realizarse el examen con la frecuencia adecuada, lo que contribuye a la persistencia de estas altas tasas de mortalidad.
Por ejemplo, en América Latina, el Papanicolaou ha demostrado ser eficaz en países como Chile y Costa Rica, donde los programas de cribado han reducido las tasas de mortalidad. En comparación, en lugares como África Subsahariana, donde el acceso a la salud es más limitado, la incidencia del cáncer cervicouterino sigue siendo significativamente alta.
Barreras comunes para la realización del Papanicolaou
A pesar de la importancia crítica del examen de Papanicolaou en la prevención del cáncer cervicouterino, existen varias barreras que dificultan su realización en muchas mujeres. Entre las principales dificultades se encuentran:
.jpg/600px-Candida%2C_Liquid-based_Pap_(3952574619).jpg) Falta de acceso a servicios de salud: En muchos países en desarrollo, las mujeres no tienen acceso a servicios de salud adecuados, lo que limita su capacidad para someterse a exámenes regulares de Papanicolaou. Además, la falta de infraestructura adecuada en zonas rurales contribuye a la escasa cobertura de estos exámenes.
Falta de acceso a servicios de salud: En muchos países en desarrollo, las mujeres no tienen acceso a servicios de salud adecuados, lo que limita su capacidad para someterse a exámenes regulares de Papanicolaou. Además, la falta de infraestructura adecuada en zonas rurales contribuye a la escasa cobertura de estos exámenes.
-
Desinformación y falta de educación: Muchas mujeres no están completamente informadas sobre la importancia del Papanicolaou y su papel en la prevención del cáncer cervicouterino. La falta de programas educativos y campañas de sensibilización puede hacer que el examen sea percibido como innecesario o poco importante.
- Miedo y estigmatización: El miedo al examen o la vergüenza relacionada con la visita al ginecólogo pueden ser obstáculos significativos. Algunas mujeres, por razones culturales o personales, prefieren evitar el procedimiento, lo que pone en riesgo su salud.
- Factores económicos: En algunos casos, el costo de los exámenes y los tratamientos asociados pueden ser prohibitivos, especialmente en países donde la salud no está completamente subsidiada. Esto crea una barrera económica que impide que muchas mujeres se realicen el examen de manera regular.
Cómo superar estas barreras
Para mejorar la tasa de detección y prevención del cáncer cervicouterino, es fundamental abordar las barreras mencionadas anteriormente. Existen varias estrategias efectivas para superar estos obstáculos y mejorar el acceso al Papanicolaou:
- Ampliar el acceso a servicios de salud: Los gobiernos y las organizaciones internacionales deben trabajar para garantizar que todas las mujeres, independientemente de su ubicación geográfica o estatus económico, tengan acceso a servicios de salud que incluyan el examen de Papanicolaou. Esto incluye la creación de unidades móviles de salud, la mejora de la infraestructura de atención primaria y el subsidio de costos para mujeres de bajos recursos.
- Educación y sensibilización: Las campañas de concientización son clave para informar a las mujeres sobre la importancia de la detección temprana y los beneficios del examen de Papanicolaou. Estas campañas deben ser accesibles, culturalmente sensibles y aprovechar los medios de comunicación, las redes sociales y las plataformas comunitarias para llegar a una audiencia amplia.
- Romper el estigma y el miedo: Es necesario fomentar un entorno en el que las mujeres se sientan cómodas y seguras al someterse a exámenes ginecológicos. Esto implica educar tanto a los profesionales de la salud como a las comunidades sobre la importancia del bienestar femenino y la necesidad de superar los tabúes asociados con la salud sexual y reproductiva.
- Reducción de costos: La implementación de políticas de subsidio o financiamiento público para exámenes de Papanicolaou puede aliviar la carga económica de las mujeres. Las organizaciones de salud también pueden asociarse con laboratorios y clínicas locales para ofrecer exámenes gratuitos o de bajo costo.
Análisis del impacto del Papanicolaou en la salud de la mujer
El examen de Papanicolaou sigue siendo uno de los procedimientos más eficaces para la detección temprana y la prevención del cáncer cervicouterino, lo que contribuye de manera significativa a la reducción de la mortalidad en mujeres. Aunque las estadísticas muestran una disminución en las tasas de cáncer cervicouterino en regiones donde se implementan programas de cribado, aún persisten desafíos importantes, especialmente en países con acceso limitado a servicios de salud y en áreas rurales.
Superar las barreras económicas, educativas y culturales es fundamental para garantizar que más mujeres puedan acceder a este examen vital. La colaboración entre gobiernos, instituciones de salud y comunidades es crucial para reducir la mortalidad por cáncer cervicouterino y promover una mayor concientización sobre la importancia de la detección temprana. Con un enfoque integral, es posible salvar vidas y mejorar la salud general de las mujeres en todo el mundo.
-
Biometría Hemática y Anemia: ¿Cómo Detectarla?
SRC:SelfWritten
La biometría hemática es una herramienta esencial en la práctica clínica para evaluar la salud general y detectar anomalías hematológicas. Este análisis resulta clave para identificar y diagnosticar diferentes tipos de anemia, una condición caracterizada por una disminución de la capacidad de la sangre para transportar oxígeno. Las anemias pueden deberse a múltiples causas y manifestarse de diversas formas, y la biometría hemática proporciona datos fundamentales para distinguir entre los distintos tipos y orientar el tratamiento.Indicadores clave en la biometría hemática
 Los parámetros más relevantes para el diagnóstico de anemia incluyen la hemoglobina, el hematocrito y el volumen corpuscular medio (VCM). Estos indicadores permiten evaluar la cantidad y calidad de los glóbulos rojos y detectar anomalías que sugieran un tipo específico de anemia.
Los parámetros más relevantes para el diagnóstico de anemia incluyen la hemoglobina, el hematocrito y el volumen corpuscular medio (VCM). Estos indicadores permiten evaluar la cantidad y calidad de los glóbulos rojos y detectar anomalías que sugieran un tipo específico de anemia.Hemoglobina y hematocrito
La hemoglobina es una proteína presente en los glóbulos rojos que transporta oxígeno a los tejidos. Los niveles normales varían según el género y la edad:
- Hombres: 13.8 a 17.2 g/dL
- Mujeres: 12.1 a 15.1 g/dL
- Niños: 11 a 16 g/dL
El hematocrito mide el porcentaje de glóbulos rojos en relación con el volumen total de sangre. Los valores normales son:
- Hombres: 40.7% a 50.3%
- Mujeres: 36.1% a 44.3%
- Niños: 35% a 45%
Una disminución en estos parámetros es indicativa de anemia y su gravedad puede clasificarse como leve, moderada o severa dependiendo de los niveles.
Volumen corpuscular medio
El VCM mide el tamaño promedio de los glóbulos rojos y es clave para diferenciar los tipos de anemia:
- Microcítica (VCM < 80 fL): Asociada con anemia ferropénica.
- Normocítica (VCM 80-100 fL): Relacionada con anemia hemolítica o por pérdida aguda de sangre.
- Macrocítica (VCM > 100 fL): Característica de anemia perniciosa o deficiencia de vitamina B12.
Diferencias entre los tipos de anemia
La biometría hemática permite distinguir entre diversos tipos de anemia mediante el análisis de los parámetros mencionados y la correlación con el cuadro clínico del paciente.
Anemia ferropénica
Es el tipo más común de anemia y ocurre por deficiencia de hierro, un mineral esencial para la producción de hemoglobina.
Características en biometría hemática:
- VCM: Bajo (microcítico).
- Hemoglobina y hematocrito: Reducidos.
- Concentración de hemoglobina corpuscular media (CHCM): Baja.
Los pacientes pueden presentar fatiga, debilidad, piel pálida y uñas frágiles. Este tipo de anemia es frecuente en mujeres en edad fértil debido a la pérdida de sangre durante la menstruación y en personas con dietas pobres en hierro.
Anemia perniciosa
Esta anemia es causada por una deficiencia de vitamina B12, esencial para la producción de glóbulos rojos saludables. Es común en personas con trastornos de absorción intestinal o dietas veganas estrictas.
Características en biometría hemática:
- VCM: Alto (macrocítico).
- Hemoglobina y hematocrito: Reducidos.
- Morfología de los glóbulos rojos: Alterada, con macrocitos y anisocitosis (variación de tamaño).
Los síntomas incluyen fatiga, debilidad, dificultad para concentrarse y, en casos avanzados, alteraciones neurológicas como parestesias y pérdida de equilibrio.
Anemia hemolítica
Este tipo de anemia se debe a la destrucción prematura de los glóbulos rojos, que puede ser causada por enfermedades autoinmunes, infecciones o defectos genéticos en los glóbulos rojos.
Características en biometría hemática:
- VCM: Normal (normocítico) o elevado.
- Hemoglobina y hematocrito: Reducidos.
- Recuento de reticulocitos: Aumentado, reflejando la respuesta compensatoria de la médula ósea.
Los pacientes suelen experimentar ictericia, orina oscura, fatiga y, en casos severos, dolor abdominal o esplenomegalia.
Tratamientos iniciales basados en los resultados
La biometría hemática no solo facilita el diagnóstico, sino que también orienta las primeras etapas del tratamiento de la anemia.
Tratamiento de anemia ferropénica
El enfoque principal es corregir la deficiencia de hierro y abordar su causa subyacente:
- Suplementos de hierro oral: Se recomiendan sales ferrosas, como el sulfato ferroso, administradas durante varios meses.
- Modificaciones en la dieta: Aumentar el consumo de alimentos ricos en hierro, como carne roja, legumbres y vegetales de hoja verde.
- Tratamiento de la causa primaria: Identificar y tratar fuentes de sangrado, como úlceras gástricas o menstruaciones abundantes.
Tratamiento de anemia perniciosa
El tratamiento se centra en restaurar los niveles de vitamina B12:
- Inyecciones de vitamina B12: Inicialmente en dosis frecuentes, seguidas de un esquema de mantenimiento.
- Suplementos orales: En casos leves o como medida preventiva en personas con riesgo.
Es fundamental monitorear los niveles de vitamina B12 y los síntomas neurológicos para garantizar una recuperación completa.
Tratamiento de anemia hemolítica
El manejo depende de la causa específica de la hemólisis:
- Corticoides o inmunosupresores: Indicados en anemias hemolíticas autoinmunes para reducir la destrucción de glóbulos rojos.
- Esplenectomía: En casos severos o refractarios, puede ser necesaria la extracción del bazo.
- Transfusiones sanguíneas: En episodios agudos para estabilizar al paciente.
Además, se recomienda un seguimiento regular para evitar complicaciones como insuficiencia renal o crisis hemolíticas severas.
Análisis final
La biometría hemática es una herramienta esencial para el diagnóstico y manejo de las anemias, ofreciendo una visión detallada de los parámetros sanguíneos clave. Este análisis permite diferenciar entre los tipos más comunes de anemia, como la ferropénica, perniciosa y hemolítica, y orientar el tratamiento adecuado para cada caso. Además, ayuda a monitorear la eficacia de las intervenciones y prevenir complicaciones asociadas. Realizar un seguimiento regular y abordar las causas subyacentes de la anemia son pasos fundamentales para mejorar la calidad de vida de los pacientes y garantizar su bienestar a largo plazo.
-
Subscribe
Subscribed
Already have a WordPress.com account? Log in now.
