-
¿Qué es la Elastografía Hepática? Complementando el Ultrasonido Hepatobiliar
El diagnóstico y seguimiento de enfermedades hepáticas son cruciales para la salud del paciente. El ultrasonido hepatobiliar es una herramienta fundamental en esta área, pero ¿qué sucede cuando se necesita información más detallada sobre la salud del hígado? Aquí es donde entra en juego la elastografía hepática, una técnica complementaria que proporciona una visión más profunda de la salud hepática. En este artículo, exploraremos en qué consiste la elastografía hepática y cómo puede ser una adición valiosa al ultrasonido hepatobiliar.
 ¿Qué es la Elastografía Hepática?
¿Qué es la Elastografía Hepática?La elastografía hepática es una técnica de imagenología médica que se utiliza para medir la elasticidad del tejido hepático. A través de esta técnica, se obtiene información sobre la rigidez del hígado, lo que es esencial para la detección temprana y el seguimiento de enfermedades hepáticas, como la fibrosis y la cirrosis.
¿Cómo Funciona la Elastografía Hepática?
La elastografía hepática utiliza una sonda de ultrasonido especial que aplica una ligera presión sobre el área hepática a estudiar. La sonda emite ondas de ultrasonido que viajan a través del tejido hepático. La velocidad a la que estas ondas se propagan a través del hígado está directamente relacionada con su rigidez. Un hígado sano tiende a ser más elástico, mientras que un hígado afectado por enfermedades hepáticas tiende a ser más rígido.
La elastografía hepática proporciona un valor numérico conocido como “puntuación de rigidez” que se interpreta para evaluar la salud del hígado. Esta puntuación puede ayudar a los médicos a determinar la gravedad de la enfermedad hepática y guiar las decisiones de tratamiento.
Complementando el Ultrasonido Hepatobiliar
El ultrasonido hepatobiliar es una herramienta invaluable para evaluar la estructura y la morfología del hígado y la vesícula biliar. Sin embargo, no proporciona información detallada sobre la rigidez del tejido hepático. Aquí es donde la elastografía hepática entra en juego como un complemento valioso.
Cuando se combina el ultrasonido hepatobiliar con la elastografía hepática, se obtiene una imagen más completa de la salud hepática. Mientras que el ultrasonido puede revelar problemas visibles como masas o lesiones, la elastografía se centra en la evaluación de la rigidez del hígado, lo que puede ser esencial para detectar enfermedades hepáticas en sus etapas iniciales, cuando los cambios estructurales aún no son evidentes.
¿Cuándo se Recomienda la Elastografía Hepática?
La elastografía hepática se recomienda en varias situaciones clínicas, incluyendo:
Evaluación de Fibrosis Hepática: Es especialmente útil para evaluar la fibrosis hepática, que es una acumulación anormal de tejido cicatricial en el hígado. La rigidez hepática aumenta con la progresión de la fibrosis, por lo que la elastografía puede detectar y cuantificar esta afección.
Evaluación de Cirrosis Hepática: En pacientes con cirrosis hepática, la elastografía hepática puede proporcionar información sobre la gravedad de la enfermedad y ayudar en la planificación del tratamiento.
Seguimiento de Tratamientos: La elastografía hepática también se utiliza para evaluar la respuesta al tratamiento en pacientes con enfermedades hepáticas crónicas.
Incentivo a Cuidar la Salud
La salud hepática es fundamental para el bienestar general, y las enfermedades hepáticas pueden ser graves si no se detectan y tratan a tiempo. Si tienes factores de riesgo para enfermedades hepáticas, como consumo excesivo de alcohol, hepatitis viral o antecedentes familiares de enfermedades hepáticas, es importante someterte a evaluaciones regulares que incluyan tanto el ultrasonido hepatobiliar como la elastografía hepática.
Invertir en tu salud es una inversión en tu calidad de vida. Si tienes preocupaciones sobre tu salud hepática o si tu médico te ha recomendado estas pruebas, no dudes en seguir sus consejos. La detección temprana de problemas hepáticos puede marcar la diferencia en la eficacia del tratamiento y en la prevención de complicaciones graves. Cuídate y considera realizarte una prueba de laboratorio para evaluar tu salud hepática. Tu salud es un activo invaluable.
-
Resonancia Magnética en el Tratamiento de Enfermedades Neurológicas: ¿Qué Detecta?
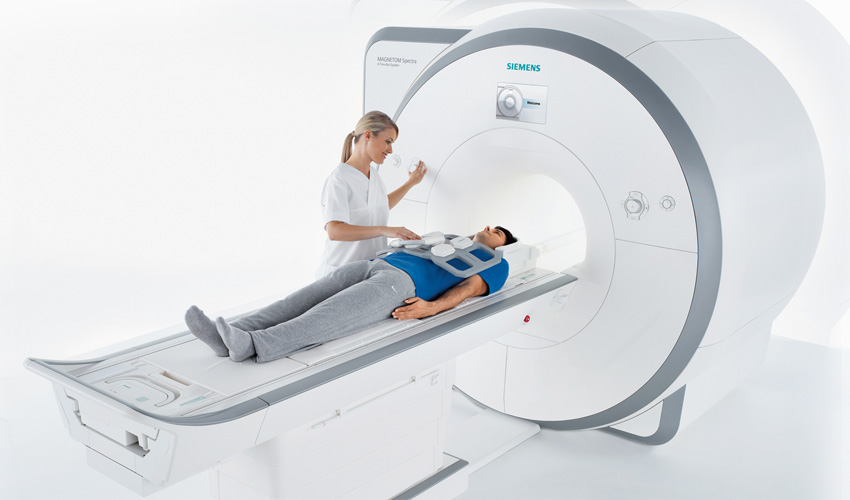 La resonancia magnética, conocida como RM, resonancia magnética lumbar es una herramienta de diagnóstico médico fundamental en el abordaje de enfermedades neurológicas. Esta tecnología avanzada utiliza campos magnéticos y ondas de radio para obtener imágenes detalladas del cerebro y el sistema nervioso central. La capacidad de la resonancia magnética para detectar una amplia gama de afecciones neurológicas la convierte en una herramienta invaluable para los profesionales de la salud. En este artículo, exploraremos qué puede detectar la resonancia magnética en el contexto del tratamiento de enfermedades neurológicas.
La resonancia magnética, conocida como RM, resonancia magnética lumbar es una herramienta de diagnóstico médico fundamental en el abordaje de enfermedades neurológicas. Esta tecnología avanzada utiliza campos magnéticos y ondas de radio para obtener imágenes detalladas del cerebro y el sistema nervioso central. La capacidad de la resonancia magnética para detectar una amplia gama de afecciones neurológicas la convierte en una herramienta invaluable para los profesionales de la salud. En este artículo, exploraremos qué puede detectar la resonancia magnética en el contexto del tratamiento de enfermedades neurológicas.Detección de Tumores Cerebrales
Una de las aplicaciones más cruciales de la resonancia magnética en el campo neurológico es la detección temprana de tumores cerebrales. Esta tecnología es capaz de identificar tanto tumores benignos como malignos, proporcionando información vital para la planificación del tratamiento. La RM puede mostrar la ubicación, el tamaño y la naturaleza del tumor, lo que ayuda a los médicos a determinar la estrategia más adecuada, ya sea cirugía, radioterapia o quimioterapia.
Visualización de Accidentes Cerebrovasculares
Otra área donde la resonancia magnética demuestra ser esencial es en la visualización de accidentes cerebrovasculares. Puede identificar áreas del cerebro afectadas por la falta de flujo sanguíneo, lo que es crucial para determinar el alcance del daño cerebral. Además, la RM puede diferenciar entre un accidente cerebrovascular isquémico y uno hemorrágico, lo que influye en las opciones de tratamiento.
Diagnóstico de Esclerosis Múltiple
La resonancia magnética también juega un papel vital en el diagnóstico y seguimiento de enfermedades neurológicas crónicas, como la esclerosis múltiple (EM). Puede detectar las lesiones cerebrales y medulares características de la EM, lo que permite a los médicos evaluar la progresión de la enfermedad y ajustar el tratamiento en consecuencia.
Evaluación de Lesiones Traumáticas
Cuando se trata de lesiones traumáticas en la cabeza, la resonancia magnética es una herramienta valiosa. Puede identificar daños en el tejido cerebral, hematomas y contusiones que pueden no ser evidentes en una radiografía convencional. Esto es especialmente importante en casos de traumatismo craneoencefálico, donde una evaluación precisa es esencial para determinar la gravedad de la lesión y guiar el tratamiento.
Mapeo de la Actividad Epiléptica
Para pacientes con epilepsia, la resonancia magnética funcional (fMRI) puede ser utilizada para mapear la actividad cerebral durante las convulsiones. Esta técnica ayuda a los médicos a identificar las regiones del cerebro responsables de las crisis epilépticas, lo que puede ser crucial para decidir si la cirugía es una opción viable.
Identificación de Anomalías Congénitas
La RM también es esencial en el diagnóstico de anomalías neurológicas congénitas, como malformaciones arteriovenosas o problemas en el desarrollo del cerebro. Detectar estas condiciones desde temprano es fundamental para iniciar el tratamiento adecuado y garantizar la mejor calidad de vida posible para el paciente.
En resumen, la resonancia magnética desempeña un papel fundamental en el diagnóstico y tratamiento de enfermedades neurológicas. Su capacidad para detectar tumores cerebrales, accidentes cerebrovasculares, esclerosis múltiple, lesiones traumáticas y muchas otras afecciones lo convierte en una herramienta esencial para los profesionales de la salud. La RM no solo permite una detección temprana y precisa, sino que también guía la planificación del tratamiento, mejorando significativamente el pronóstico de los pacientes con enfermedades neurológicas.
-
Preparativos esenciales antes de realizarte una química sanguínea
La química sanguínea es una herramienta diagnóstica fundamental en la medicina moderna. Este análisis permite a los médicos evaluar la salud de un paciente, detectar posibles problemas médicos y monitorear el progreso de enfermedades crónicas. Sin embargo, para obtener resultados precisos y significativos, es esencial realizar una preparación adecuada antes de someterse a una química sanguínea. En este artículo, exploraremos los preparativos esenciales que debes tener en cuenta antes de realizarte este importante análisis.
El por qué de la preparación
La química sanguínea, también conocida como análisis de sangre, evalúa una amplia gama de parámetros en tu sangre, como los niveles de glucosa, colesterol, electrolitos y muchas otras sustancias. Estos resultados pueden proporcionar información valiosa sobre tu estado de salud y ayudar a tu médico a tomar decisiones informadas sobre tu tratamiento. Sin embargo, varios factores, como la comida y la actividad física reciente, pueden influir en los resultados de la química sanguínea. Por lo tanto, la preparación adecuada es esencial para garantizar que los resultados sean precisos y útiles.
Preparativos antes del análisis
Ayuno: En muchos casos, se requiere un ayuno de al menos 8 horas antes de la prueba. Esto significa que no debes comer ni beber nada más que agua durante ese tiempo. El ayuno es crucial para obtener mediciones precisas de glucosa y triglicéridos, entre otros parámetros.
Medicamentos: Informa a tu médico sobre cualquier medicamento que estés tomando, ya que algunos fármacos pueden afectar los resultados de la química sanguínea. Es posible que debas suspender temporalmente ciertos medicamentos antes del análisis.
Hidratación: Beber agua es generalmente permitido antes del análisis, y puede ser especialmente útil si necesitas que te extraigan sangre varias veces. Mantenerse hidratado facilita la extracción de sangre y la obtención de resultados precisos.
Actividad física: Evita el ejercicio vigoroso antes del análisis, ya que puede afectar los niveles de algunas sustancias en la sangre. Descansar adecuadamente antes del análisis es importante.
Evita el alcohol: El alcohol puede influir en los resultados de la química sanguínea, por lo que se recomienda evitar su consumo durante al menos 24 horas antes de la prueba.
Descanso adecuado: Intenta descansar bien la noche anterior al análisis. La fatiga puede influir en algunos parámetros de la sangre, por lo que es importante estar lo más descansado posible.
La importancia de seguir las indicaciones
Los preparativos antes de una química sanguínea pueden variar según el tipo de análisis que se vaya a realizar y las indicaciones específicas de tu médico. Es crucial seguir estas indicaciones al pie de la letra para obtener resultados precisos y evitar la necesidad de repetir el análisis.
Un paso hacia el diagnóstico preciso
 En resumen, la química sanguínea es una herramienta invaluable en la atención médica moderna. Los resultados de este análisis pueden proporcionar información crucial para el diagnóstico y el tratamiento de diversas condiciones médicas. Sin embargo, para que estos resultados sean precisos y significativos, es esencial realizar los preparativos adecuados, que incluyen el ayuno, la suspensión de medicamentos cuando sea necesario y la atención a otros factores relevantes. Al seguir estas pautas, estarás dando un paso importante hacia un diagnóstico preciso y una atención médica efectiva. Recuerda siempre consultar a tu médico para obtener orientación específica sobre cómo prepararte para tu próxima química sanguínea. Tu salud merece la máxima precisión y atención.
En resumen, la química sanguínea es una herramienta invaluable en la atención médica moderna. Los resultados de este análisis pueden proporcionar información crucial para el diagnóstico y el tratamiento de diversas condiciones médicas. Sin embargo, para que estos resultados sean precisos y significativos, es esencial realizar los preparativos adecuados, que incluyen el ayuno, la suspensión de medicamentos cuando sea necesario y la atención a otros factores relevantes. Al seguir estas pautas, estarás dando un paso importante hacia un diagnóstico preciso y una atención médica efectiva. Recuerda siempre consultar a tu médico para obtener orientación específica sobre cómo prepararte para tu próxima química sanguínea. Tu salud merece la máxima precisión y atención. -
La evolución de las Pruebas COVID: Desde los primeros días hasta ahora
La pandemia de COVID-19, que comenzó a fines de 2019, ha sido un desafío global sin precedentes. A medida que el virus se propagaba rápidamente por todo el mundo, se hizo evidente la necesidad de desarrollar pruebas efectivas para detectar el SARS-CoV-2, el virus responsable de la enfermedad. En este artículo, exploraremos la evolución de las pruebas COVID desde sus primeros días hasta la actualidad, analizando cómo han avanzado y mejorado con el tiempo.
En los primeros días de la pandemia, las pruebas para detectar el COVID-19 eran limitadas y se basaban principalmente en pruebas de reacción en cadena de la polimerasa (PCR). Estas pruebas eran altamente sensibles pero requerían un tiempo significativo para obtener resultados, a menudo varios días. Además, la demanda de pruebas superó rápidamente la capacidad de los laboratorios, lo que resultó en retrasos en los diagnósticos.
La Necesidad de Pruebas Rápidas
La creciente necesidad de pruebas más rápidas y accesibles llevó al desarrollo de pruebas de antígenos. Estas pruebas eran más rápidas que las PCR y podían proporcionar resultados en cuestión de minutos. Sin embargo, eran menos sensibles y tenían una mayor tasa de falsos negativos en comparación con las pruebas PCR. A pesar de sus limitaciones, las pruebas de antígenos se convirtieron en una herramienta valiosa para el cribado rápido y la detección de casos en entornos de alto riesgo.
Pruebas de Anticuerpos
Otra evolución en las pruebas COVID fue el desarrollo de pruebas de anticuerpos. Estas pruebas no detectaban el virus en sí, sino la respuesta inmunológica del cuerpo al virus. Se utilizaron para identificar si una persona había estado previamente expuesta al virus y había desarrollado anticuerpos. Aunque útiles para comprender la propagación del virus en la población, estas pruebas no eran adecuadas para el diagnóstico temprano de la infección.
Avances en las Pruebas Moleculares
A medida que avanzaba la investigación y se acumulaba experiencia en la detección del SARS-CoV-2, se produjeron mejoras significativas en las pruebas moleculares. Se desarrollaron pruebas de PCR más rápidas y eficientes, lo que permitió reducir los tiempos de espera para los resultados. Además, se introdujeron pruebas de PCR en tiempo real que proporcionaban resultados en horas en lugar de días.
Pruebas Salivales y de Hisopo Nasal
Uno de los avances más notables en las pruebas COVID fue la introducción de pruebas salivales. Estas pruebas permitían a las personas proporcionar una muestra de saliva en lugar de un hisopo nasal profundo, lo que hacía que la prueba fuera más cómoda y menos invasiva. Además, las pruebas salivales demostraron ser igual de efectivas en la detección del virus.
Pruebas en el Hogar
Con el tiempo, se autorizaron pruebas de autodiagnóstico para su uso en el hogar. Estas pruebas permitían a las personas realizar pruebas por sí mismas y obtener resultados en minutos. Si bien estas pruebas eran convenientes, su precisión dependía en gran medida de la técnica de muestreo y seguimiento de las instrucciones.
El Futuro de las Pruebas COVID
A medida que la pandemia avanzaba, la investigación y el desarrollo de nuevas tecnologías continuaban. Se exploraban enfoques basados en la detección de biomarcadores y la inteligencia artificial para mejorar aún más la precisión y rapidez de las pruebas. La adaptabilidad de las pruebas COVID para detectar variantes emergentes del virus también se convirtió en un área de enfoque crítico.
En resumen, las pruebas COVID han experimentado una evolución significativa desde los primeros días de la pandemia. Desde las pruebas PCR iniciales hasta las pruebas de autodiagnóstico en el hogar, la ciencia y la tecnología han avanzado para proporcionar una variedad de opciones de detección. A medida que la pandemia sigue su curso, es probable que veamos más innovaciones en las pruebas COVID para satisfacer las demandas cambiantes de la situación epidemiológica mundial. La detección temprana y precisa sigue siendo esencial en la lucha contra esta enfermedad.
-
Prueba de VIH: Entendiendo la Ventana Inmunológica y su Importancia
 La prueba de VIH es una herramienta esencial en la detección temprana del virus de inmunodeficiencia humana (VIH) y en la prevención de su propagación. Sin embargo, para comprender plenamente los resultados de una prueba de VIH, es fundamental conocer el concepto de “ventana inmunológica” y su importancia en la interpretación de los resultados. En este artículo, abordaremos la ventana inmunológica en las pruebas de VIH y su relevancia en el contexto clínico.
La prueba de VIH es una herramienta esencial en la detección temprana del virus de inmunodeficiencia humana (VIH) y en la prevención de su propagación. Sin embargo, para comprender plenamente los resultados de una prueba de VIH, es fundamental conocer el concepto de “ventana inmunológica” y su importancia en la interpretación de los resultados. En este artículo, abordaremos la ventana inmunológica en las pruebas de VIH y su relevancia en el contexto clínico. Periodo de ventana en pruebas de VIH
Periodo de ventana en pruebas de VIHEl periodo de ventana en las pruebas de VIH es un aspecto fundamental a entender.
La ventana inmunológica se refiere al período de tiempo que transcurre desde la posible exposición al VIH hasta el momento en que la prueba puede detectar de manera confiable la presencia del virus en la sangre. Durante esta fase, el organismo está en proceso de desarrollar anticuerpos contra el VIH, lo que significa que la prueba puede dar resultados falsamente negativos si se realiza demasiado pronto después de la exposición.
Ventana inmunológica en pruebas de VIH
La ventana inmunológica es el tiempo que el cuerpo necesita para producir anticuerpos detectables.
La duración de la ventana inmunológica varía de persona a persona, pero en promedio, puede extenderse desde unas pocas semanas hasta varios meses después de la exposición. Esto significa que, incluso si una persona está infectada con VIH, una prueba realizada durante la ventana inmunológica podría arrojar un resultado negativo, lo que podría llevar a una falsa sensación de seguridad.
Importancia de la ventana inmunológica en las pruebas de VIH
Comprender la ventana inmunológica es esencial para interpretar correctamente los resultados de las pruebas de VIH.
La importancia de la ventana inmunológica radica en la necesidad de realizar pruebas en el momento adecuado para obtener resultados precisos. Si una persona se somete a una prueba de VIH demasiado pronto después de la exposición al virus y obtiene un resultado negativo, podría estar infectada y, sin saberlo, transmitir el VIH a otras personas. Por lo tanto, es crucial que las personas que se consideran en riesgo se hagan la prueba en el momento adecuado y, si es necesario, repitan la prueba en una fecha posterior para confirmar los resultados.
Tipos de pruebas de VIH y su ventana inmunológica
Existen diferentes tipos de pruebas de VIH, cada una con su propia ventana inmunológica.
Es importante destacar que no todas las pruebas de VIH tienen la misma ventana inmunológica. Algunas pruebas, como las de anticuerpos, pueden requerir más tiempo para detectar el virus que otras, como las de carga viral. Por lo tanto, la elección del tipo de prueba y el momento en que se realiza son decisiones críticas que deben tomar los profesionales de la salud en función de la situación clínica y el historial de exposición del paciente.
Pruebas de VIH y prevención
El conocimiento sobre la ventana inmunológica es fundamental para prevenir la transmisión del VIH.
En resumen, entender la ventana inmunológica en las pruebas de VIH es esencial para la interpretación precisa de los resultados y para prevenir la propagación del VIH. Las personas que se consideran en riesgo deben consultar a un profesional de la salud para determinar el tipo de prueba más adecuado y el momento adecuado para realizarla. La detección temprana del VIH y el acceso oportuno al tratamiento son fundamentales para la salud individual y la salud pública en general. Por lo tanto, la información sobre la ventana inmunológica es un conocimiento crucial en la lucha contra el VIH.
-
¿Qué Detecta un Perfil Tiroideo?
El perfil tiroideo es una herramienta esencial en el arsenal médico para evaluar la función de la glándula tiroides. La tiroides, una pequeña glándula en forma de mariposa ubicada en la parte frontal del cuello, desempeña un papel crítico en la regulación del metabolismo y el equilibrio hormonal del cuerpo. Un perfil tiroideo, a menudo solicitado por médicos cuando se sospecha un trastorno tiroideo, proporciona información valiosa sobre la salud de esta glándula y su impacto en el organismo.
¿Por qué es Importante el Perfil Tiroideo?
La tiroides produce dos hormonas clave: la triyodotironina (T3) y la tiroxina (T4), que son esenciales para el metabolismo y el funcionamiento normal de varios sistemas corporales. Un desequilibrio en la producción de estas hormonas puede tener efectos significativos en la salud, lo que hace que el perfil tiroideo sea una herramienta de diagnóstico crucial.
Variaciones en el Perfil Tiroideo
El perfil tiroideo consta de varios componentes, cada uno diseñado para evaluar diferentes aspectos de la función tiroidea. Estos componentes incluyen:
TSH (Hormona Estimulante de la Tiroides): La TSH es producida por la glándula pituitaria y regula la producción de T3 y T4 en la tiroides. Un nivel elevado de TSH puede indicar hipotiroidismo, mientras que un nivel bajo puede sugerir hipertiroidismo.
T3 y T4: Estas hormonas son las principales producidas por la tiroides. Un perfil tiroideo mide los niveles de T3 y T4 en la sangre para evaluar si la tiroides está produciendo cantidades adecuadas de estas hormonas. Desviaciones de los rangos normales pueden indicar disfunción tiroidea.
Anticuerpos Antitiroideos: La presencia de anticuerpos antitiroideos, como los anticuerpos antitiroglobulina y antitiroperoxidasa, puede ser un indicador de enfermedades autoinmunes de la tiroides, como la enfermedad de Hashimoto o la enfermedad de Graves.
Ultrasonido de la Tiroides: En algunos casos, se puede realizar un ultrasonido de la tiroides para evaluar su tamaño, estructura y posibles nódulos o quistes.
Pruebas de Captación de Yodo Radioactivo: Estas pruebas se utilizan en casos específicos para evaluar la captación de yodo radioactivo por parte de la tiroides, lo que puede ayudar en el diagnóstico de trastornos tiroideos como el bocio multinodular.
La Interpretación de los Resultados del Perfil Tiroideo
Interpretar los resultados de un perfil tiroideo requiere un enfoque clínico y experiencia médica. Los valores normales pueden variar según el laboratorio y el método utilizado para las pruebas. Un médico considerará estos factores y evaluará los resultados en el contexto de la historia clínica del paciente para llegar a un diagnóstico preciso.
 ¿Qué Detecta un Perfil Tiroideo?
¿Qué Detecta un Perfil Tiroideo?En resumen, un perfil tiroideo detecta una serie de parámetros que son fundamentales para evaluar la función de la glándula tiroides. Estas pruebas permiten detectar trastornos tiroideos como el hipotiroidismo, el hipertiroidismo, las enfermedades autoinmunes de la tiroides y otras afecciones relacionadas. Un diagnóstico temprano y preciso es esencial para garantizar un tratamiento adecuado y evitar complicaciones a largo plazo. Si un médico sospecha un problema tiroideo, un perfil tiroideo es una herramienta esencial para obtener una visión completa de la salud de la tiroides y tomar decisiones informadas sobre el tratamiento.
-
Errores comunes en la interpretación de la mastografía y cómo evitarlos
La mastografía es una herramienta esencial en la detección temprana del cáncer de mama, pero su interpretación puede ser un proceso delicado y propenso a errores si no se lleva a cabo adecuadamente. En este artículo, abordaremos los errores comunes en la interpretación de la mastografía y proporcionaremos consejos sobre cómo evitarlos para garantizar una evaluación precisa de la salud mamaria de las pacientes.
 1. Falta de Experiencia del Radiólogo
1. Falta de Experiencia del RadiólogoUno de los errores más críticos en la interpretación de la mastografía es la falta de experiencia del radiólogo. La interpretación de las imágenes mamográficas requiere habilidades específicas y experiencia en la identificación de anomalías. Para evitar este error, es fundamental que las mastografías sean interpretadas por radiólogos especializados en imágenes mamarias.
2. Dificultades en la Identificación de Anomalías en Senos Densos
Las mujeres con senos densos pueden presentar un desafío adicional en la interpretación de las mastografías, ya que los tejidos glandulares densos pueden ocultar lesiones. Para evitar errores en estos casos, los radiólogos deben estar capacitados en la evaluación de senos densos y, en algunos casos, puede ser necesario realizar pruebas de imagen adicionales, como la resonancia magnética mamaria.
3. Artefactos en las Imágenes
Las imágenes de mastografía pueden verse afectadas por artefactos, que son distorsiones o alteraciones en la imagen que pueden dificultar la interpretación. Estos artefactos pueden ser causados por una mala técnica de compresión, problemas en el equipo o incluso por la ropa de la paciente. Para minimizar este error, es esencial utilizar equipos de alta calidad y garantizar que los técnicos estén capacitados en la técnica de compresión adecuada.
4. No Considerar el Historial Clínico de la Paciente
Cada paciente es única y puede tener antecedentes médicos o factores de riesgo que deben ser considerados al interpretar una mastografía. No tener en cuenta el historial clínico de la paciente puede llevar a errores en la interpretación. Es importante que el radiólogo tenga acceso a toda la información relevante sobre la paciente, incluidos antecedentes familiares de cáncer de mama u otros factores de riesgo.
5. No Realizar Comparaciones con Imágenes Anteriores
Para evaluar adecuadamente los cambios en el tejido mamario, es esencial comparar las imágenes actuales con las anteriores. No hacerlo puede llevar a la falta de detección de anomalías o a la identificación incorrecta de las mismas. Los radiólogos deben contar con acceso a las imágenes mamográficas anteriores para realizar comparaciones precisas.
6. Falta de Comunicación con el Equipo Médico
La falta de comunicación entre el radiólogo y el equipo médico puede ser un error crucial en la interpretación de la mastografía. La información sobre los resultados de la mastografía debe ser compartida de manera efectiva con el médico tratante y con la paciente. La comunicación abierta y la colaboración son esenciales para un manejo adecuado de la salud mamaria de la paciente.
7. No Realizar Seguimiento Adecuado
Si se identifica una anomalía en una mastografía, no realizar un seguimiento adecuado puede ser un grave error. Las pacientes que presenten hallazgos anormales deben someterse a evaluaciones adicionales, como biopsias, y recibir un plan de tratamiento si es necesario. La falta de seguimiento puede tener consecuencias graves en la salud de la paciente.
En resumen, la interpretación de la mastografía es un proceso complejo que requiere experiencia, atención a los detalles y consideración de factores individuales de la paciente. Evitar errores comunes en este proceso es fundamental para garantizar una detección precisa del cáncer de mama y un tratamiento oportuno si es necesario. La capacitación del personal, la comunicación efectiva y la atención al historial clínico de la paciente son clave para minimizar estos errores y proporcionar un cuidado de calidad.
-
Mitos y Realidades sobre el Examen General de Orina y su Interpretación
El Examen General de Orina (EGO) es una herramienta fundamental en el ámbito clínico para el diagnóstico y seguimiento de diversas condiciones médicas. Sin embargo, existen numerosos mitos y malentendidos que rodean a este procedimiento, lo que puede llevar a una interpretación errónea de sus resultados. En este artículo, desmitificaremos algunos conceptos erróneos y exploraremos las realidades del EGO, enfocándonos en su importancia en la atención médica.
 ¿Qué es el Examen General de Orina?
¿Qué es el Examen General de Orina?Antes de adentrarnos en los mitos y realidades, es crucial comprender en qué consiste el Examen General de Orina. Este procedimiento clínico evalúa la composición de la orina, incluyendo aspectos físicos, químicos y microscópicos. Los resultados del EGO pueden proporcionar información valiosa sobre la función renal, la salud del tracto urinario y ciertas condiciones médicas.
Mito 1: El EGO solo detecta problemas en los riñones
Realidad: Aunque el EGO es una herramienta valiosa para evaluar la función renal, su alcance es mucho más amplio. Además de los riñones, puede detectar trastornos del tracto urinario, como infecciones del tracto urinario (ITU), cálculos renales, diabetes y enfermedades hepáticas, entre otros.
Mito 2: Un EGO negativo significa que no tengo problemas de salud
Realidad: Un resultado negativo en el EGO no garantiza que estés completamente libre de problemas de salud. Algunas afecciones pueden no reflejarse en los parámetros evaluados en el EGO o pueden requerir pruebas adicionales para su detección. Es esencial utilizar el EGO como una parte integral de la evaluación médica, no como la única.
Mito 3: El EGO siempre muestra resultados precisos
Realidad: Aunque el EGO es una herramienta confiable, puede dar lugar a resultados falsos positivos o falsos negativos en ciertas circunstancias. La preparación inadecuada, la contaminación de la muestra o factores temporales pueden influir en los resultados. Los médicos deben considerar estos aspectos al interpretar los resultados del EGO.
Mito 4: Los valores normales del EGO son los mismos para todos
Realidad: Los valores normales del EGO pueden variar según la edad, el sexo y la salud general del individuo. Además, diferentes laboratorios pueden tener rangos de referencia ligeramente diferentes. La interpretación de los resultados debe basarse en comparaciones con los valores de referencia específicos del laboratorio y en el contexto clínico.
Mito 5: Un EGO anormal siempre indica una enfermedad grave
Realidad: Si bien un EGO anormal puede ser un indicio de un problema de salud, no siempre significa una enfermedad grave. Algunas irregularidades en los resultados pueden ser benignas o relacionadas con factores temporales. La interpretación adecuada requiere una evaluación completa por parte del profesional de la salud.
Mito 6: El EGO es doloroso y complicado
Realidad: El EGO es un procedimiento simple y no invasivo que implica la recolección de una muestra de orina en un recipiente estéril. No es doloroso ni complicado. Sin embargo, es importante seguir las instrucciones del médico o del laboratorio para garantizar resultados precisos.
Mito 7: El EGO es únicamente necesario en caso de síntomas evidentes
Realidad: El EGO no se limita a la detección de enfermedades en personas con síntomas notorios. También se utiliza en exámenes de salud de rutina y chequeos médicos preventivos. La detección temprana de problemas puede ser clave para prevenir complicaciones graves.
Palabras clave y SEO
En el ámbito del SEO, es fundamental utilizar variaciones de la palabra clave examen general de orina de manera natural y coherente en el contenido. Esto mejora la visibilidad del artículo en los motores de búsqueda y ayuda a que las personas interesadas encuentren información precisa y valiosa sobre el tema.
En resumen, el Examen General de Orina es una herramienta esencial en la práctica médica, pero es importante comprender sus limitaciones y no sucumbir a los mitos que lo rodean. Su interpretación adecuada, junto con otros datos clínicos, es esencial para un diagnóstico preciso y una atención médica efectiva. La educación sobre el EGO y su relevancia en la salud es esencial para promover un mejor entendimiento de este procedimiento entre los pacientes y profesionales de la salud.
-
¿Cuándo Deberías Realizarte un Electrocardiograma?
En el ámbito de la salud cardiovascular, la prevención y el diagnóstico temprano son cruciales. Una de las herramientas más efectivas y accesibles para evaluar la salud de tu corazón es el electrocardiograma, comúnmente conocido como ECG o EKG. Este procedimiento no invasivo ha demostrado ser invaluable en la detección de trastornos cardíacos y puede ser parte integral de tu atención médica. En este artículo, exploraremos cuándo debes considerar realizarte un electrocardiograma y por qué es una decisión clínica significativa.
¿Qué es un Electrocardiograma?
Antes de adentrarnos en el cuándo y el por qué de esta prueba, es fundamental comprender en qué consiste un electrocardiograma. Un ECG es un procedimiento médico que registra la actividad eléctrica del corazón. Esta actividad se representa en forma de ondas en un gráfico llamado electrocardiograma. Estas ondas proporcionan información crucial sobre el ritmo cardíaco, la regularidad y la salud general del corazón.
Indicaciones para Realizar un Electrocardiograma
Evaluación de Síntomas Cardíacos: Si experimentas síntomas como dolor en el pecho, palpitaciones, falta de aire o mareos, es importante considerar un ECG. Estos síntomas pueden ser señales de problemas cardíacos subyacentes que requieren evaluación y diagnóstico.
Factores de Riesgo: Si tienes factores de riesgo conocidos para enfermedades cardíacas, como antecedentes familiares de enfermedad cardíaca, hipertensión, diabetes o tabaquismo, tu médico puede recomendar un ECG como parte de una evaluación de rutina.
Evaluación de la Salud Cardíaca en General: Incluso si no tienes síntomas evidentes ni factores de riesgo, realizar un ECG como parte de un chequeo médico de rutina puede ser una medida preventiva sensata. Detectar problemas cardíacos en una etapa temprana puede ser crucial para un tratamiento exitoso.
Seguimiento de Tratamientos: Si ya estás bajo tratamiento médico para una afección cardíaca conocida, los ECG periódicos pueden ayudar a tu médico a evaluar la efectividad del tratamiento y ajustarlo según sea necesario.
Evaluación Preoperatoria: Antes de someterse a ciertos procedimientos médicos o quirúrgicos, especialmente aquellos que requieren anestesia, es común realizar un ECG para evaluar la salud cardíaca y garantizar la seguridad del paciente durante la intervención.
Proceso de un Electrocardiograma
El proceso de realizar un ECG es sencillo y rápido. Un técnico o un médico colocará electrodos adhesivos en áreas específicas de tu cuerpo, como el pecho, los brazos y las piernas. Estos electrodos registran la actividad eléctrica del corazón mientras descansas en una camilla. Es importante permanecer quieto y relajado durante la prueba para obtener resultados precisos.
Importancia del Electrocardiograma
El ECG desempeña un papel crítico en la identificación temprana de problemas cardíacos. Las enfermedades cardiovasculares son una de las principales causas de morbilidad y mortalidad en todo el mundo, y la prevención y el diagnóstico temprano son esenciales. Un electrocardiograma es una herramienta valiosa en la detección de arritmias, enfermedades coronarias, hipertrofia cardíaca y otros trastornos cardíacos.
 En resumen, la pregunta de cuándo realizarse un electrocardiograma es relevante para cualquier persona preocupada por su salud cardiovascular. Ya sea que tengas síntomas cardíacos, factores de riesgo, o simplemente busques una evaluación de rutina, esta prueba puede proporcionar información esencial para tu bienestar. Consulta con tu médico para determinar el momento adecuado para un ECG en tu caso particular. La salud de tu corazón es una prioridad, y el electrocardiograma es una herramienta valiosa en su cuidado.
En resumen, la pregunta de cuándo realizarse un electrocardiograma es relevante para cualquier persona preocupada por su salud cardiovascular. Ya sea que tengas síntomas cardíacos, factores de riesgo, o simplemente busques una evaluación de rutina, esta prueba puede proporcionar información esencial para tu bienestar. Consulta con tu médico para determinar el momento adecuado para un ECG en tu caso particular. La salud de tu corazón es una prioridad, y el electrocardiograma es una herramienta valiosa en su cuidado.
-
Subscribe
Subscribed
Already have a WordPress.com account? Log in now.

