-
La fusión de imágenes médicas: Combinando tomografía con otras técnicas de imagenología
En el campo de la medicina y la imagenología, la tomografía se ha convertido en una herramienta fundamental para el diagnóstico y el seguimiento de diversas condiciones médicas. La palabra clave para comprender esta técnica es “tomografía”, pero en este artículo, no solo exploraremos sus aplicaciones, sino también cómo la fusión de imágenes médicas, combinando la tomografía con otras técnicas de imagenología, puede ofrecer un enfoque más completo y preciso para el diagnóstico y la evaluación clínica.
La Importancia de la Tomografía en la Medicina
La tomografía, en sus diversas modalidades como la Tomografía Computarizada (TC) y la Tomografía por Emisión de Positrones (PET), ha revolucionado el campo de la imagenología médica. La TC, por ejemplo, utiliza rayos X para obtener imágenes detalladas de las estructuras internas del cuerpo, mientras que la PET se centra en la actividad metabólica de las células. Ambas técnicas son cruciales en el diagnóstico y el seguimiento de enfermedades como el cáncer, las afecciones cardíacas y las lesiones traumáticas.
Beneficios de la Fusión de Imágenes Médicas
La fusión de imágenes médicas es un enfoque que combina datos de múltiples modalidades de imagenología para crear una imagen compuesta que ofrece una visión más completa y precisa de la anatomía y la función del paciente. En el caso de la tomografía, la fusión con otras técnicas como la Resonancia Magnética (MRI) o la Ecografía puede proporcionar beneficios significativos.
Precisión Diagnóstica: La fusión de imágenes permite a los médicos correlacionar datos anatómicos proporcionados por la tomografía con datos funcionales o de tejido blandos proporcionados por otras modalidades. Esto mejora la precisión diagnóstica y la capacidad para identificar patologías.
Evaluación de la Extensión: En casos de cáncer u otras enfermedades que requieren estadificación precisa, la combinación de tomografía con otras técnicas como la PET o la MRI puede ayudar a determinar la extensión de la enfermedad y la afectación de los tejidos circundantes.
Guía para Intervenciones: Durante procedimientos médicos y quirúrgicos, la fusión de imágenes puede servir como una guía invaluable para los médicos, permitiéndoles visualizar con precisión las estructuras internas y los objetivos de tratamiento.
Ejemplos de Aplicaciones Clínicas
Oncología: En el campo de la oncología, la fusión de imágenes es especialmente relevante. La combinación de la tomografía con la PET permite la detección temprana y precisa de tumores, así como la evaluación de la respuesta al tratamiento.
Neurocirugía: En intervenciones cerebrales, la fusión de la tomografía con la MRI puede ayudar a los cirujanos a planificar la cirugía y a evitar dañar áreas críticas del cerebro.
Cardiología: La combinación de imágenes de tomografía con estudios de perfusión cardíaca permite una evaluación más completa de la salud cardiovascular, identificando áreas de isquemia y determinando la viabilidad del músculo cardíaco.
 En resumen, la fusión de imágenes médicas, al combinar la tomografía con otras técnicas de imagenología, eleva el estándar en el diagnóstico y la evaluación clínica. Este enfoque multidimensional ofrece una visión más completa de la anatomía y la función, lo que resulta en diagnósticos más precisos y un mejor manejo de las condiciones médicas. La colaboración entre diversas modalidades de imagenología continúa siendo un área de desarrollo prometedor en la medicina moderna.
En resumen, la fusión de imágenes médicas, al combinar la tomografía con otras técnicas de imagenología, eleva el estándar en el diagnóstico y la evaluación clínica. Este enfoque multidimensional ofrece una visión más completa de la anatomía y la función, lo que resulta en diagnósticos más precisos y un mejor manejo de las condiciones médicas. La colaboración entre diversas modalidades de imagenología continúa siendo un área de desarrollo prometedor en la medicina moderna. -
¿Qué es mejor: una radiografía o una tomografía?
Cuando se trata de evaluar la salud de la cavidad torácica y obtener imágenes precisas de los órganos vitales, como los pulmones y el corazón, surgen preguntas sobre cuál es la mejor técnica de imagenología médica a utilizar. En este artículo, exploraremos las diferencias entre dos de las técnicas más comunes: la radiografía de tórax y la tomografía computarizada (TC), y analizaremos cuándo es más apropiado utilizar cada una en función de las necesidades clínicas.
Radiografía de Tórax (Tele de Tórax):
La radiografía de tórax, conocida como tele de tórax, es una técnica de imagenología médica que utiliza radiación ionizante para obtener una imagen bidimensional de la cavidad torácica. Esta técnica es ampliamente utilizada debido a su disponibilidad y rapidez en la obtención de imágenes.
Una de las ventajas de la radiografía de tórax es su capacidad para proporcionar una visión general de la anatomía torácica en una sola toma. Es especialmente útil para identificar fracturas de costillas, detectar neumotórax (acumulación de aire en el espacio entre los pulmones y la pared torácica), y evaluar la posición de dispositivos médicos, como tubos de drenaje o catéteres.
Sin embargo, la radiografía de tórax tiene limitaciones significativas en la detección de afecciones pulmonares más sutiles, como tumores pequeños, lesiones pulmonares iniciales o enfermedades en etapas tempranas. Esto se debe a que las imágenes de rayos X convencionales pueden no proporcionar suficiente contraste o detalle.
Tomografía Computarizada (TC):
La tomografía computarizada, o TC, es una técnica de imagenología más avanzada que utiliza una serie de radiografías en ángulos diferentes para crear imágenes tridimensionales detalladas de la cavidad torácica. A diferencia de la radiografía de tórax, la TC proporciona imágenes mucho más detalladas y precisas.
La TC es especialmente eficaz en la detección y caracterización de lesiones pulmonares, como tumores, nódulos o inflamaciones. También es valiosa en la evaluación de enfermedades cardiovasculares, ya que puede mostrar con claridad el tamaño y la forma del corazón, así como detectar enfermedades de las arterias coronarias.
Una de las desventajas de la TC en comparación con la radiografía de tórax es la exposición a una mayor cantidad de radiación ionizante y el mayor costo asociado. Por lo tanto, se reserva principalmente para situaciones en las que se requiere una imagen detallada y precisa, como la evaluación de pacientes con síntomas respiratorios graves o afecciones cardiacas complejas.
Cuándo elegir cada técnica:
La elección entre una radiografía de tórax y una TC depende de la situación clínica específica. La radiografía de tórax es adecuada para evaluar afecciones agudas o en situaciones donde se necesita una evaluación inicial rápida. Por ejemplo, en el departamento de emergencias, se utiliza la radiografía de tórax para identificar fracturas costales o neumotórax en pacientes con lesiones traumáticas.
 Por otro lado, la TC se reserva para situaciones en las que se requiere una imagen más detallada y precisa. Esto incluye la evaluación de pacientes con sospecha de cáncer pulmonar, enfermedades cardíacas complejas o enfermedades pulmonares intersticiales.
Por otro lado, la TC se reserva para situaciones en las que se requiere una imagen más detallada y precisa. Esto incluye la evaluación de pacientes con sospecha de cáncer pulmonar, enfermedades cardíacas complejas o enfermedades pulmonares intersticiales.En resumen, tanto la radiografía de tórax como la TC son herramientas valiosas en el ámbito de la imagenología médica. La elección entre ambas depende de las necesidades clínicas específicas de cada paciente y la información requerida por el médico tratante. Ambas técnicas desempeñan un papel importante en el diagnóstico y seguimiento de enfermedades torácicas, contribuyendo a una atención médica más precisa y eficaz.
-
Biometría Hemática Pediátrica: ¿Qué Diferencia Tiene con la de los Adultos?
La biometría hemática, una herramienta fundamental en la práctica médica, desempeña un papel crucial en el diagnóstico y monitoreo de la salud tanto en adultos como en niños. Sin embargo, es importante comprender que existen diferencias significativas entre la biometría hemática pediátrica y la de los adultos. Estas diferencias se deben a las variaciones naturales en los parámetros sanguíneos a medida que un individuo crece y se desarrolla. En este artículo, exploraremos las principales distinciones en la biometría hemática pediátrica y su relevancia en el ámbito clínico.
1. Rangos de Referencia Específicos:
Una de las diferencias más destacadas entre la biometría hemática pediátrica y la de los adultos son los rangos de referencia. Los valores normales de los parámetros sanguíneos, como el recuento de glóbulos rojos, glóbulos blancos y plaquetas, varían significativamente según la edad. Los laboratorios clínicos utilizan rangos específicos para niños en función de su edad y género. Esto es esencial para identificar posibles problemas de salud de manera precisa en pacientes pediátricos.
2. Cambios en la Composición Celular:
A medida que los niños crecen, la composición celular de su sangre también cambia. Los recién nacidos suelen tener una mayor cantidad de glóbulos rojos fetales, que disminuyen con el tiempo para dar paso a los glóbulos rojos adultos. Además, la cantidad de hemoglobina también varía según la edad. Estos cambios en la composición celular deben tenerse en cuenta al interpretar los resultados de la biometría hemática pediátrica.
3. Evaluación de la Anemia:
La anemia es una preocupación común en la infancia. Sin embargo, los criterios para diagnosticarla en niños difieren de los utilizados en adultos. En los niños, se considera anemia cuando los valores de hemoglobina están por debajo de los rangos de referencia específicos para su edad y género. Además, la biometría hemática pediátrica evalúa parámetros adicionales, como el volumen corpuscular medio (VCM) y la concentración de hemoglobina corpuscular media (CHCM), para una evaluación más precisa de la anemia.
4. Valores Basales para Bebés y Recién Nacidos:
Los recién nacidos y los bebés tienen sus propios parámetros basales en la biometría hemática. Esto se debe a las diferencias en la sangre fetal y neonatal en comparación con la sangre de adultos. Por ejemplo, los valores de hemoglobina fetal son más altos en los recién nacidos y disminuyen gradualmente durante los primeros meses de vida.
5. Monitoreo del Crecimiento y Desarrollo:
La biometría hemática pediátrica no solo se utiliza para diagnosticar enfermedades, sino también para monitorear el crecimiento y desarrollo de los niños. Los médicos utilizan estos análisis para evaluar la salud general de un niño y detectar problemas médicos en una etapa temprana.
 En resumen, la biometría hemática pediátrica es esencial en la atención médica de los niños y difiere significativamente de la de los adultos debido a las variaciones naturales en los parámetros sanguíneos a medida que un individuo crece y se desarrolla. Comprender estas diferencias y utilizar los rangos de referencia específicos para la edad y el género es fundamental para el diagnóstico preciso y el monitoreo de la salud de los niños. Los pediatras y profesionales de la salud infantil dependen en gran medida de la biometría hemática pediátrica para brindar atención de calidad a sus pacientes más jóvenes.
En resumen, la biometría hemática pediátrica es esencial en la atención médica de los niños y difiere significativamente de la de los adultos debido a las variaciones naturales en los parámetros sanguíneos a medida que un individuo crece y se desarrolla. Comprender estas diferencias y utilizar los rangos de referencia específicos para la edad y el género es fundamental para el diagnóstico preciso y el monitoreo de la salud de los niños. Los pediatras y profesionales de la salud infantil dependen en gran medida de la biometría hemática pediátrica para brindar atención de calidad a sus pacientes más jóvenes. -
Política de privacidad y datos personales en las pruebas COVID-19
La pandemia del COVID-19 ha llevado a un aumento en la disponibilidad de pruebas para detectar el virus SARS-CoV-2. Estas pruebas desempeñan un papel crucial en el control de la propagación del virus y en la identificación de casos positivos. En este artículo, exploraremos los diferentes tipos de pruebas COVID-19, cómo funcionan y cuándo se recomienda hacerlas.
 1. Prueba de antígenos vs. Prueba PCR: Diferencias y similitudes
1. Prueba de antígenos vs. Prueba PCR: Diferencias y similitudesLas pruebas de antígenos y las pruebas PCR son dos de las pruebas más comunes utilizadas para detectar el COVID-19. Las pruebas de antígenos son rápidas y proporcionan resultados en un corto período de tiempo, generalmente en unos 15 minutos. Estas pruebas detectan proteínas específicas del virus en la muestra del paciente.
Por otro lado, las pruebas PCR son más precisas y detectan el material genético del virus. Estas pruebas son más sensibles y pueden identificar incluso pequeñas cantidades de virus en la muestra. Sin embargo, los resultados pueden demorar varias horas o incluso días.
2. ¿Dónde puedo hacerme una prueba COVID-19 cerca de mí?
La disponibilidad de pruebas COVID-19 puede variar según la ubicación. En muchos países, las pruebas están disponibles en hospitales, centros de salud y clínicas privadas. Además, se han establecido centros de pruebas temporales o drive-thrus para aumentar la accesibilidad.
Puede consultar con su proveedor de atención médica o autoridades de salud locales para obtener información sobre los lugares cercanos donde se realizan pruebas. También es posible encontrar información en línea sobre los centros de pruebas más cercanos y sus horarios de atención.
3. Precios y costos de las pruebas COVID-19 en diferentes lugares
El costo de las pruebas COVID-19 puede variar según el país y la ubicación. En algunos lugares, las pruebas pueden ser gratuitas, especialmente para quienes presentan síntomas o han estado en contacto con casos confirmados. Sin embargo, en otros lugares, es posible que se incurra en un costo.
Es importante verificar los requisitos y costos antes de hacerse la prueba. En algunos casos, el seguro de salud puede cubrir los gastos relacionados con la prueba. Si no cuenta con seguro de salud, puede consultar con las autoridades y organizaciones de salud locales para obtener información sobre los programas de pruebas gratuitas o de bajo costo disponibles.
4. ¿Cuándo debería hacerme una prueba COVID-19?
La decisión de hacerse una prueba COVID-19 depende de varios factores. Si presenta síntomas como fiebre, tos, dolor de garganta o pérdida del sentido del olfato o del gusto, es recomendable hacerse la prueba de inmediato.
Además, si ha estado en contacto cercano con alguien que ha dado positivo o si ha estado en una zona con alta transmisión, pruebas Covid también se recomienda hacerse la prueba como medida preventiva.
Es importante recordar que los resultados negativos no descartan completamente la infección. Si ha estado expuesto al virus o presenta síntomas, debe seguir las recomendaciones de las autoridades de salud y aislarse incluso si la prueba es negativa.
5. ¿Cómo interpretar los resultados de una prueba COVID-19?
Los resultados de las pruebas COVID-19 se dividen generalmente en positivos o negativos. Un resultado positivo indica que se ha detectado el virus en la muestra del paciente, lo que indica una infección activa.
Un resultado negativo indica que el virus no se ha detectado en la muestra en el momento de la prueba. Sin embargo, es importante tener en cuenta que una prueba negativa no garantiza que no haya infección. La prueba puede dar falsos negativos si se realiza demasiado pronto después de la exposición o si la carga viral es baja.
Es fundamental consultar con un profesional de la salud para comprender completamente los resultados y recibir orientación adecuada.
6. ¿Son confiables las pruebas rápidas de COVID-19?
Las pruebas rápidas de COVID-19, como las pruebas de antígenos, son ampliamente utilizadas debido a su rapidez y conveniencia. Sin embargo, estas pruebas pueden tener una menor sensibilidad en comparación con las pruebas PCR.
Las pruebas rápidas son más útiles cuando se utilizan en el momento adecuado, es decir, cuando una persona está en el punto máximo de contagio. También son útiles en entornos con brotes o cuando se requiere un resultado rápido para tomar decisiones.
7. Pruebas COVID-19 en niños: ¿cómo funcionan y cuándo realizarlas?
Las pruebas COVID-19 en niños funcionan de manera similar a las pruebas en adultos. Las pruebas de antígenos y las pruebas PCR están disponibles para los niños. Sin embargo, puede ser necesario el uso de hisopos nasofaríngeos o nasales según la edad del niño.
Las pruebas se recomiendan en niños que presentan síntomas o han estado en contacto cercano con casos confirmados. También pueden ser necesarias en situaciones en las que los niños están expuestos a un mayor riesgo de transmisión, como en el entorno escolar.
8. Pruebas de COVID-19 para viajar: Requisitos y recomendaciones
Muchos países han implementado requisitos de pruebas COVID-19 para los viajeros como parte de las medidas de control de la pandemia. Estos requisitos pueden variar según el país y el tipo de viaje (nacional o internacional).
Es importante verificar los requisitos actuales antes de viajar y programar una prueba en el momento adecuado para cumplir con las regulaciones. Además, algunos destinos pueden requerir una cuarentena incluso si se obtiene un resultado negativo.
9. Pruebas COVID-19 en empresas: Protocolos y recomendaciones
Las pruebas COVID-19 en empresas pueden ser una medida efectiva para mantener un entorno de trabajo seguro. Muchas empresas han implementado protocolos para realizar pruebas periódicas a sus empleados, especialmente en industrias de alto riesgo o en empresas con un número significativo de empleados.
Es importante trabajar en estrecha colaboración con profesionales de la salud para establecer protocolos adecuados, realizar pruebas de manera regular y manejar los resultados de manera segura y confidencial.
10. ¿Qué hacer si tengo síntomas pero mi prueba COVID-19 es negativa?
Si presenta síntomas compatibles con COVID-19 pero su prueba es negativa, es fundamental seguir las recomendaciones de las autoridades sanitarias. Una prueba negativa no descarta la posibilidad de infección, especialmente si se realizó demasiado pronto después de la exposición.
En estos casos, es recomendable aislarse, continuar con las precauciones de higiene y salud, y si los síntomas persisten, consultar nuevamente con un profesional médico.
En resumen, las pruebas COVID-19 desempeñan un papel crucial en el control de la pandemia. Hay diferentes tipos de pruebas disponibles, cada una con sus propias características y usos. Es importante comprender cuándo y cómo realizar las pruebas, interpretar adecuadamente los resultados y seguir las recomendaciones de las autoridades sanitarias. Asimismo, es esencial proteger la privacidad y confidencialidad de los datos personales en relación con las pruebas COVID-19.
-
Síntomas de niveles altos y bajos de glucosa en sangre
La prueba de glucosa es un procedimiento médico utilizado para medir los niveles de glucosa en la sangre. La glucosa es un tipo de azúcar que es la principal fuente de energía para el cuerpo humano. Mantener niveles saludables de glucosa es esencial para el funcionamiento adecuado de nuestro organismo.
 En este artículo, exploraremos algunos mitos y verdades sobre la prueba de glucosa, para aclarar cualquier confusión que pueda existir al respecto.
En este artículo, exploraremos algunos mitos y verdades sobre la prueba de glucosa, para aclarar cualquier confusión que pueda existir al respecto. Mito 1: La prueba de glucosa es dolorosa.
Mito 1: La prueba de glucosa es dolorosa.Verdad: En realidad, la prueba de glucosa no es un procedimiento doloroso. Por lo general, implica tomar una muestra de sangre de una vena en el brazo utilizando una aguja pequeña. Si bien algunas personas pueden experimentar cierta incomodidad durante la extracción de sangre, este malestar suele ser mínimo y de corta duración.
Mito 2: Solo las personas con diabetes deben hacerse una prueba de glucosa.
Verdad: Aunque las personas con diabetes suelen hacerse pruebas de glucosa con mayor frecuencia, cualquier persona puede beneficiarse de una prueba de glucosa. Esta prueba puede ayudar a detectar problemas de metabolismo de la glucosa, como la prediabetes o la diabetes gestacional, y permitir un tratamiento temprano y adecuado.
Mito 3: La prueba de glucosa solo se realiza en ayunas.
Verdad: Existen diferentes tipos de pruebas de glucosa que se pueden realizar en distintos momentos del día. La prueba de glucosa en ayunas es una de las más comunes, pero también existe la prueba de glucosa postprandial, que se realiza después de comer, y la prueba de tolerancia a la glucosa, que mide cómo el cuerpo maneja la glucosa durante un período de tiempo más largo.
Mito 4: La prueba de glucosa solo se puede hacer en un laboratorio.
Verdad: Si bien es cierto que la mayoría de las pruebas de glucosa se realizan en laboratorios clínicos, también existen opciones para realizar la prueba de glucosa en casa. Estos dispositivos portátiles, conocidos como medidores de glucosa en sangre, permiten a las personas controlar sus niveles de glucosa en cualquier momento y lugar.
Mito 5: La prueba de glucosa solo se utiliza para diagnosticar la diabetes.
Verdad: Si bien la prueba de glucosa es una herramienta importante para diagnosticar la diabetes, también se utiliza para monitorear y controlar los niveles de glucosa en personas con diabetes conocida. Esto ayuda a ajustar la medicación y el estilo de vida para mantener la glucosa en un rango saludable y prevenir complicaciones a largo plazo.
En resumen, la prueba de glucosa es un procedimiento fundamental en la evaluación de la salud metabólica. Es importante desmitificar cualquier idea errónea sobre la prueba de glucosa, ya que esta puede aportar información valiosa para el diagnóstico temprano y el control de enfermedades como la diabetes. Si tienes dudas o necesitas más información, no dudes en consultar a tu médico, quien podrá brindarte la orientación adecuada. Recuerda que tu salud es lo más importante.
-
Papanicolau vs. Colposcopia: Diferencias y similitudes
 El Papanicolau, también conocido como citología vaginal o citología cervical, es un examen ginecológico que tiene como objetivo detectar cambios en las células del cuello uterino que puedan indicar la presencia de cáncer cervical o lesiones precancerosas. Este importante estudio se realiza de forma rutinaria como parte del control de salud de las mujeres, y es fundamental para prevenir y diagnosticar a tiempo este tipo de cáncer.
El Papanicolau, también conocido como citología vaginal o citología cervical, es un examen ginecológico que tiene como objetivo detectar cambios en las células del cuello uterino que puedan indicar la presencia de cáncer cervical o lesiones precancerosas. Este importante estudio se realiza de forma rutinaria como parte del control de salud de las mujeres, y es fundamental para prevenir y diagnosticar a tiempo este tipo de cáncer.“Pasos y procedimiento del examen de Papanicolau”
El procedimiento del Papanicolau es sencillo y rápido. En primer lugar, la paciente debe acudir a su cita ginecológica en un momento en que no se encuentre menstruando, ya que esto puede afectar los resultados del examen. Durante el procedimiento, la mujer se acuesta en una camilla y el ginecólogo inserta un espéculo en la vagina para poder visualizar el cuello uterino. Luego, se toma una muestra del tejido del cuello uterino con una pequeña escobilla, y se coloca en una lámina de vidrio para ser enviada al laboratorio.
“Importancia de hacerse un Papanicolau regularmente”
Realizarse un Papanicolau regularmente es clave para la detección temprana del cáncer cervical. Este tipo de cáncer puede no presentar síntomas en sus etapas iniciales, por lo que el examen de Papanicolau permite identificar cambios anormales en las células mucho antes de que se desarrolle la enfermedad. De esta manera, se pueden tomar medidas preventivas o iniciar un tratamiento oportuno que aumente las posibilidades de curación.
“Papanicolau: Detectando tempranamente el cáncer cervical”
El cáncer cervical es una enfermedad que puede afectar a mujeres de cualquier edad, pero es más común en aquellas que han sido sexualmente activas y tienen entre 30 y 50 años. El Papanicolau es una herramienta fundamental para detectar tempranamente este tipo de cáncer, ya que permite identificar células anormales en el cuello uterino antes de que se conviertan en cáncer invasivo. Esto significa que el examen ofrece la oportunidad de prevenir la aparición de esta enfermedad o tratarla en sus etapas más iniciales, cuando las posibilidades de éxito son mayores.
“Síntomas del cáncer cervical que el Papanicolau puede prevenir”
Aunque el cáncer cervical puede no presentar síntomas en sus etapas iniciales, en etapas más avanzadas puede manifestarse a través de síntomas como sangrado vaginal anormal, dolor pélvico, flujo vaginal inusual o dolor durante las relaciones sexuales. Sin embargo, gracias al Papanicolau, es posible detectar cambios anormales en las células del cuello uterino mucho antes de que estos síntomas aparezcan, permitiendo un diagnóstico y tratamiento temprano.
“Papanicolau en la prevención del virus del papiloma humano (VPH)”
El virus del papiloma humano (VPH) es una infección de transmisión sexual común que puede llevar al desarrollo de lesiones precancerosas y cáncer cervical. El Papanicolau es una herramienta esencial en la detección y prevención del VPH, ya que permite identificar cambios en las células del cuello uterino que pueden ser causados por este virus. Además, existen pruebas de citología que incluyen la detección del VPH de alto riesgo, lo que permite una mayor precisión en el diagnóstico.
“¿Cuándo es recomendable realizar el primer Papanicolau?”
La edad recomendada para realizar el primer Papanicolau puede variar según las guías y recomendaciones de cada país. Sin embargo, en general, se recomienda comenzar con estos exámenes a partir de los 21 años o al inicio de la vida sexual activa, lo que ocurra primero. Es importante consultar con un profesional de la salud para determinar la mejor edad de inicio de los exámenes y la frecuencia con la que deben realizarse.
“Papanicolau: Mitos y realidades sobre el examen ginecológico”
Existen muchos mitos alrededor del examen de Papanicolau que pueden generar temor o incertidumbre en las mujeres. Algunos de los mitos más comunes incluyen la creencia de que el examen es doloroso o invasivo, o que solo se debe realizar si se presentan síntomas evidentes. Sin embargo, la realidad es que el Papanicolau es un examen sencillo, rápido y sin dolor, y es fundamental para detectar cambios anormales en el cuello uterino antes de que se conviertan en cáncer.
“Papanicolau vs. Colposcopia: Diferencias y similitudes”
Aunque el Papanicolau y la colposcopia son dos exámenes ginecológicos relacionados con la salud del cuello uterino, existen diferencias significativas entre ellos. Mientras que el Papanicolau busca detectar cambios celulares anormales, la colposcopia es un examen que permite examinar con mayor detalle el cuello uterino mediante el uso de un colposcopio. Ambos exámenes son complementarios y pueden realizarse en conjunto en caso de que los resultados del Papanicolau sean anormales.
“¿Qué hacer si los resultados del Papanicolau son anormales?”
En caso de que los resultados del Papanicolau sean anormales, es importante recordar que esto no necesariamente significa que se tenga cáncer cervical. Las células anormales detectadas en el examen pueden ser causadas por diferentes factores, como infecciones o cambios hormonales. Ante resultados anormales, es fundamental seguir las recomendaciones del médico, quienes pueden indicar una colposcopia u otros estudios complementarios para obtener un diagnóstico preciso y determinar si es necesario un tratamiento adicional.
“Cómo se interpreta un informe de Papanicolau”
La interpretación de un informe de Papanicolau puede resultar confusa para algunas mujeres. En general, los informes se dividen en diferentes categorías que indican el grado de normalidad o anormalidad de las células del cuello uterino. Las categorías pueden variar según cada país o sistema de clasificación, pero todas buscan ofrecer información clara sobre el estado de la salud cervical. Es importante consultar con el médico para aclarar cualquier duda o inquietud respecto a los resultados del Papanicolau.
“Papanicolau durante el embarazo: ¿Es seguro hacerlo?”
Durante el embarazo, es seguro realizar el examen de Papanicolau. Sin embargo, es importante tener en cuenta que los cambios en el cuello uterino asociados al embarazo pueden dificultar la interpretación de los resultados del examen. Por esta razón, algunos médicos recomiendan realizar el Papanicolau antes del embarazo o esperar hasta después del parto para obtener una muestra más precisa. En cualquier caso, es fundamental consultar con el médico para determinar el momento adecuado para el examen durante el embarazo.
 “Costo y cobertura del Papanicolau en seguros médicos”
“Costo y cobertura del Papanicolau en seguros médicos”El costo del examen de Papanicolau puede variar según diversos factores, como el país, el tipo de seguro médico y el sistema de salud. En muchos casos, el Papanicolau está cubierto por los seguros médicos como parte de la prevención y control de la salud de las mujeres. Sin embargo, es importante revisar la cobertura individual de cada póliza o sistema de seguro para asegurarse de que el examen esté incluido.
“¿Puedo hacerme un Papanicolau en casa?”
Aunque existe la posibilidad de realizar un autotoma del Papanicolau en casa, esta práctica no está recomendada como un reemplazo del examen realizado por un profesional de la salud. El Papanicolau en casa puede presentar algunos desafíos técnicos y no permitir una adecuada visualización y recogida de las células del cuello uterino. Por esta razón, es fundamental acudir al médico y realizar el examen en un entorno clínico, donde se garantice la calidad y precisión de los resultados.
“Papanicolau en hombres: ¿Es necesario?”
El examen de Papanicolau es específicamente indicado para mujeres, ya que se enfoca en la detección de cambios en las células cervicales. Sin embargo, es importante recordar que los hombres también pueden verse afectados por el virus del papiloma humano (VPH), que puede llevar al desarrollo de cánceres relacionados, como el cáncer de pene. En estos casos, es fundamental que los hombres consulten a su médico para recibir información y recomendaciones sobre la prevención y detección temprana de estas enfermedades.
-
Perspectiva médica: Cómo los resultados del tamiz neonatal guían la atención médica infantil.
 Importancia del tamiz neonatal: Detectando a tiempo condiciones médicas en mastografía recién nacidos.
Importancia del tamiz neonatal: Detectando a tiempo condiciones médicas en mastografía recién nacidos.El tamiz neonatal es una prueba fundamental que se realiza a los recién nacidos para detectar de manera temprana enfermedades o condiciones médicas que podrían no ser aparentes al momento del nacimiento. Este proceso consiste en obtener una muestra de sangre del bebé y analizarla en un laboratorio especializado.
La importancia de realizar el tamiz neonatal radica en la posibilidad de identificar a tiempo cualquier problema de salud que pueda afectar al recién nacido. Al detectar a tiempo condiciones médicas, se pueden implementar tratamientos o intervenciones que permitan mejorar la calidad de vida del bebé y prevenir complicaciones futuras.
Tipos de pruebas en el tamiz neonatal y qué enfermedades pueden identificar.
Existen diferentes tipos de pruebas que se realizan en el tamiz neonatal, dependiendo del lugar y las políticas de salud de cada país. En general, estas pruebas se enfocan en detectar enfermedades metabólicas, endocrinológicas, genéticas y hematológicas.
Algunas de las enfermedades que pueden ser identificadas mediante el tamiz neonatal incluyen:
– Hipotiroidismo congénito: Esta enfermedad se caracteriza por la disminución en la producción de hormonas tiroideas, lo que puede afectar el desarrollo físico y mental del bebé si no es tratada a tiempo.
 – Fenilcetonuria: Es un trastorno metabólico que provoca la acumulación de fenilalanina en el cuerpo, lo cual puede causar daños cerebrales si no se detecta y trata adecuadamente.
– Fenilcetonuria: Es un trastorno metabólico que provoca la acumulación de fenilalanina en el cuerpo, lo cual puede causar daños cerebrales si no se detecta y trata adecuadamente.– Fibrosis Quística: Es una enfermedad genética que afecta principalmente a los pulmones y al sistema digestivo. La detección temprana permite iniciar un tratamiento adecuado y mejorar la calidad de vida del bebé.
Preguntas frecuentes sobre el tamiz neonatal: ¿Qué debes saber como padre?
1. ¿Cuándo se realiza el tamiz neonatal?
El tamiz neonatal se realiza generalmente entre las 24 y 48 horas después del nacimiento del bebé.
2. ¿Es necesario realizar el tamiz neonatal si no hay antecedentes familiares de enfermedades?
Sí, el tamiz neonatal es una prueba rutinaria que se realiza a todos los recién nacidos para detectar enfermedades que podrían ser asintomáticas al momento del nacimiento.
3. ¿El tamiz neonatal es doloroso para el bebé?
No, el proceso de obtención de la muestra de sangre es rápido y generalmente indoloro para el bebé.
4. ¿Qué sucede si se detecta una enfermedad en el tamiz neonatal?
En caso de que se detecte alguna enfermedad, el equipo médico se pondrá en contacto con los padres para proporcionarles información y opciones de tratamiento.
Tamiz neonatal ampliado: Explorando su papel en la detección temprana de enfermedades hereditarias.
El tamiz neonatal ampliado es una versión más completa de la prueba estándar, en la que se incluyen análisis adicionales para detectar un mayor número de enfermedades hereditarias. Este tipo de tamiz neonatal ampliado puede ayudar a identificar condiciones que, de otra manera, podrían pasar desapercibidas en los primeros días de vida del bebé.
El proceso detrás del tamiz neonatal: Desde la recolección de muestras hasta los resultados.
El proceso del tamiz neonatal comienza con la recolección de una muestra de sangre del bebé. Esta muestra se toma generalmente del talón del bebé, mediante una pequeña punción con una lanceta especializada. La muestra de sangre se coloca en una tarjeta de filtro y se envía a un laboratorio para su análisis.
En el laboratorio, se realizan pruebas específicas para detectar enfermedades o condiciones médicas. Una vez que se obtienen los resultados, estos son enviados al médico del bebé, quien los evaluará y discutirá con los padres en caso de alguna anormalidad.
Perspectiva médica: Cómo los resultados del tamiz neonatal guían la atención médica infantil.
Los resultados del tamiz neonatal son fundamentales para guiar la atención médica infantil. En caso de detectar alguna enfermedad o condición médica, el médico del bebé podrá iniciar el tratamiento adecuado lo más temprano posible. Además, los resultados del tamiz neonatal también pueden brindar información valiosa sobre la salud de un bebé en general, y ayudar al médico a tomar decisiones médicas informadas.
Tamiz neonatal en casa vs. en el hospital: Ventajas y consideraciones.
Existen opciones de tamiz neonatal en casa que permiten a los padres realizar la prueba ellos mismos con un kit especial. Sin embargo, es importante considerar que estas pruebas en casa pueden tener limitaciones y no ser tan completas como las que se realizan en un hospital o laboratorio especializado. Además, los resultados del tamiz neonatal en casa deben ser evaluados por un médico para una interpretación adecuada.
Historias de éxito: Cómo el tamiz neonatal ha impactado vidas al detectar condiciones médicas.
El tamiz neonatal ha tenido un impacto significativo en la detección temprana y el tratamiento de enfermedades en recién nacidos. Existen numerosas historias de éxito en las que se ha logrado detectar condiciones médicas mediante el tamiz neonatal, lo que ha permitido iniciar el tratamiento necesario y mejorar la calidad de vida de los bebés.
Actualizaciones recientes en el tamiz neonatal: Nuevas enfermedades añadidas y avances tecnológicos.
El tamiz neonatal está en constante evolución, y se han añadido nuevas enfermedades a las pruebas rutinarias en muchos países. Además, los avances tecnológicos han permitido la implementación de métodos más eficientes y precisos en el análisis de las muestras de sangre, lo que ha mejorado la detección temprana de condiciones médicas en los recién nacidos.
Comprendiendo los resultados del tamiz neonatal: ¿Qué hacer si se detecta una condición médica?
En caso de que se detecte una condición médica en el tamiz neonatal, es fundamental seguir las indicaciones del médico y buscar el tratamiento adecuado lo más pronto posible. Es importante recordar que la detección temprana de enfermedades permite tomar medidas para prevenir complicaciones y brindar un mejor pronóstico para el bebé. Los médicos y especialistas estarán disponibles para responder preguntas y proporcionar la atención necesaria.
-
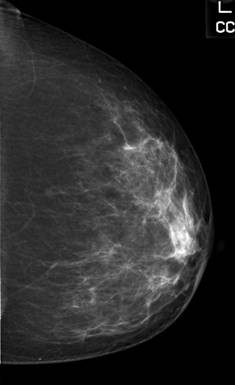
Experiencias reales: testimonios de mujeres que se han realizado mastografías.
Título: “Importancia de la mastografía en la detección temprana del cáncer de mama”
 Introducción:
Introducción:
El cáncer de mama es una enfermedad que afecta a miles de mujeres en todo el mundo. La detección temprana es clave para aumentar las posibilidades de curación. Una herramienta fundamental en este sentido es la mastografía, un estudio que permite examinar los tejidos de la mama en busca de posibles anomalías. En este artículo, te contaremos todo lo que necesitas saber sobre este procedimiento, su importancia y cómo afrontarlo de manera emocionalmente saludable.Encabezado 1: ¿Qué es una mastografía y cuándo debes hacértela?
La mastografía es un examen de diagnóstico por imágenes que utiliza rayos X de baja dosis para detectar posibles tumores o cambios en los tejidos de la mama. Es recomendable que las mujeres a partir de los 40 años se realicen una mastografía anualmente como medida de prevención. Sin embargo, es importante consultar a un médico para evaluar cada caso particular y determinar cuál es la mejor periodicidad para realizar este estudio.Encabezado 2: Pasos y preparación para una mastografía precisa y cómoda.
Antes de realizarte una mastografía, es importante seguir una serie de pasos para que el procedimiento sea más preciso y cómodo. Estos incluyen:1. Programar una cita con anticipación.
2. No aplicar ningún tipo de loción, crema o desodorante en el área de las mamas antes del examen.
3. Vestir ropa cómoda que sea fácil de quitar en la parte superior.
4. Informar a su médico si hay alguna posibilidad de embarazo.
5. Informar a su médico si tiene algún implante mamario, ya que puede requerir una técnica de imagen adicional para tener una vista completa del tejido mamario.Encabezado 3: Importancia de la mastografía en la detección temprana del cáncer de mama.
La mastografía se considera el método de referencia para la detección temprana del cáncer de mama. Permite identificar pequeños tumores no palpables que podrían pasar desapercibidos en un examen clínico. Al detectar el cáncer en etapas tempranas, aumentan las posibilidades de éxito en el tratamiento y se puede evitar que el cáncer se propague a otras áreas del cuerpo.Encabezado 4: Mitos comunes sobre el procedimiento de la mastografía desmentidos.
Existen varios mitos y temores en torno a la mastografía que pueden disuadir a algunas mujeres de realizarse este examen crucial. Algunos de los mitos más comunes son:1. La mastografía es dolorosa: si bien puede generar cierta incomodidad, la mayoría de las mujeres no consideran que sea dolorosa.
2. La radiación de la mastografía puede causar cáncer: la cantidad de radiación utilizada en una mastografía es muy baja y los beneficios superan ampliamente los posibles riesgos.
3. Solo las mujeres con antecedentes familiares de cáncer necesitan hacerse una mastografía: cualquier mujer puede desarrollar cáncer de mama, independientemente de sus antecedentes familiares.Encabezado 5: Comparación entre la mastografía 2D y 3D: ventajas y diferencias.
La mastografía 2D es el estándar tradicional, mientras que la mastografía 3D es una técnica más avanzada que proporciona imágenes en capas de los tejidos mamarios. La mastografía 3D ofrece una mayor precisión en la detección de lesiones tempranas y reduce el porcentaje de falsos positivos, lo que significa menos pruebas innecesarias y mayor tranquilidad para las mujeres.Encabezado 6: Guía completa sobre cómo interpretar los resultados de una mastografía.
Interpretar los resultados de una mastografía puede resultar confuso para algunas mujeres. Es importante recordar que el radiólogo es el profesional capacitado para evaluar las imágenes y brindar un informe. Los resultados pueden clasificarse en diferentes categorías, como “mama normal”, “hallazgos benignos” o “sospecha de malignidad”. Si los resultados indican alguna anomalía, es fundamental seguir las recomendaciones del equipo médico y realizar pruebas adicionales si es necesario.Encabezado 7: Factores de riesgo y recomendaciones para el seguimiento tras una mastografía anormal.
Si una mastografía muestra resultados anormales, pueden existir factores de riesgo adicionales que influyan en la decisión del tratamiento y el seguimiento necesario. Estos factores pueden incluir antecedentes familiares de cáncer, edad, densidad mamaria y otras variables. El médico especialista determinará el plan de seguimiento adecuado según cada caso.Encabezado 8: Avances tecnológicos en mastografías: hacia una detección más precisa y temprana.
La tecnología continúa avanzando en el campo de las mastografías, lo que permite una detección más precisa y temprana del cáncer de mama. Entre los avances más destacados se encuentran la mamografía de tomosíntesis (mastografía 3D), la aplicación de inteligencia artificial para la interpretación de imágenes y la mejora de los equipos de rayos X para obtener imágenes de mayor calidad y menor exposición a la radiación.Encabezado 9: Cómo afrontar emocionalmente el proceso de la mastografía y sus resultados.
El proceso de realizarse una mastografía y esperar los resultados puede generar ansiedad y temor en muchas mujeres. Es importante contar con un buen sistema de apoyo emocional, informarse adecuadamente sobre el procedimiento y recordar que la detección temprana puede salvar vidas. Si experimentas emociones abrumadoras, es recomendable buscar ayuda profesional, como psicoterapia o grupos de apoyo.Conclusión:
La mastografía es un procedimiento fundamental para la detección temprana del cáncer de mama. Su importancia radica en ayudar a detectar tumores en etapas iniciales, cuando las opciones de tratamiento son más efectivas. A pesar de los mitos y temores que pueda generar, es importante entender que es una herramienta fundamental en la promoción de la salud de las mujeres. No debemos descuidar su realización regular y estar atentas a cualquier cambio o anormalidad en nuestras mamas. -
Experiencias reales: testimonios de mujeres que se han realizado mastografías.
Título: “Importancia de la mastografía en la detección temprana del cáncer de mama”
 Introducción:
Introducción:
El cáncer de mama es una enfermedad que afecta a miles de mujeres en todo el mundo. La detección temprana es clave para aumentar las posibilidades de curación. Una herramienta fundamental en este sentido es la mastografía, un estudio que permite examinar los tejidos de la mama en busca de posibles anomalías. En este artículo, te contaremos todo lo que necesitas saber sobre este procedimiento, su importancia y cómo afrontarlo de manera emocionalmente saludable.Encabezado 1: ¿Qué es una mastografía y cuándo debes hacértela?
La mastografía es un examen de diagnóstico por imágenes que utiliza rayos X de baja dosis para detectar posibles tumores o cambios en los tejidos de la mama. Es recomendable que las mujeres a partir de los 40 años se realicen una mastografía anualmente como medida de prevención. Sin embargo, es importante consultar a un médico para evaluar cada caso particular y determinar cuál es la mejor periodicidad para realizar este estudio.Encabezado 2: Pasos y preparación para una mastografía precisa y cómoda.
Antes de realizarte una mastografía, es importante seguir una serie de pasos para que el procedimiento sea más preciso y cómodo. Estos incluyen:1. Programar una cita con anticipación.
2. No aplicar ningún tipo de loción, crema o desodorante en el área de las mamas antes del examen.
3. Vestir ropa cómoda que sea fácil de quitar en la parte superior.
4. Informar a su médico si hay alguna posibilidad de embarazo.
5. Informar a su médico si tiene algún implante mamario, ya que puede requerir una técnica de imagen adicional para tener una vista completa del tejido mamario.Encabezado 3: Importancia de la mastografía en la detección temprana del cáncer de mama.
La mastografía se considera el método de referencia para la detección temprana del cáncer de mama. Permite identificar pequeños tumores no palpables que podrían pasar desapercibidos en un examen clínico. Al detectar el cáncer en etapas tempranas, aumentan las posibilidades de éxito en el tratamiento y se puede evitar que el cáncer se propague a otras áreas del cuerpo.Encabezado 4: Mitos comunes sobre el procedimiento de la mastografía desmentidos.
Existen varios mitos y temores en torno a la mastografía que pueden disuadir a algunas mujeres de realizarse este examen crucial. Algunos de los mitos más comunes son:1. La mastografía es dolorosa: si bien puede generar cierta incomodidad, la mayoría de las mujeres no consideran que sea dolorosa.
2. La radiación de la mastografía puede causar cáncer: la cantidad de radiación utilizada en una mastografía es muy baja y los beneficios superan ampliamente los posibles riesgos.
3. Solo las mujeres con antecedentes familiares de cáncer necesitan hacerse una mastografía: cualquier mujer puede desarrollar cáncer de mama, independientemente de sus antecedentes familiares.Encabezado 5: Comparación entre la mastografía 2D y 3D: ventajas y diferencias.
La mastografía 2D es el estándar tradicional, mientras que la mastografía 3D es una técnica más avanzada que proporciona imágenes en capas de los tejidos mamarios. La mastografía 3D ofrece una mayor precisión en la detección de lesiones tempranas y reduce el porcentaje de falsos positivos, lo que significa menos pruebas innecesarias y mayor tranquilidad para las mujeres.Encabezado 6: Guía completa sobre cómo interpretar los resultados de una mastografía.
Interpretar los resultados de una mastografía puede resultar confuso para algunas mujeres. Es importante recordar que el radiólogo es el profesional capacitado para evaluar las imágenes y brindar un informe. Los resultados pueden clasificarse en diferentes categorías, como “mama normal”, “hallazgos benignos” o “sospecha de malignidad”. Si los resultados indican alguna anomalía, es fundamental seguir las recomendaciones del equipo médico y realizar pruebas adicionales si es necesario.Encabezado 7: Factores de riesgo y recomendaciones para el seguimiento tras una mastografía anormal.
Si una mastografía muestra resultados anormales, pueden existir factores de riesgo adicionales que influyan en la decisión del tratamiento y el seguimiento necesario. Estos factores pueden incluir antecedentes familiares de cáncer, edad, densidad mamaria y otras variables. El médico especialista determinará el plan de seguimiento adecuado según cada caso.Encabezado 8: Avances tecnológicos en mastografías: hacia una detección más precisa y temprana.
La tecnología continúa avanzando en el campo de las mastografías, lo que permite una detección más precisa y temprana del cáncer de mama. Entre los avances más destacados se encuentran la mamografía de tomosíntesis (mastografía 3D), la aplicación de inteligencia artificial para la interpretación de imágenes y la mejora de los equipos de rayos X para obtener imágenes de mayor calidad y menor exposición a la radiación.Encabezado 9: Cómo afrontar emocionalmente el proceso de la mastografía y sus resultados.
El proceso de realizarse una mastografía y esperar los resultados puede generar ansiedad y temor en muchas mujeres. Es importante contar con un buen sistema de apoyo emocional, informarse adecuadamente sobre el procedimiento y recordar que la detección temprana puede salvar vidas. Si experimentas emociones abrumadoras, es recomendable buscar ayuda profesional, como psicoterapia o grupos de apoyo.Conclusión:
La mastografía es un procedimiento fundamental para la detección temprana del cáncer de mama. Su importancia radica en ayudar a detectar tumores en etapas iniciales, cuando las opciones de tratamiento son más efectivas. A pesar de los mitos y temores que pueda generar, es importante entender que es una herramienta fundamental en la promoción de la salud de las mujeres. No debemos descuidar su realización regular y estar atentas a cualquier cambio o anormalidad en nuestras mamas. -
Potenciando la salud: El rol del ultrasonido mamario
Como mujeres, hacernos cargo de nuestra salud es un poderoso acto de autocuidado. Dotarnos de conocimientos y ser proactivas en nuestro bienestar es esencial, especialmente cuando se trata de la salud de las mamas. Una herramienta clave en este viaje es la ecografía mamaria, una técnica de imagen segura y no invasiva que utiliza ondas sonoras para capturar imágenes detalladas de las estructuras internas de la mama.
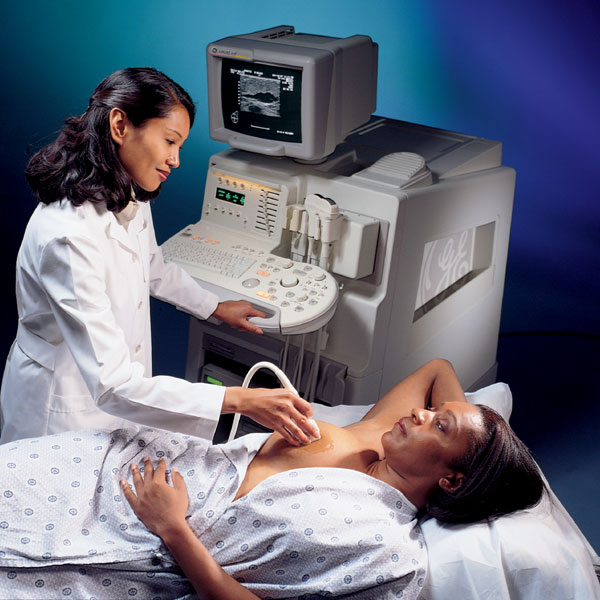 En este artículo, explicaremos la importancia de los ultrasonidos mamarios en la detección temprana y cómo complementan otros métodos de diagnóstico como las mamografías y la resonancia magnética mamaria.
En este artículo, explicaremos la importancia de los ultrasonidos mamarios en la detección temprana y cómo complementan otros métodos de diagnóstico como las mamografías y la resonancia magnética mamaria.Comprensión de los ultrasonido mamarios:
Los ultrasonidos mamarios, también conocidos como ecografía de mama, han demostrado ser fundamentales para ayudar al diagnóstico de bultos y anomalías mamarias. A menudo se recomienda cuando se detecta un hallazgo inusual durante un examen físico, mamografía o resonancia magnética de mama.
Este procedimiento de diagnóstico por imagen proporciona información valiosa sobre el tejido mamario, lo que permite a los profesionales sanitarios evaluar cualquier posible problema y ofrecer la orientación médica adecuada.
Seguridad y comodidad del ultrasonido mamario:
Una de las ventajas más significativas de la ecografía mamaria es su seguridad y su carácter no invasivo. A diferencia de otros métodos de diagnóstico por imagen que implican exposición a la radiación, la ecografía mamaria se basa en ondas sonoras, lo que la convierte en una opción sin radiación.
Este aspecto es especialmente importante para las mujeres jóvenes y aquellas con tejido mamario denso, ya que pueden requerir revisiones frecuentes para la detección.
Preparación para un ultrasonido mamario
Prepararse para un ultrasonido mamario es muy sencillo: Puede dejar las joyas en casa y llevar ropa holgada y cómoda. Durante el procedimiento, se le pedirá que se quite la ropa de cintura para arriba y se ponga una bata.
El examen en sí es indoloro, y el transductor, un dispositivo portátil que emite ondas sonoras, se desplaza suavemente sobre la zona mamaria para captar imágenes.
El papel complementario de la ecografía mamaria:
La ecografía mamaria sirve de valioso complemento a otros métodos diagnósticos como las mamografías y las resonancias magnéticas mamarias. Las mamografías utilizan rayos X y son excelentes para detectar ciertos tipos de anomalías, pero pueden no ser tan eficaces para las mujeres con tejido mamario denso.
En tales casos, la ecografía mamaria se convierte en una herramienta esencial para una evaluación más exhaustiva.
La RM mamaria, por su parte, ofrece imágenes detalladas del tejido mamario y es útil en situaciones específicas. Sin embargo, es un procedimiento más caro y largo. La ecografía mamaria ofrece una perspectiva adicional y ayuda a los profesionales sanitarios a tomar decisiones bien fundadas sobre la realización de pruebas o tratamientos adicionales.
Capacitar a las mujeres mediante la detección:
Los ultrasonidos mamarios periódicos permiten a las mujeres tomar el control de la salud de sus mamas. La detección temprana es crucial para detectar posibles problemas en sus primeras fases, cuando las opciones de tratamiento suelen ser menos invasivas y más eficaces. Siendo proactivas y programando revisiones periódicas, las mujeres pueden dar prioridad a su bienestar y fomentar la tranquilidad.
Dar prioridad a la salud mamaria es un acto de empoderamiento, y la ecografía mamaria desempeña un papel fundamental en este viaje. Su seguridad, su carácter no invasivo y su complementariedad con otros métodos de diagnóstico la convierten en una herramienta inestimable para la detección precoz y la atención proactiva.
Recuerde, el conocimiento ayuda a tomar las riendas de nuestra salud, podemos asegurarnos un futuro más sano y feliz. Programe hoy mismo su ultrasonido mamario y emprenda el camino de la salud. Consulta a tu médico.
Si tiene alguna pregunta sobre dónde y cómo utilizar ultrasonido mamario , puede llamarnos a nuestro propio sitio de Internet.
-
Subscribe
Subscribed
Already have a WordPress.com account? Log in now.